Introduction
Tethered cord -oireyhtymä (TCS) on kehityshäiriö, jonka aiheuttaa epänormaalin matala conus medullaris. Se ilmenee tyypillisesti lapsuudessa, mutta se voi säilyä huomaamatta aikuisuuteen asti, ja siihen voi liittyä intraduraalinen lipooma. Potilaat, joilla on samanaikaisia poikkeavuuksia (esim. myelomeningokele) ja selviä kliinisiä oireita (esim. etenevä jalkojen heikkous, virtsankarkailu), saattavat tarvita kirurgista hoitoa. Leikkauksen tavoitteena on irrottaa selkäydin selkäytimestä, jotta selkäytimen venytys helpottuisi. Leikkausindikaatiot ovat kuitenkin edelleen kiistanalaisia (1).
Spinaalinen duraalinen arteriovenoosifisteli (SDAVF) sen sijaan on hankittu tila. Se on yleisin verisuonten epämuodostuma selkärangassa aikuisilla. Se muodostuu hermotiehyeen (neural foramen) epänormaalista, suorasta yhteydestä duraalisen valtimon (joka syöttää duraalista juurihylsyä ja viereistä selkärangan kovakalvoa) ja medullaarisen laskimon (joka tyhjentää koronaalista laskimopleksusta) välille (2, 3).
Se voi ilmetä selkäkipuna ja etenevänä hermostollisena vajeena. SDAVF vaatii tyypillisesti joko kirurgista tai endovaskulaarista hoitoa.
TCS:n, lipooman (tai lipomyelomeningokeleen) ja SDAVF:n yhteisesiintyminen ristiselän tasolla on hyvin harvinaista. Tässä tiedonannossa raportoimme kahdesta tällaisesta potilaasta. (4-6).
Tapausaineisto
Tapaus 1
30-vuotias nainen esitti 10 vuotta kestäneen lumbosakraalisen selkärangan kiputilan; hänellä oli ollut satunnaista säteilyä molempiin alaraajoihin. Ensimmäisen synnytyksen jälkeen hänelle kehittyi selkäkipu. Magneettikuvauksessa todettiin sidekudoksen irtoaminen L4-tasolla ja filum terminale -lipooma. Magneettikuvauksessa näkyi myös kiemurtelevia suonia selkäytimen pinnalla (kuva 1C). Yhdeksän vuotta myöhemmin, toisen raskauden aikana, hän havaitsi heikkoutta ja tuntohäiriöitä, tasapainottomuutta sekä virtsa- ja ulosteinkontinenssia. Vastaanottohetkellä hänellä oli molemminpuolista plantaarifleksion heikkoutta (aste 4 Medical Research Councilin modifioidun järjestelmän mukaan) ja heikentynyt tunto gluteaalialueilla ja jaloissa sekä plantaarinen vaste. Babinski- ja Rossolimo-merkkejä esiintyi molemmin puolin. Toistuva magneettikuvaus osoitti intraspinaalisia T2-hyperintensiivisiä muutoksia rintarangan selkärangassa ja conusissa (kuvat 1A,B,D). Nämä muutokset sopivat yhteen neurologisen vajeen kanssa, ja kun tulehdukselliset demyelinoivat sairaudet oli suljettu pois, aivojen magneettikuvauksen ja akvaporin-4-vasta-ainetestin perusteella diagnosoitiin myelopatia. Selkäytimen pinnalla kuvattujen kidevien suonten vuoksi (kuva 1B) potilaalle tehtiin selkärangan digitaalinen subtraktioangiografia (DSA). DSA:n alue oli Th6-tasolta koccygeaalivaltimoon. Tulokset eivät paljastaneet verisuonten epämuodostumia. Näin ollen alustava diagnoosi oli oireinen TCS ja filum terminale lipoma. Heikkouden ja neurologisen vajeen vuoksi suunniteltiin kirurginen selkäytimen irrotus ilman lipooman resektiota.
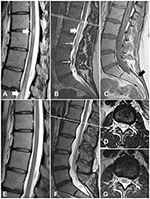
Kuva 1. MR-kuvat tapauksen 1 selkäytimestä ennen ja jälkeen hoidon. (A) Myelopaattiset muutokset rintarangan selkäytimessä (valkoiset nuolet) (B) Myelopaattiset muutokset conus medullarisissa (paksu nuoli) ja paksuuntuneet kidussuonet (ohuet nuolet). (C) T1WI-sekvenssissä näkyy filum terminale -lipooma (musta nuoli). (D) Poikkileikkaus L1/L2-tasolla osoittaa myelopaattisia muutoksia. (E-G) Seurantakuvat osoittavat myelopaattisten muutosten häviämisen ja paksuuntuneiden suonien häviämisen.
Sakraalikanava avattiin mediaaniviillolla. Dura oli ohut ja läpinäkyvä. Keskiviivan dura- ja arachnoidaleikkauksen jälkeen näkyviin tuli kasvain, joka näytti lipoomalta. Se sulki sisäänsä filum terminale ja selkäydinhermojuuret kaudaalisesti S2-tasolle asti. S1- ja S2-hermojuuret sijaitsivat lateraalisesti kasvaimeen nähden. Filum terminalessa havaittiin myös paksuuntunut, mutkainen, kirkkaanpunainen verisuoni, joka kulki kraniaaliseen suuntaan. Duran ulkopinta tutkittiin molemmin puolin ristiselän tasolta SDAVF:n etsimiseksi. Vasemmalla puolella S3-tasolla havaittiin selvästi näkyvä nidus. Tämän löydöksen tueksi tehtiin empiirinen testi. Klipsi asetettiin arterialisoituneeseen laskimoon, intraduraalisesti, muutamaksi minuutiksi. Sen jälkeen filum terminale -suonen väri muuttui selvästi kirkkaanpunaisesta sinertävän harmaaksi, ja sen jännitys väheni. Tämän jälkeen SDAVF irrotettiin intraduraalisesti ja nidus koaguloitiin ekstraduraalisesti. Lisäksi filum terminale leikattiin, ja näytteet lipoomasta otettiin histologiaa varten. Dura ommeltiin vesitiiviisti, ja haava suljettiin kerroksittain.
Postoperatiivinen kulku oli rauhallinen. Muutamaa päivää myöhemmin potilas kotiutettiin. Seurannassa tehty magneettikuvaus osoitti myelopaattisten muutosten hävinneen (kuvat 1E-G). Yhden vuoden seurannassa potilaan vointi oli parantunut huomattavasti, eikä hänellä ollut inkontinenssia tai motorista vajetta.
Tapaus 2
33-vuotias mies esitti kaksi vuotta kestäneen lumbosakraalisen selkärangan kivun, johon liittyi etenevää alaraajojen heikkoutta, virtsaamistiheyttä ja inkontinenssia. Oireet voimistuivat liikunnan ja pitkäaikaisen seisomisen jälkeen. Lannerangan magneettikuvaus osoitti, että selkäydin oli kiinnittynyt L3-tasolla, filum terminale -lipooma ja turvotusta selkäytimessä. Se osoitti myös kiemurtelevia suonia selkäytimen takapinnalla (kuvat 2A, D).
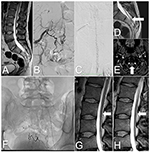
Kuva 2. Kuvat tapauksen 2 selkäytimestä ennen ja jälkeen hoidon. (A) T2-painotteinen magneettikuvaus: Sidottu selkäydin ja ristiselän lipooma. (B) DSA: SDAVF S2-S3-tasolla, jota lateraaliset sakraalivaltimot syöttävät. (C) DSA: Mutkittelevat suonet kaularangan selkäytimen takapinnalla. (D) T2-painotteinen magneettikuvaus: Mutkitteleva suoni sidotun selkäytimen takapinnalla (nuoli). (E) TOF-MRI: Drainoiva laskimo (nuoli) atlanto-otsalohkon risteyskohdan tasolla. (F) Röntgenkuva sakraalialueelta osoittaa embolia kolmen embolisaation jälkeen. (G) Lannerangan T2-painotteinen magneettikuvaus: Viimeisen embolisaation jälkeen selkäytimen takapinnalla näkyy mutkittelevia verisuonia (nuoli). (H) Seurantamagneettikuvaus: kuuden kuukauden kuluttua leikkauksesta kiemurtelevia suonia ei enää näy selkäytimen takapinnalla (nuoli).
Neurologisessa tutkimuksessa havaittiin molemminpuolista lonkkanivelen fleksioheikkoutta (luokka 4 modifioidun lääketieteellisen tutkimusneuvoston järjestelmän mukaan), plantaarifleksioheikkoutta (luokka 3 modifioidun lääketieteellisen tutkimusneuvoston järjestelmän mukaan) ja heikentynyttä tuntoaistimusta S2-S3-dermatomeissa. Babinski- ja Rossolimo-merkkejä esiintyi molemmin puolin. Kliinisten ja radiologisten oireiden perusteella epäiltiin SDAVF:ää. DSA-tutkimus vahvisti SDAVF:n S2-S3-tasolla kovakalvon alueella, jota sivusakraalivaltimot ja suoliluun sisäisten valtimoiden haarat syöttävät. Koko selkäytimen takapinnalla oli mutkittelevia dreenisuonia, jotka päättyivät kallonsisäisesti (kuvat 2B,C,E).
Potilaalle tehtiin kolme endovaskulaarista embolisaatiota, jokaisessa eri aineella. Ensimmäinen embolisaatio tehtiin Onyx™ 18:lla, joka annosteltiin kahdessa mikrokatetrissa. Tämä hoito johti fistelin tukkeutumiseen. Potilaan vointi parani merkittävästi, mutta koska viemäröivä suoni oli huonosti läpäisty, muutaman viikon kuluttua fisteli kanavoitui uudelleen ja oireet palasivat.
Toinen embolisaatio tehtiin neljä kuukautta myöhemmin. Fistelin verisuoniyhteys oli monimutkaisempi. 25 %:n Phil™-injektio oli toteutettavissa vain vasemman sisemmän suoliliekkavaltimon pienten sakraalihaarojen kautta. Tällä toimenpiteellä saavutettiin merkittävä virtauksen väheneminen fistelin läpi. Kahdeksantoista kuukautta myöhemmin fistelin embolisaatiota yritettiin laimennetulla liimalla. Huolimatta DSA:ssa havaitusta fistelin hyvästä tukkeutumisesta mutkittelevat verisuonet jäivät näkyviin seurannan magneettikuvauksessa (kuvat 2F, G). Oireet jatkuivat, ja potilas kelpuutettiin leikkaushoitoon.
Leikkauksen tavoitteena oli tukkia tyhjentävä laskimo ja valtimosyöttö sekä pienentää lipoomaa. Mediaaniviillolla avattiin sakraalikanava oikealta puolelta. Dura oli paksu, ja siinä oli useita verisuonia, jotka olivat täyttyneet embolilla. Yksi suuri, kirkkaanpunainen verisuoni oli ekstraduraalisesti ja yksi intraduraalisesti S2-S3-tasolla. Arterioituneeseen laskimoon asetettiin klipsi intraduraalisesti pariksi minuutiksi. Sen jälkeen verisuoni muutti väriä ja jännitys väheni. Sekä intra- että ekstraduraaliset verisuonet koaguloitiin. Tämän jälkeen lipooma visualisoitiin ja poistettiin osittain. Dura ommeltiin vesitiiviisti, ja haava suljettiin kerroksittain.
Potilaan postoperatiivinen taudinkulku oli tapahtumarikas, ja muutaman päivän kuluttua potilas kotiutettiin. Kuuden kuukauden kuluttua seurantamagneettikuvaus osoitti, että selkäytimen takapinnalla ei ollut mutkittelevia verisuonia ja että myelopaattiset muutokset olivat vähentyneet merkittävästi (kuva 2H). Seurannassa potilaan vointi parani huomattavasti, eikä hänellä ollut inkontinenssia, jonkin verran virtsaamistiheyttä ja lievää heikkoutta (aste 4 Medical Research Councilin modifioidun järjestelmän mukaan).
Keskustelu
TCS:n, intraduraalisen lipooman ja SDAVF:n samanaikainen esiintyminen sakraalitasolla on poikkeuksellista, mutta se on syytä pitää mielessä, kun otetaan huomioon raportoitujen tapausten kasvava määrä. Tässä tutkimuksessa kuvattiin viides ja kuudes tällainen tapaus, jossa TCS ja SDAVF sijaitsivat sakraalitasolla (taulukko 1). Hiljattain Horiuchi ym. listasivat yhden näistä tapauksista, ja Talenti ym. lisäsivät kaksi muuta tapausta (6, 8).

Taulukko 1. Tapaukset, joissa TAVVK on todettu. Kirjallisuuskatsaus sakraalisen duraalisen arteriovenoosifistelin (DAVF), tethered cord -oireyhtymän (TCS) ja filum terminale -lipooman/lipomyelomeningokeleen yhteisesiintymisestä.
Tämän kolminkertaisen yhteisesiintymisen syy on arvoituksellinen. Toisaalta SDAVF:n uskotaan olevan hankittu kokonaisuus, toisin kuin primaariset selkärangan anomaliat. Tämä piirre viittasi siihen, että näiden patologioiden samanaikainen esiintyminen voisi olla sattumaa. Toisaalta lipoomat ja angiomat ovat molemmat peräisin mesenkymaalisesta alkuperästä. Aiemmat raportit yhdistetyistä intramedullaarisista AVM:istä ja lipoomista viittaavat siihen, että näiden etiologioiden välillä saattaa olla korrelaatio (9, 10). Tietojemme mukaan missään aiemmissa tutkimuksissa ei kuitenkaan ole kuvattu dysrafisten poikkeavuuksien ja sakraalitason SDAVF:n samanaikaista esiintymistä, joka ilmeni lapsuudessa. Myöskään Medline-tietokantahaun perusteella ei löytynyt yhtään raporttia synnynnäisestä SDAVF:stä. Useissa raporteissa on kuitenkin kuvattu joko leikkauksen tai trauman seurauksena syntynyttä SDAVF:ää (11-15). Näin ollen teoriassa aiempi myelomeningokeleen leikkaus voisi myöhemmin käynnistää SDAVF:n muodostumisen.
Edellisissä tutkimuksissa on raportoitu, että laskimosuonitromboosi, johon liittyy laskimonsisäinen hypertensio ja laskimoiden ulosvirtauksen tukkeutuminen, voisi käynnistää shunttien muodostumisen (16-18). Siksi vaihtoehtoinen selitys tapauksissamme havaittujen häiriöiden samanaikaiselle esiintymiselle olisi voinut olla se, että lipooma aiheutti painetta, joka esti laskimoiden ulosvirtauksen ja siten edisti SDAVF:n muodostumista. Tämä vaihtoehtoinen mekanismi ei liittyisi aiempaan trauma- tai leikkaushistoriaan.
Saatujen SDAVF:t sijaitsevat tyypillisesti rintarangan ja lannerangan alueella, ja keski-ikä niiden ilmaantuessa on noin 60 vuotta (19). Sakraaliset SDAVF:t ovat harvinaisia, ja TCS:n kanssa samanaikaisesti esiintyvien SDAVF:ien keskimääräinen esittelyikä on 41 vuotta (taulukko 1). Siksi on myös mahdollista, että synnynnäinen poikkeavuus, kuten intraduraalinen lipooma, voi edistää SDAVF:n muodostumista nuorempana. Horiuchi ym. kuvasivat hiljattain kaksi tapausta ja tarkastelivat yhdeksää aiemmin julkaistua tapausta SDAVF:stä ja AVM:stä, jotka esiintyivät samanaikaisesti selkärangan erityyppisten ja eri selkärangan tasoilla sijaitsevien lipoomien kanssa (8). Sekä Djindjian et al. että Horiuchi et al. esittivät, että todennäköisin mekanismi SDAVF:n viivästyneen muodostumisen taustalla saattaa olla rasvasolujen vapauttamat angiogeeniset tekijät; nämä tekijät voivat vaikuttaa angiogeneesiin (20) ja johtaa paikalliseen hypervaskularisaatioon (5, 8). Lisäksi Jellema ym. sulkivat pois protromboottiset tekijät SDAVF:n patogeneesissä (21).
TCS:n, sakraalilipooman ja SDAVF:n oireiden yhteneväisyys herättää kysymyksen: mikä tarkalleen ottaen ohjaa oireita? Talenti ym. kuvasivat äskettäin kahden samanlaisen tapauksen diagnostisia ja terapeuttisia vaikeuksia (6). Kummallakaan näistä potilaista selkäytimen alustava irrotus ja lipooman/lipomyelomeningokeleen poisto eivät johtaneet paranemiseen tai heikkenemiseen. Selkärangan angiografian jälkeen he käsittelivät seuraavaksi selkärangan verisuonipatologiaa. Filum terminale -lipooman luonnollinen taudinkuva on hyvänlaatuinen; vain 5 prosentilla potilaista esiintyy TCS-oireita (22). Näin ollen lipooma oli epätodennäköisin neurologisen vajaatoiminnan syy. Kuitenkin sekä TCS että SDAVF voivat jossain määrin aiheuttaa samanlaisia oireita. TCS oireilee useammin lapsilla kuin aikuisilla (23). Sitä vastoin SDAVF:ään liittyvät haitat kehittyvät vanhemmilla ja keski-ikäisillä henkilöillä. Lisäksi sakraaliset SDAVF:t aiheuttavat T2-painotteisessa magneettikuvauksessa näkyviä selkäytimen hyperintensiteettejä, jotka yleensä häviävät onnistuneen hoidon jälkeen (24). Näin ollen neurologisen heikkenemisen todennäköisin syy on SDAVF, kun otetaan huomioon niiden potilaiden keski-ikä, joilla on samanaikainen TCS, sakraalilipooma ja SDAVF (ks. taulukko 1), sekä hyvä postoperatiivinen tulos eli magneettikuvissa osoitettujen intramedullaaristen muutosten häviäminen. Lisäksi toisin kuin TCS, SDAVF-oireet voivat pahentua fyysisen ponnistelun ja vatsan sisäisen paineen kasvaessa, kuten molemmissa tässä tutkimuksessa kuvatuissa tapauksissa.
Potilailla, joilla oli tämä kolminkertainen yhteensattuma, SDAVF oli aina suora syy lisääntyviin oireisiin. Siksi hoidon päätavoitteena tulisi olla okkluusio. Kirjallisuudessa endovaskulaarinen embolisaatio näytti olevan yhtä tehokas kuin leikkaus, ja embolisaatio oli ainoa hoito vastaavissa tapauksissa (24). Valitettavasti embolisaatio oli tapauksissamme joko mahdoton toteuttaa tai tehoton. Leikkauksen avulla sekä SDAVF että TCS voitiin tutkia ja hoitaa yhdessä toimenpiteessä.
Ensimmäisessä tapauksessamme leikkauksen alkuperäinen tavoite oli selkäytimen irrottaminen, koska SDAVF:ää ei vahvistettu preoperatiivisessa DSA:ssa. Jäljelle jää kuitenkin kysymys, miksi SDAVF peittyi DSA:ssa? Oldfield ym. kuvasivat kolme tapausta, joissa SDAVF:ää ei havaittu DSA:ssa, mutta niitä epäiltiin vahvasti muiden neurokuvantamismenetelmien perusteella. Nämä SDAVF:t katkaistiin onnistuneesti leikkauksen aikana (25). Selkärangan DSA:n havaitsemista vaikeuttaneita tekijöitä olivat muun muassa liikalihavuus, aortan aneurysma, aortan ateroskleroosi, jossa on mutkittelevuutta, ja lannerangan valtimoiden aukkojen tukkeutuminen tai mutkittelevuus. Meidän tapauksessamme väärien negatiivisten DSA-tulosten mahdollinen selitys voisi olla se, että DSA ei ollut riittävän perusteellinen; näin ollen emme tutkineet sakraalitason tulovirtausta.
Tässä kuvatut kaksi tapausta osoittivat, että sakraalisia SDAVF:iä voi olla vaikea havaita DSA:ssa ja niitä voi olla vaikea tukkia endovaskulaarisella embolisaatiolla. Taulukossa 1 esitetyissä aiemmissa tutkimuksissa kuvattiin myös epäonnistuneita embolisaatioita SDAVF:n hoidossa (4, 6, 8). Kaikkiaan endovaskulaarista okkluusiota on yritetty epäonnistua viidessä tapauksessa kuudesta raportoidusta tapauksesta kolmessa (taulukko 1). Näin ollen päädyimme siihen, että kirurginen lähestymistapa saattaisi olla parempi kuin endovaskulaarinen embolisaatio, koska leikkaus tarjoaa yksivaiheisen hoidon.
Loppuhuomautukset
TCS:n, lipooman ja SDAVF:n samanaikainen esiintyminen ristiselän tasolla on poikkeuksellisen harvinaista. Aiemmat raportit ja havaintomme osoittavat, että leikkaus saattaa olla endovaskulaarista embolisaatiota parempi hoidettaessa sakraalista SDAVF:ää, jossa on samanaikaisesti esiintyviä entiteettejä, koska leikkaus tarjoaa yksivaiheisen hoidon. Yhä useammat raportoidut tapaukset ovat osoittaneet, että tämän kolmoishäiriön oireet voivat johtua pelkästään SDAVF:stä eikä TCS:stä tai lipoomasta, jotka näkyvät selvästi neurokuvantamisessa.
Suostumus
Tämän tapausraportin julkaisemiseen saatiin osallistujilta kirjallinen tietoinen suostumus.
Tekijän panos
KPK suunnitteli projektin ja tarkisti sen kriittisesti. ŁP laati käsikirjoituksen, keräsi ja tarkisti tiedot. PJ, MZ ja MG keräsivät tapaustiedot. BC tarkisti anatomian. AM teki lopullisen hyväksynnän julkaistavalle versiolle.
Irintaristiriitoja koskeva lausunto
Tekijät ilmoittavat, että tutkimus tehtiin ilman kaupallisia tai taloudellisia suhteita, jotka voitaisiin tulkita mahdolliseksi eturistiriidaksi.
1. Tekijät ilmoittavat, että tutkimus tehtiin ilman kaupallisia tai taloudellisia suhteita, jotka voitaisiin tulkita mahdolliseksi eturistiriidaksi. Drake JM. Sidotun selkäytimen kirurginen hoito – Walking the fine line. Neurosurg Focus. (2007) 23:E4. doi: 10.3171/FOC-07/08/E4
PubMed Tiivistelmä | CrossRef Full Text
2. McCutcheon IE, Doppman JL, Oldfield EH. Selkärangan duraalisten arteriovenoosisten poikkeavuuksien mikrovaskulaarinen anatomia: mikroangiografinen tutkimus. J Neurosurg. (1996) 84:215-20. doi: 10.3171/jns.1996.84.2.0215
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Gailloud P. Selkärangan duraalisen arteriovenoosin (SDAVF) variantti, jossa on kaksoispistos ja epiduraalinen dreeni. Eur Spine J. (2017). 27(Suppl 3):375-9. doi: 10.1007/s00586-017-5298-x
PubMed Abstract | CrossRef Full Text | Google Scholar
4. Ristiriitainen selkärankatutkimus. Krisht KM, Karsy M, Ray WZ, Dailey AT. Ekstraspinaalinen tyypin I duraalinen arteriovenoottinen fisteli, johon liittyy lumbosakraalinen lipomyelomeningokele: tapausselostus ja kirjallisuuskatsaus. Case Rep Neurol Med. (2015) 2015:526321. doi: 10.1155/2015/526321
PubMed Abstract | CrossRef Full Text | Google Scholar
5. Djindjian M, Ayache P, Brugieres P, Poirier J. Sacral lipoma of the filum terminale with dural arteriovenous fistula. Tapausselostus. J Neurosurg. (1989) 71(5 Pt 1):768-71. doi: 10.3171/jns.1989.71.5.0768
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Johtopäätökset ja tutkimukset. Talenti G, Vitale G, Cester G, Della Puppa A, Faggin R, Causin F. Selkärangan duraalisten arteriovenoosisten fistelien ja dysrafismien välinen harvinainen yhteys: raportti kahdesta tapauksesta ja kirjallisuuskatsaus, jossa keskitytään diagnoosin ja hoidon sudenkuoppiin. Intervent Neuroradiol. (2017) 23:458-64. doi: 10.1177/1591019917714636
PubMed Abstract | CrossRef Full Text | Google Scholar
7. Przepiórka Ł, Kunert P, Juszynńska P, Zawadzki M, Ciszek B, Głowacki M, et al. Coincidence of tethered cord, filum terminale lipoma, and sacral dural arteriovenous fistula: report of two cases and a literature review. Front Neurol. (2018) 9:807. doi: 10.3389/fneur.2018.00807
CrossRef Full Text | Google Scholar
8. Fneur. Horiuchi Y, Iwanami A, Akiyama T, Hikata T, Watanabe K, Yagi M, et al. Spinal arteriovenous fistula coexisting within a spinal lipoma: report of two cases. Spinal Cord Series Cases (2017) 3:17079. doi: 10.1038/s41394-017-0011-1
PubMed Abstract | CrossRef Full Text | Google Scholar
9. Spinal Cord Series Cases. Weon YC, Chung JI, Roh HG, Eoh W, Byun HS. Yhdistetty spifnaalinen intramedullaarinen arteriovenoosinen epämuodostuma ja lipomyelomeningokele. Neuroradiology (2005) 47:774-9. doi: 10.1007/s00234-005-1336-1
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Neuroradiology (2005) 47:774-9. doc. Rice JF, Jelsma RK. Yhdistetty arteriovenoosinen epämuodostuma ja intramedullaarinen lipooma: leikkaus ja emboloterapia. Am J Neuroradiol. (1986) 7:171-3.
PubMed Abstract | Google Scholar
11. Asakuno K, Kim P, Kawamoto T, Ogino M. Duraalinen arteriovenoottinen fisteli ja progressiivinen conus medullaris -oireyhtymä lannerangan diskektomian komplikaatioina. Tapausselostus. J Neurosurg. (2002) 97(3 Suppl):375-9. doi: 10.3171/spi.2002.97.3.0375
PubMed Abstract | CrossRef Full Text | Google Scholar
12. J. Neurologian erikoislääkäri. Kang JW, Koo JH, Kim DK, Joo YJ, Kim TH, Song SH. Selkärangan duraalisen arterio-venoosifistelin aiheuttama myelopatia ensimmäisen lannerangan nikamamurtuman jälkeen – tapausselostus. Ann Rehabil Med. (2011) 35:729-32. doi: 10.5535/arm.2011.35.5.729
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Muun muassa seuraavat tiedot ovat saatavilla:
PubMed Abstract | CrossRef Full Text | Google Scholar
. Vankan Y, Demaerel P, Heye S, Van Calenbergh F, van Loon J, Maleux G, et al. Duraalinen arteriovenoosifisteli ylemmän kaularangan murtuman myöhäiskomplikaationa. Tapausselostus. J Neurosurg. (2004) 100(4 Suppl Spine):382-4. doi: 10.3171/spi.2004.100.4.0382
PubMed Abstract | CrossRef Full Text | Google Scholar
14. Tapaukset, joiden yhteydessä on havaittavissa, kuinka moni potilas on kuollut, on kuollut. Nishimura Y, Natsume A, Ginsberg HJ. Selkärangan duraalinen arteriovenoottinen fisteli, joka liittyy L-4 isthmiseen spondylolisteesiin. J Neurosurg Spine (2014) 20:670-4. doi: 10.3171/2014.3.SPINE13492
PubMed Abstract | CrossRef Full Text | Google Scholar
15. Khaldi A, Hacein-Bey L, Origitano TC. Selkärangan epiduraalinen arteriovenoottinen fisteli, johon liittyy myöhään alkanut perimedullaarinen laskimohypertensio lannerangan leikkauksen jälkeen: tapausselostus ja keskustelu patofysiologiasta. Spine (2009) 34:E775-9. doi: 10.1097/BRS.0b013e3181ae4a52
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Spine. Jablawi F, Nikoubashman O, Mull M. Arteriaalinen hypertensio liittyy oireisiin selkärangan duraalisiin arteriovenoottisiin fistuloihin. World Neurosurg. (2017) 103:360-3. doi: 10.1016/j.wneu.2017.04.050
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Borden JA, Wu JK, Shucart WA. Ehdotettu luokitus selkärangan ja kallon duraalisten arteriovenoosisten fistelimuotojen malformaatioille ja vaikutukset hoitoon. J Neurosurg. (1995) 82:166-79. doi: 10.3171/jns.1995.82.2.0166
PubMed Abstract | CrossRef Full Text | Google Scholar
18. Lawton MT, Jacobowitz R, Spetzler RF. Angiogeneesin uudelleen määritelty rooli duraalisten arteriovenoosisten epämuodostumien patogeneesissä. J Neurosurg. (1997) 87:267-74. doi: 10.3171/jns.1997.87.2.0267
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Rautatiehygienistit ja lääkärit. Wojciechowski J, Kunert P, Nowak A, Dziedzic T, Czernicki T, Wojtowicz K, et al. Surgical treatment for spinal dural arteriovenous fistulas: Tulokset, komplikaatiot ja ennustetekijät. Neurol Neurochir Pol. (2017). 51:446-53. doi: 10.1016/j.pjnns.2017.07.001
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Lucarelli E, Sangiorgi L, Benassi S, Donati D, Gobbi GA, Picci P, et al. Angiogenesis in lipoma: Kokeellinen tutkimus kanan alkion chorioallantoic membraanissa. Int J Mol Med. (1999) 4:593-6. doi: 10.3892/ijmm.4.6.593
PubMed Abstract | CrossRef Full Text | Google Scholar
21. Ks. esim. Jellema K, Tijssen CC, Fijnheer R, de Groot PG, Koudstaal PJ, van Gijn J. Spinal dural arteriovenous fistulas are not associated with prothrombotic factors. Stroke (2004) 35:2069-71. doi: 10.1161/01.STR.0000135766.22285.dc
CrossRef Full Text | Google Scholar
22. Cools MJ, Al-Holou WN, Stetler WR Jr, Wilson TJ, Muraszko KM, Ibrahim M, et al. Filum terminale lipomas: imaging prevalence, natural history, and conus position. J Neurosurg Pediatr. (2014) 13:559-67. doi: 10.3171/2014.2.PEDS13528
PubMed Abstract | CrossRef Full Text | Google Scholar
23. JOHDANTO (2014) 13:559-67. Al-Holou WN, Muraszko KM, Garton HJ, Buchman SR, Maher CO. Sidekudoksen vapauttamisen lopputulos sekundaarisessa ja moninkertaisesti toistuvassa sidekudosoireyhtymässä. J Neurosurg Pediatr. (2009) 4:28-36. doi: 10.3171/2009.2.PEDS08339
PubMed Abstract | CrossRef Full Text | Google Scholar
24. PEDS08339. Gioppo A, Farago G, Giannitto C, Caputi L, Saladino A, Acerbi F, et al. Sacral dural arteriovenous fistulas: a diagnostic and therapeutic challenge – single-centre experience of 13 cases and review of the literature. J Neurointerv Surg. (2017). 10:415-21. doi: 10.1136/neurintsurg-2017-013307
PubMed Abstract | CrossRef Full Text | Google Scholar
25. Oldfield EH, Bennett A 3. Chen MY, Doppman JL. Arteriografialla havaitsemattomien selkärangan duraalisten arteriovenoottisten fistelien onnistunut hoito. Raportti kolmesta tapauksesta. J Neurosurg. (2002) 96(2 Suppl):220-9. doi: 10.3171/spi.2002.96.2.0220
PubMed Abstract | CrossRef Full Text | Google Scholar