US Pharm. 2018;43(11):21-25.
ABSTRACT: Lejlighedsvise mareridt er ret almindelige, men mareridtsforstyrrelser forekommer hos 2 % til 6 % af voksne. Tilbagevendende mareridt kan være idiopatiske, men de er ofte relateret til posttraumatisk stressforstyrrelse (PTSD), underliggende psykiatriske lidelser eller medicinbrug. American Academy of Sleep Medicine’s 2018-positionspapir giver vejledning om ikke-farmakologisk og farmakologisk behandling. Adfærdsmæssig intervention med billedgenoptræningsterapi er i øjeblikket den eneste behandlingsstrategi, der anbefales til alle patienter med tilbagevendende mareridt. Prazosin kan anvendes til behandling af både PTSD-associerede og idiopatiske mareridtsforstyrrelser. Antidepressiva, anxiolytika, antikonvulsiva, antipsykotika og andre midler er blevet undersøgt med blandede resultater.
Natmarer er levende, foruroligende eller skræmmende natlige episoder, der ofte indebærer intense følelser af frygt, ydmygelse eller fiasko. Den internationale klassifikation af søvnforstyrrelser, tredje udgave (ICSD-3), definerer mareridtsforstyrrelser som en parasomni (dvs. unormal eller usædvanlig adfærd i nervesystemet under søvn), der normalt er forbundet med hurtig øjenbevægelsessøvn. De minimale diagnostiske kriterier omfatter tilbagevendende episoder med opvågning fra forstyrrede drømme, fuld opmærksomhed ved opvågning med klar erindring om drømmen og enten forsinket tilbagevenden til søvnen eller forekomst af episoden i anden halvdel af søvnperioden.1-3
Epidemiologi og ætiologi
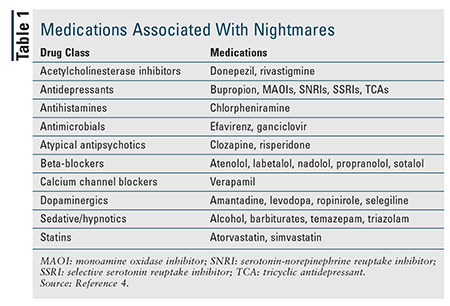
Occasionelle mareridt er relativt almindelige, men mareridtsforstyrrelser rammer mellem 2 % og 6 % af voksne.1,3 Det er mere almindeligt hos yngre voksne end hos ældre voksne. Flere kvinder end mænd har mareridtsforstyrrelser i det unge voksenliv, men der er ingen forskel hos personer på 60 år og derover.1,3 Selv om de kan være idiopatiske, er tilbagevendende mareridt ofte relateret til posttraumatisk stresslidelse (PTSD) og andre psykiatriske lidelser, og PTSD-patienter – op til 80 % af dem oplever mareridt – er blevet undersøgt mest med hensyn til mareridt.3 Medicin, der påvirker neurotransmitterniveauer i centralnervesystemet, er også forbundet med mareridt (TABEL 1).4
Terapi-valg
I 2018 offentliggjorde American Academy of Sleep Medicine (AASM) et positionspapir om behandling af mareridtsforstyrrelser, der erstattede deres vejledning om bedste praksis fra 2010.3 Behandlingsmuligheder betegnes som anbefalede eller ikke anbefalede, hvis de er klart nyttige eller skadelige baseret på klinisk evidens. Der angives “kan anvendes”, når evidensen er mindre klar. AASM skelner yderligere mellem behandlinger for PTSD-associerede mareridt og mareridt uden en klar ætiologi (som betegnes mareridtsforstyrrelse).3 Selv om valg af behandling afhænger af klinikeren og patientens adgang til ressourcer, bør farmaceuter være opmærksomme på de forskellige behandlingsmuligheder, der diskuteres i positionspapiret.
Nonfarmakologisk behandling
Den eneste behandlingsstrategi med tilstrækkelig evidens til at blive anbefalet i AASM’s positionspapir er adfærdsintervention med imagery-rehearsal therapy (IRT).3 IRT er baseret på teorien om, at mareridt er en indlært adfærd og kan erstattes af en mindre forstyrrende adfærd, som i sidste ende ikke vil påvirke søvnen eller døgnets funktion. Patienterne bliver bedt om at genkalde sig mareridtet, skrive det ned, ændre dets indhold til et positivt resultat og øve den omskrevne drøm i 10 til 20 minutter hver dag. Yderligere behandlinger, der kan anvendes til både PTSD-associerede mareridt og mareridtsforstyrrelser, omfatter kognitiv adfærdsterapi og eksponerings-, afslapnings- og rescriptingterapier. Andre adfærdsstrategier omfatter hypnose, terapi for lucide drømme, eye-movement desensitization and reprocessing og progressive dybmuskelafspændingsteknikker.3
Pharmakologisk behandling
Selv om der ikke anbefales noget farmakologisk middel i positionspapiret, kan mange af de omtalte lægemidler udpeges til at blive anvendt.3 TABEL 2 indeholder en detaljeret oversigt over disse midler sammen med tilgængelige forsøgsdata. Prazosin er fortsat det foretrukne lægemiddel og er det eneste, der er indiceret til begge mareridtyper.3 Derfor vil prazosin blive diskuteret først, efterfulgt af de resterende midler og lægemiddelklasser i alfabetisk rækkefølge.
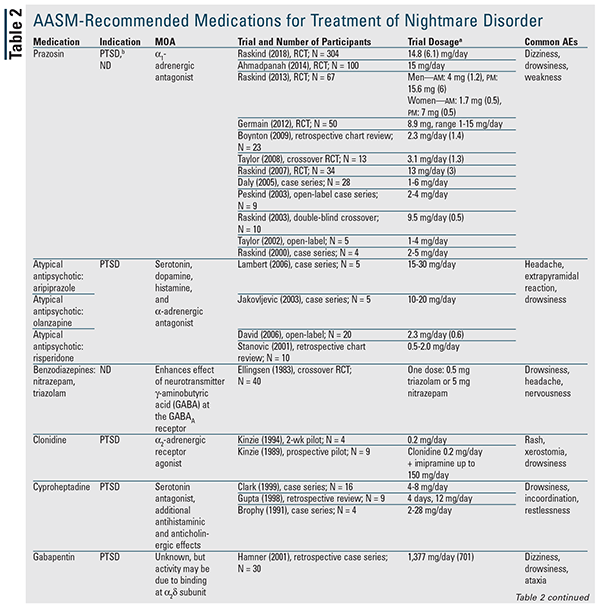
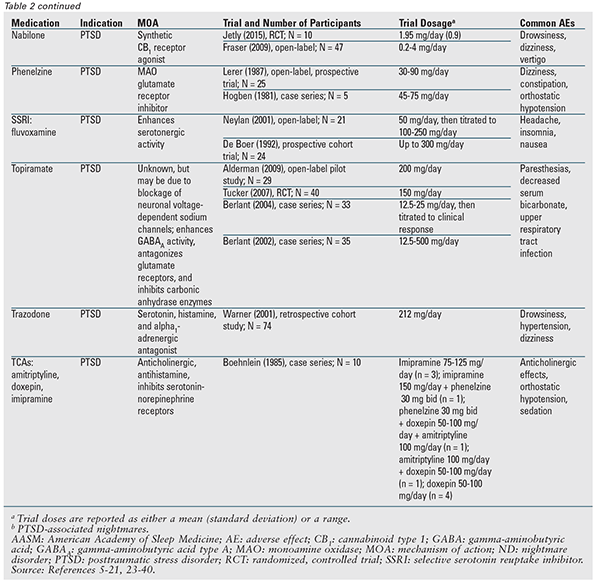
Prazosin: AASM’s 2010-vejledning om bedste praksis anbefalede prazosin til mareridtsforstyrrelser; i det aktuelle positionspapir er dets klassificering imidlertid nedgraderet til kan anvendes på baggrund af en nylig publikation, der ikke fandt en statistisk forskel i forhold til placebo.3,5 Dette forsøg havde den største patientpopulation til dato og var det første, der viste en manglende fordel med prazosin; flertallet af patienterne i begge grupper fik dog samtidig et antidepressivt middel.5-16 Dette er vigtigt, fordi et tidligere forsøg bemærkede et nedsat respons på prazosin hos patienter, der samtidig fik en selektiv serotonin-genoptagelseshæmmer (SSRI).7 Der er behov for yderligere afklaring af denne mulige interaktion.
Atypiske antipsykotika: I små undersøgelser er aripiprazol, olanzapin og risperidon blevet evalueret som supplerende behandlinger for PTSD, og alle disse midler har vist en vis fordel for de tilknyttede mareridt. Disse lægemidler er dog begrænset af deres bivirkningsprofil.17-20
Benzodiazepiner: Nitrazepam og triazolam blev vurderet i et enkelt 3-dages forsøg, hvor patienter med forstyrret søvn (mareridtstypen blev ikke identificeret) rapporterede et fald i “ubehagelige drømme”.21 Patienterne tog kun én dosis af hver medicin, efterfulgt af en 1-dages udvaskningsperiode. Clonazepam anbefales i øjeblikket ikke, fordi det i et randomiseret klinisk forsøg viste sig at være ineffektivt i forbindelse med PTSD-associerede mareridt.22
Clonidin: De to undersøgelser af clonidin, der er udført på PTSD-patienter, havde positive resultater; der var dog kun 13 deltagere.23,24
Cyproheptadin: Tre små forsøg med cyproheptadin hos PTSD-patienter havde modstridende data. Bivirkninger kan opveje fordelene.25-27
Gabapentin: En enkelt retrospektiv undersøgelse af gabapentin hos patienter med PTSD viste en markant eller moderat forbedring af søvnen samt en nedsat hyppighed eller intensitet af mareridt.28
Nabilon: En enkelt retrospektiv undersøgelse af gabapentin hos patienter med PTSD viste en markant eller moderat forbedring af søvnen samt en nedsat hyppighed eller intensitet af mareridt: I en enkelt åben undersøgelse oplevede størstedelen af PTSD-patienter, der modtog nabilon, ophør af mareridt eller en betydelig reduktion af mareridtsintensiteten. Et mindre randomiseret forsøg fandt også en nedsat forekomst af PTSD-relaterede mareridt.29,30
Phenelzin: To undersøgelser af phenelzin hos PTSD-patienter viste en fordel. Alle patienter i den større undersøgelse trak sig dog i sidste ende tilbage, fordi forbedringen i mareridtsværhedsgrad var ubetydelig, var kortvarig eller plateauede.31,32
SSRI’er og serotonin-norepinepinephrin-reuptakehæmmere: Af disse midler er kun fluvoxamin udpeget kan anvendes. To små kliniske undersøgelser af fluvoxamin viste fordele; i den ene undersøgelse trak mange patienter sig dog tilbage på grund af bivirkninger.3,33,34 Venlafaxin har vist fordele for generelle PTSD-symptomer, men ikke for mareridt; det anbefales derfor ikke.1,3
Topiramat: Trods positive resultater i flere undersøgelser af PTSD-associerede mareridt kan brugen af topiramat være begrænset på grund af bivirkninger.3,35-38
Trazodon: Den eneste undersøgelse, der evaluerede trazodon, viste, at det var effektivt, men 19 % af patienterne var ikke i stand til at opretholde en effektiv dosis, og mange oplevede mindst én bivirkning.39
Tricykliske antidepressiva (TCA’er): En lille sagsserie hos patienter med PTSD tydede på gavnlige virkninger; resultaterne var dog begrænsede, fordi TCA-behandlingen var varieret.40
Apotekerens rolle
Apotekerens opmærksomhed på mareridtsforstyrrelser bliver stadig vigtigere. Da antallet af patienter med PTSD fortsat stiger som følge af krig, masseskyderier og andre traumatiske begivenheder, vil forekomsten af mareridtsforstyrrelser stige tilsvarende. Da patienter kan være tøvende eller flove over at diskutere mareridt med deres primære behandler, bør farmaceuter lære at genkende symptomerne og de almindelige årsager til mareridtsforstyrrelser, så de kan identificere patienter, der kan have brug for henvisning til evaluering og behandling. Farmaceuter bør også være bekendt med de farmakologiske midler, der kan anvendes til behandling af denne tilstand, så de på passende vis kan rådgive patienter, der har med denne lidelse at gøre.
1. Nadorff MR, Lambdin KK, Germain A. Farmakologiske og ikke-farmakologiske behandlinger af mareridtsforstyrrelser. Int Rev Psychiatry. 2014;26:225-236.
2. American Academy of Sleep Medicine. International klassifikation af søvnforstyrrelser. 3rd ed. Darien, IL: American Academy of Sleep Medicine; 2014.
3. Morgenthaler TI, Auerbach S, Casey KR, et al. Position paper for the treatment of nightmare disorder in adults: an American Academy of Sleep Medicine position paper. J Clin Sleep Med. 2018;14(6):1041-1055.
4. Foral P, Knezevich J, Dewan N, Malesker M. Medicininducerede søvnforstyrrelser. Consult Pharm. 2011;26:414-425.
5. Raskind MA, Peskind ER, Chow B, et al. Forsøg med prazosin til behandling af posttraumatisk stressforstyrrelse hos militærveteraner. New Engl J Med. 2018;378(6):507-517.
6. Ahmadpanah M, Sabzeiee P, Hosseini SM, et al. Sammenligning af effekten af prazosin og hydroxyzin på søvnkvalitet hos patienter, der lider af posttraumatisk stressforstyrrelse. Neuropsychobiology. 2014;69(4):235-242.
7. Raskind MA, Peterson K, Williams T, et al. A trial of prazosin for combat trauma PTSD with nightmares in active-duty soldiers returned from Iraq and Afghanistan. Am J Psychiatry. 2013;170(9):1003-1010.
8. Germain A, Richardson R, Moul DE, et al. Placebokontrolleret sammenligning af prazosin og kognitiv adfærdsterapeutisk behandling af søvnforstyrrelser hos amerikanske militærveteraner. J Psychosom Res. 2012;72(2):89-96.
9. Boynton L, Bentley J, Bentley J, Strachan E, et al. Foreløbige resultater vedrørende brugen af prazosin til behandling af posttraumatiske mareridt i en flygtningepopulation. J Psychiatr Pract. 2009;15(6):454-459.
10. Taylor FB, Martin P, Thompson C, et al. Prazosins virkninger på objektive søvnmålinger og kliniske symptomer ved civil traumatisk posttraumatisk stressforstyrrelse: en placebokontrolleret undersøgelse. Biol Psychiatry. 2008;63:629-632.
11. Raskind MA, Peskind ER, Hoff DJ, et al. A parallel group placebo controlled study of prazosin for trauma nightmares and sleep disturbance in combat veterans with post-traumatic stress disorder. Biol Psychiatry. 2007;61:928-934.
12. Daly CM, Doyle ME, Doyle ME, Radkind M, et al. Klinisk case-serie: brug af Prazosin til behandling af kamprelaterede tilbagevendende mareridt blandt krigsveteraner fra Operation Iraqi Freedom. Mil Med. 2005;170(6):513-515.
13. Peskind ER, Bonner LT, Hoff DJ, Raskind MA. Prazosin reducerer traumerelaterede mareridt hos ældre mænd med kronisk posttraumatisk stressforstyrrelse. J Geriatr Psychiatry Neurol. 2003;16(3):165-171.
14. Raskind MA, Peskind ER, Kanter ED, et al. Reduktion af mareridt og andre PTSD-symptomer hos krigsveteraner ved hjælp af prazosin: en placebokontrolleret undersøgelse. Am J Psychiatry. 2003;160(2):371-373.
15. Taylor F, Raskind MA. Den alfa1-adrenerge antagonist prazosin forbedrer søvn og mareridt hos civile traumatiske posttraumatiske stresslidelser. J Clin Psychopharmacol. 2002;22:82-85.
16. Raskind MA, Dobie DJ, Kanter ED, et al. Den alfa1-adrenerge antagonist prazosin forbedrer mareridt fra krigstraumer hos veteraner med posttraumatisk stressforstyrrelse: en rapport om 4 tilfælde. J Clin Psychiatry. 2000;61(2):129-133.
17. Lambert MT. Aripiprazol i behandlingen af symptomer på posttraumatisk stressforstyrrelse hos veteraner, der vender tilbage fra den globale krig mod terrorismen. Int Clin Psychopharmacol. 2006;21(3):185-187.
18. Jakovljevic M, Sagud M, Mihaljevic-Peles A. Olanzapin til behandling af behandlingsresistent, kamprelateret PTSD – en serie af caserapporter. Acta Psychiatr Scand. 2003;107(5):394-396.
19. David D, De Faria L, Mellman TA. Supplerende risperidonbehandling og søvnsymptomer hos kampveteraner med kronisk PTSD. Depress Anxiety. 2006;23(8):489-491.
20. Stanovic JK, James KA, Vandevere CA. Effektiviteten af risperidon på akutte stresssymptomer hos voksne brandsårspatienter: en foreløbig retrospektiv pilotundersøgelse. J Burn Care Rehabil. 2001;22(3):210-213.
21. Ellingsen PA. Dobbeltblindet forsøg med triazolam 0,5 mg vs. nitrazepam 5 mg hos ambulante patienter. Acta Psychiatr Scand. 1983;67(3):154-158.
22. Cates ME, Bishop MH, Davis LL, et al. Clonazepam til behandling af søvnforstyrrelser i forbindelse med kamprelateret posttraumatisk stressforstyrrelse. Ann Pharmacother. 2004;38(9):1895-1899.
23. Kinzie JD, Sack RL, Riley CM. De polysomnografiske virkninger af clonidin på søvnforstyrrelser i forbindelse med posttraumatisk stressforstyrrelse: en pilotundersøgelse med cambodjanske patienter. J Nerv Ment Dis. 1994;182(10):585-587.
24. Kinzie JD, Leung P. Clonidin hos cambodjanske patienter med posttraumatisk stressforstyrrelse. J Nerv Ment Dis. 1989;177(9):546-550.
25. Clark RD, Canive JM, Calais LA, et al. Cyproheptadinbehandling af mareridt i forbindelse med posttraumatisk stressforstyrrelse. J Clin Psychopharmacol. 1999;19(5):486-487.
26. Gupta S, Popli A, Bathurst E, et al. Efficacy of cyproheptadine for nightmares associated with posttraumatic stress disorder. Compr Psychiatry. 1998;39(3):160-164.
27. Brophy M. Cyproheptadine for combat nightmares in posttraumatic stress disorder and dream anxiety disorder (Cyproheptadin mod mareridt i forbindelse med posttraumatisk stresslidelse og drømmeangstlidelse). Mil Med. 1991;156(2):100-101.
28. Hamner MB, Brodrick PS, Labbate LA. Gabapentin i PTSD: en retrospektiv, klinisk serie af supplerende terapi. Ann Clin Psychiatry. 2001;13(3):141-146.
29. Jetly R, Heber A, Fraser G, Boisvert D. Effekten af nabilon, en syntetisk cannabinoid, til behandling af PTSD-associerede mareridt: en foreløbig randomiseret, dobbeltblind, placebokontrolleret undersøgelse med cross-over-design. Psykoneuroendokrinologi. 2015;51:585-588.
30. Fraser GA. Brugen af en syntetisk cannabinoid i håndteringen af behandlingsresistente mareridt ved posttraumatisk stresslidelse (PTSD). CNS Neurosci Ther. 2009;15:84-88.
31. Lerer B, Bleich A, Kotler M, et al. Posttraumatisk stressforstyrrelse hos israelske kampveteraner. Effekt af phenelzinbehandling. Arch Gen Psychiatry. 1987;44(11):976-981.
32. Hogben GL, Cornfield RB. Behandling af traumatisk krigsneurose med phenelzin. Arch Gen Psychiatry. 1981;38(4):440-445.
33. Neylan TC, Metzler TJ, Schoenfeld FB, et al. Fluvoxamin og søvnforstyrrelser ved posttraumatisk stressforstyrrelse. J Trauma Stress. 2001;14(3):461-467.
34. De Boer M, Op den Velde W, Falger PJ, et al. Fluvoxaminbehandling af kronisk PTSD: en pilotundersøgelse. Psychother Psychosom. 1992;57(4):158-163.
35. Alderman CP, McCarthy LC, Condon JT, et al. Topiramat i forbindelse med kamprelateret posttraumatisk stressforstyrrelse. Ann Pharmacother. 2009;43(4):635-641.
36. Tucker P, Trautman RP, Wyatt DB, et al. Efficacy and safety of topiramate monotherapy in civilian posttraumatic stress disorder: a randomized, double-blind, placebo-controlled study. J Clin Psychiatry. 2007;68(2):201-206.
37. Berlant JL. Prospektiv åben undersøgelse af add-on- og monoterapi topiramat hos civile med kronisk ikke-hallucinatorisk posttraumatisk stressforstyrrelse. BMC Psychiatry. 2004;4:24.
38. Berlant J, van Kammen DP. Open-label topiramat som primær eller supplerende behandling af kronisk posttraumatisk stressforstyrrelse hos civile: en foreløbig rapport. J Clin Psychiatry. 2002;63(1):15-20.
39. Warner M, Dorn M, Peabody C. Survey on the usefulness of trazodone in patients with PTSD with insomnia or nightmares. Pharmacopsychiatry. 2001;34(4):128-131.
40. Boehnlein JK, Kinzie JD, Ben R, Fleck J. One year follow-up study of posttraumatic stress disorder among survivors of Cambodian concentration camps. Am J Psychiatry. 1985;42:956-959.