Todos los que realizan trabajos corporales se han encontrado con esta situación en algún momento: el cliente se presenta con un episodio de dolor agudo e intenso en la parte baja de la espalda. Puede haber antecedentes de dolor al levantar objetos o al estar sentado durante mucho tiempo y el dolor suele ser mayor en un lado que en el otro. El dolor puede irradiarse hacia las nalgas y el sacro, y quizás hacia la parte lateral del muslo y la extremidad inferior. El dolor puede empeorar con la sedestación prolongada y con cualquier flexión de la columna vertebral hacia delante.
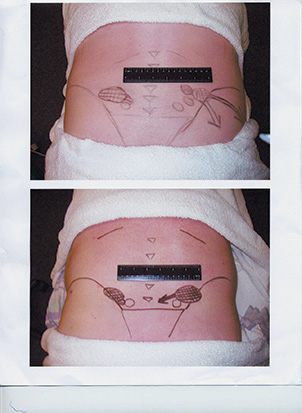
El ratón de la espalda es uno o más nódulos firmes y móviles de 1,3 cm que desencadenan dolor de espalda y ciático cuando se presionan. Fotos por cortesía de W. David Bond.
Los medicamentos pueden no ser útiles y el cliente suele ser incapaz de encontrar una posición cómoda. El cliente lo ha intentado todo, ha estado en todas partes y usted es su última esperanza. Cuando se le pide que señale la zona de mayor dolor, invariablemente señalará justo por encima y lateralmente al «hoyuelo» natural donde se unen la espalda y las nalgas, cerca del triángulo multifidis. Cuando se palpa esa zona, el hallazgo más marcado es uno o varios nódulos firmes y móviles de 1,3 cm que, al presionarlos, reproducen las quejas de dolor de espalda del cliente, así como el dolor «ciático». Las fotos siguientes muestran la localización en dos clientes. Los clientes suelen exclamar: «Eso es. De ahí viene todo mi dolor». Acaba de encontrar el escurridizo «ratón de la espalda».»
Una historia sensible
El término «ratón de la espalda» es una descripción bastante bonita para un problema muy doloroso pero que a menudo se pasa por alto, incluso por los especialistas en dolor de espalda. Originalmente denominado «lipoma episacroilíaco» por E. Ries en 1937,1 fue etiquetado posteriormente como «ratón de la espalda» por Peter Curtis en 1993.2
Me encontré por primera vez con el ratón de la espalda mientras aprendía varias técnicas de tejidos blandos en la escuela de quiropráctica. Al palpar la región sacra, sentía estos pequeños nódulos firmes y carnosos, pero móviles. Una presión firme directamente sobre los nódulos producía dolor y sensibilidad, así como una radiación local en el sacro y la cadera. Pensando que eran nódulos de punto gatillo, aplicaba una compresión isquémica directa y profunda, que sólo servía para agravar el dolor. Sin embargo, esto no me disuadió de aplicar una presión más profunda, ya que con toda seguridad no se trataba de hueso y nos enseñaron a aplicar la terapia de puntos gatillo a los nódulos de tejido blando. Parecían ser masas definidas, móviles y encapsuladas, muy parecidas a un lipoma subcutáneo y en absoluto a una banda de músculo esquelético. Además, me había encontrado con muchos lipomas subcutáneos en la región de la espalda y siempre eran lo mismo: «bultos» móviles y no sensibles que sólo causaban dolor cuando comprimían el tejido blando subyacente.
Los lipomas subcutáneos se encuentran en todo el cuerpo, crecen lentamente con el tiempo y sólo tienen importancia cosmética. El ratón de la espalda, sin embargo, sólo se encuentra alrededor de la región sacra y suele ser sensible y a veces doloroso. Además, el ratón de la espalda parece aparecer repentinamente tras un traumatismo en la espalda, como en los accidentes de tráfico o quizás tras una lesión por levantamiento.3 El tamaño de los nódulos no cambia y permanecen igual independientemente del tratamiento de tejidos blandos administrado, por lo que no podrían ser musculares. Pero, ¿por qué un lipoma puede ser sensible y predecible en su localización?
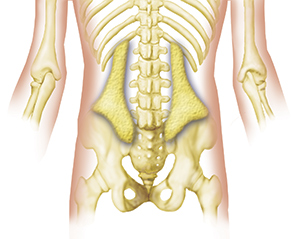
Imagen 1. Capa de grasa subfascial lumbar.
Tal vez un término más descriptivo que el de ratón de espalda sea en realidad el de «hernia de grasa fascial lumbar», tal como lo describen W. S. C. Copeman y W. L. Ackerman.4 Algunos otros términos son: Lipoma episacral, síndrome de dolor de la cresta ilíaca5 y síndrome del triángulo multifidus.6 Una hernia de grasa fascial lumbar se produce cuando la capa de grasa subfascial lumbar (véase la imagen 1) se hernia a través de la fascia toracodorsal suprayacente (véase la imagen 2) y queda atrapada e inflamada. El mecanismo parece deberse a un defecto anatómico o a una zona debilitada en la fascia, que, cuando hay un aumento de la presión interna, permite que los lóbulos de grasa empujen a través de la fascia.7 Una vez herniada, la grasa queda atrapada y, como herniación expandida e inflamada en una cápsula fibrosa que, por lo demás, no cede, crea un foco de dolor. La presión sobre el lipoma no lo empuja hacia atrás a través de la fascia, sino que sólo inflama más la fascia desgarrada. Estas hernias se producen en lugares predecibles a lo largo de la cresta ilíaca y el sacro, muy cerca de la zona del hoyuelo natural (véase la imagen 3). También son aproximadamente tres veces más frecuentes en las mujeres, sobre todo en las moderadamente obesas.8
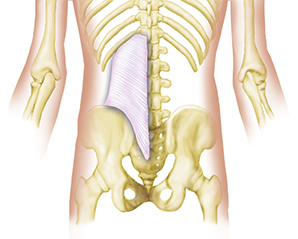
Imagen 2. Fascia toracodorsal suprayacente.
A lo largo de los años también me he encontrado con muchos lipomas episacrales y siempre me sorprende la fuerza del signo positivo del «timbre». Es un signo fiable en el sentido de que la presión firme suele reproducir la queja exacta que el cliente relata en su sintomatología. La presión directa reproduce incluso el dolor de tipo ciático o radicular sin ningún estiramiento del nervio ciático y sin ningún movimiento en la faceta lumbar o en las articulaciones sacro-ilíacas. En este sentido, es similar al punto gatillo activo con zona de derivación. Pero si no es un problema puramente muscular, ni articular, ni nervioso, entonces ¿cómo se conquista el ratón de la espalda?
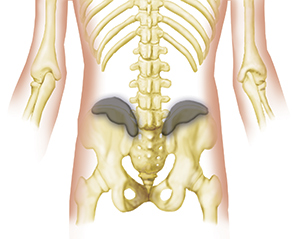
Imagen 3. Cresta ilíaca y sacro.
Ciclo del dolor
Desgraciadamente, los típicos clientes del «ratón de la espalda» suelen haber recorrido toda la gama de protocolos de tratamiento. Han visto y han sido evaluados por múltiples especialistas, incluyendo acupuntura, quiropráctica, ortopedia, neurología, psicología, etc. Quizá se les haya diagnosticado síndrome de dolor miofascial, fibromialgia, tensión lumbar crónica o fibrositis, así como artritis, hernias discales, etc. Puede que les hayan hecho radiografías, estudios de resonancia magnética o estudios de conducción nerviosa, todos ellos con resultados generalmente negativos o mínimos. O pueden tener una pequeña protuberancia discal sin compresión del nervio, pero el dolor imita exactamente una hernia discal.
Los especialistas en dolor de espalda parecen centrarse en el disco y los nervios, aunque estos lipomas son fácilmente palpables. Muchos se han sometido a inyecciones epidurales sin éxito. He tenido clientes que han sido operados de hernias discales pero que siguen señalando al ratón de la espalda como un gran porcentaje del dolor postquirúrgico. Tal vez se considere diagnóstico de la presencia de una hernia de grasa fascial lumbar el hecho de que una infiltración local de anestésico quite el dolor. Pero muchos clientes no quieren pagar los 150 dólares más o menos por un alivio de unas horas. Muchos han pasado por el carrusel de pastillas para el dolor, tomando un cóctel de medicamentos analgésicos y antiinflamatorios aunque el dolor nunca desaparezca realmente. Hay una gran cantidad de información que se puede obtener a través de la palpación digital, algo en lo que los masajistas y trabajadores corporales suelen destacar. Un cliente con un dolor lumbar insoportable, la presencia del ratón de la espalda y el dolor reproducido en el lugar del lipoma deberían orientar al profesional hacia la terapia manual de tejidos blandos para una hernia de grasa fascial lumbar, a menos que se demuestre lo contrario.
Avenas de alivio
Si el ratón de la espalda no responde al tratamiento conservador, recomiendo que el cliente acuda a su médico de cabecera, quiropráctico o acupuntor, y solicite una evaluación adicional. Un médico puede inyectar el ratón de la espalda con un anestésico local, que puede ayudar temporalmente. Las técnicas de punción seca de los acupuntores pueden ayudar a reducir la tensión en la cápsula fibrosa. También se pueden obtener excelentes resultados con la estimulación eléctrica local. Quizá la única cura permanente para el ratón de la espalda sea su escisión y eliminación. Aquellos pacientes que están al final de su proverbial cuerda, los envío a un especialista en reparación de hernias. Una vez extirpada la hernia de grasa, se repara el desgarro de la fascia y el cliente disfruta de un alivio más duradero y a veces dramático. Un problema es que muchos médicos no reconocen esta condición; tienden a descartar su existencia limitando así las opciones de tratamiento.
El ratón de espalda es un problema bastante común, que a primera vista puede tener una sintomatología similar a la de una hernia discal. Puede ser responsable de un grado importante de dolor lumbar que está ausente en los estudios diagnósticos positivos. El considerable nivel de dolor puede ser, en un primer momento, desalentador para el profesional del cuerpo. Sin embargo, si el profesional reconoce por primera vez la existencia de una hernia de grasa fascial, la palpación confirma la afección. El tratamiento conservador orientado a aliviar el dolor y a tratar el desgarro fascial en lugar de la terapia de puntos gatillo en un lóbulo graso inflamado, herniado y edematoso es lo más útil. Los cambios en el estilo de vida y el ejercicio pueden ayudar a aliviar aún más la condición, y otras opciones de tratamiento están siempre disponibles en caso de que el ratón de la espalda se presente.
Cómo aliviar el ratón de la espalda
Durante los últimos 10 años, he sido un instructor de curso avanzado para las clases de palpación y biomecánica en el Instituto de Masaje de Terapia de Tacto. En cada clase de 20 a 22 estudiantes, encontramos al menos dos o cuatro individuos con lipomas episacrales sensibles. Les digo que cuando tengo un cliente con un ratón de espalda evidente, aplico las siguientes reglas:
No aplicar presión profunda.
Hacerlo sólo puede servir para agravar la hernia. Se puede y se debe aplicar una presión profunda en la musculatura paraespinal y de la cadera circundante (según lo permita la comodidad del cliente), pero se debe evitar aplicar presión directamente sobre el lipoma. Dado que se trata de un problema fascial, aplico un estiramiento fascial en la fascia toracodorsal. Aplico una terapia de puntos gatillo en la musculatura circundante y un masaje deportivo en la parte baja de la espalda, excluyendo de nuevo el propio lipoma.
No estire la parte baja de la espalda.
Muchos clientes creen que deben estirar la parte baja de la espalda, normalmente tocándose los dedos de los pies o girando. Es a través de una debilidad fascial inherente o una biomecánica defectuosa que este problema evolucionó y cuando el cliente pone presión adicional en la cápsula fibrosa, la inflamación puede empeorar. Recomiendo los estiramientos cuando el dolor de espalda mejora por encima de un nivel del 50%, pero no antes. Al estirar los isquiotibiales, siempre tengo al cliente de pie con la pierna elevada sobre una silla, o algo de la altura de la cintura.
No sugiera ejercicio.
El ejercicio tiende a agravar el problema al menos hasta que el cliente mejora por encima del nivel de dolor del 50 por ciento. Muchos clientes que veo en realidad agravan el ratón de la espalda mientras hacen algún tipo de ejercicio. Tienen la idea errónea de que los tejidos blandos dolorosos necesitan ejercicio, por lo que tienden a exagerar. A medida que mejoran con el tratamiento, debería añadirse algún ejercicio suave. Recomiendo el tai chi, el qigong o la natación como los mejores ejercicios para alguien con un ratón de espalda.
Aplique hielo.
Como el ratón de espalda produce inflamación, el hielo tenderá a sedar los nervios y a enfriar el calor. Después de un tratamiento, le digo al cliente que se vaya a casa y se aplique hielo durante unos minutos cada vez. A medida que mejora, le digo que empiece a utilizar el calor siempre que no se duerma sobre la almohadilla térmica.
Evite tumbarse sobre una superficie dura.
Algunos clientes han oído que para el dolor de espalda deben tumbarse sobre una superficie dura. Esto puede ser cierto para algunas afecciones, pero no para el ratón de espalda. La presión sobre la cápsula puede agravar la afección y provocar una mayor inflamación.
Evite estar sentado durante mucho tiempo.
Estar sentado durante mucho tiempo y/o conducir durante mucho tiempo tiende a agravar la afección, primero por la compresión directa del lipoma y luego por el desacondicionamiento de la zona lumbar. Los isquiotibiales tienden a tensarse y los músculos abdominales se debilitan. Esto hará que la musculatura lumbar se tense, presionando aún más la fascia. Si el cliente pasa horas en el tráfico, una almohada de apoyo para la parte baja de la espalda o una toalla enrollada son útiles.
W. David Bond es un quiropráctico que ejerce en el sur de California. Está especializado en el tratamiento del dolor agudo, crónico y miofascial. Recibió su doctorado en quiropráctica del Colegio de Quiropráctica de Los Ángeles en 1987. Es un evaluador médico cualificado autorizado por el estado de California y es diplomado en gestión del dolor por la Academia Americana de Gestión del Dolor. Ha enseñado técnicas avanzadas de masaje y palpación en el Touch Therapy Massage Institute desde 1993, y es el fundador y director de la clínica Essential Chiropractic Center en Encino, California. Se puede contactar con él en [email protected].
1. Ries, E. Episacraliliac Lipoma. American Journal of Obstetrics and Gynecology. 1937, 34:490.
2. Curtis, Peter. En busca del ratón de la espalda. Journal of Family Practitioners. 1993, Jun; 36(6): 657-9.
3. Copeman, W.S.C., y Ackerman, W.L. Edema o hernias de lóbulos de grasa como causa de fibrositis lumbar y glútea. Archivos de Medicina Interna. 79:22, 1947.
4. Copeman, W.S.C., and Ackerman, W.L. Fibrositis of the Back. Quarterly Journal of Medicine. 1944; 13:37-51.
5. Collee, G., Dijkmans, B.A.C., Vandenbroucke, J.P., Cats, A. Iliac crest pain syndrome in low back pain: Frecuencia y características. Journal of Rheumatology. 1991;18(7):1060-3.
6. Bauwens, P. y Coyer, A. The multifidis triangle syndrome as a cause of low back pain. British Medical Journal, Nov. 1955, 1306-7.
7. Singewald, M. Sacroiliac lipimata – an often-unrecognized cause of low back pain. Bull. John Hopkins Hospital. 118:492-498, 1966.
8. Pace, J. Episacroiliac lipoma. American Family Physician. 1972, Sept., 70-3.