Introduction
A Tethered cord syndrome (TCS) egy fejlődési neurológiai rendellenesség, melyet egy abnormálisan alacsony conus medullaris okoz. Jellemzően gyermekkorban jelentkezik, de felnőttkorig észrevétlenül is fennállhat, és társulhat intradurális lipomával. Az egyidejűleg fennálló rendellenességekkel (pl. myelomeningocele) és egyértelmű klinikai tünetekkel (pl. progresszív lábgyengeség, vizeletinkontinencia) rendelkező betegeknél műtéti kezelésre lehet szükség. A műtét célja a gerincvelő szétfeszítésének megszüntetése a gerincvelő megnyúlásának enyhítése érdekében. Ennek ellenére a műtét indikációi továbbra is ellentmondásosak (1).
A gerincvelői duralis arteriovenosus fisztula (SDAVF) ezzel szemben szerzett állapot. Ez a leggyakoribb érrendszeri malformáció a gerincben felnőtteknél. A neuralis foramenben alakul ki a duralis artéria (amely a duralis gyökérhüvelyt és a szomszédos gerincvelői durát látja el) és a medullaris véna (amely a coronalis vénás plexust drainálja) közötti kóros, közvetlen kapcsolat révén (2, 3).
Hátfájással és progresszív neurológiai deficittel járhat. Az SDAVF jellemzően sebészi vagy endovaszkuláris kezelést igényel.
A TCS, a lipoma (vagy lipomyelomeningocele) és az SDAVF egybeesése a sacralis szinten nagyon ritka. Ebben a közleményben két ilyen betegről számolunk be. (4-6).
Az esetek anyaga
1. eset
Egy 30 éves nő 10 éve fennálló lumbosacralis gerincfájdalommal jelentkezett; mindkét alsó végtagját alkalmi sugárzás érte. Első szülése után hátfájás alakult ki nála. Az MRI az L4-es szintnél kötőszalag-szakadást és filum terminale lipomát mutatott ki. Az MRI a gerincvelő felszínén kanyargó vénákat is mutatott (1C. ábra). Kilenc évvel később, a második terhesség alatt gyengeséget és érzékszervi veszteséget, egyensúlyzavart észlelt vizelet- és székletinkontinenciával. A felvételkor kétoldali talpflexiós gyengeség (4. fokozat a módosított Medical Research Council rendszere szerint) és csökkent érzékelés volt a gluteális régiókban és a lábakban, valamint talpi válaszreakció. A Babinski- és Rossolimo-jelek kétoldalt jelen voltak. Az ismételt MRI intraspinalis T2 hiperintenzív elváltozásokat mutatott ki a mellkasi gerincben és a conusban (1A,B,D ábra). Ezek az elváltozások összhangban voltak a neurológiai deficittel, és a gyulladásos demielinizáló betegségek kizárása után, az agyi MRI és az aquaporin-4 antitest teszt alapján myelopátiát diagnosztizáltak. A gerincvelő felszínén leírt kínzó vénák miatt (1B. ábra) a betegnél gerincvelői digitális szubtrakciós angiográfiát (DSA) végeztek. A DSA tartománya a Th6-os szinttől a coccygealis artériáig terjedt. Az eredmények nem mutattak ki érrendellenességet. Ezért az előzetes diagnózis tüneti TCS és filum terminale lipoma volt. A gyengeség és a neurológiai deficit miatt sebészi gerincvelő-eltávolítást terveztek, lipoma reszekció nélkül.
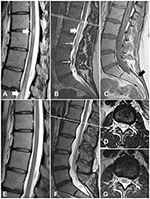
1. ábra. Az 1. eset gerincvelőjének MR-felvételei a kezelés előtt és után. (A) Myelopatikus elváltozások a mellkasi gerincvelőben (fehér nyilak) (B) Myelopatikus elváltozások a conus medullarisban (vastag nyíl) és megvastagodott kínzóerek (vékony nyilak). (C) A T1WI-szekvencián filum terminale lipoma látható (fekete nyíl). (D) Az L1/L2 szinten készült keresztmetszet myelopatikus elváltozásokat mutat. (E-G) A követéses felvételek a myelopatikus elváltozások megszűnését és a megvastagodott erek eltűnését mutatják.
A keresztcsatornát medián metszéssel nyitották meg. A dura vékony és átlátszó volt. Egy középvonalbeli dura- és arachnoidalis metszés után egy daganatot vizualizáltak, amely lipomának tűnt. Elnyelte a filum terminale-t és a gerincvelői ideggyököket caudalisan, az S2 szintig. Az S1 és S2 ideggyökerek a tumortól laterálisan helyezkedtek el. A filum terminale-on egy megvastagodott, kanyargós, élénkvörös ér is megfigyelhető volt, amely cranialis irányban futott. A dura külső felszínét a keresztcsont szintjén kétoldalt feltártuk SDAVF keresése céljából. A bal oldalon az S3 szintjén egy jól látható niduszt azonosítottak. A lelet alátámasztására empirikus vizsgálatot végeztek. Az artériás vénára, intradurálisan, néhány percre klipszet helyeztek. Ezután az ér a filum terminale-on egyértelműen megváltoztatta a színét, élénkvörösről kékes-szürkére, és a feszültsége csökkent. Az SDAVF-et ezután intradurálisan lekapcsolták, és a nidus extradurálisan koagulálták. Ezenkívül a filum terminale-t elvágták, és a lipomából mintát vettek szövettani vizsgálatra. A durát vízhatlanul összevarrták, és a sebet rétegesen zárták.
A posztoperatív lefolyás eseménytelen volt. Néhány nappal később a beteget elbocsátották. Az utólagos MRI a myelopatikus elváltozások megszűnését mutatta (1E-G ábra). Az 1 éves követéskor a beteg állapota jelentősen javult, inkontinencia és motoros deficit nélkül.
2. eset
Egy 33 éves férfi 2 éve fennálló lumbosacralis gerincfájdalommal, progresszív alsó végtagi gyengeséggel, vizelési gyakorisággal és inkontinenciával jelentkezett. A tünetek testmozgás és hosszan tartó állás után fokozódtak. Az ágyéki gerinc MRI-je az L3-as szintnél kötőszalag-szakadást, filum terminale lipomát és a gerincvelő ödémáját mutatta ki. A gerincvelő hátsó felszínén kanyargó vénákat is kimutatott (2A,D ábra).
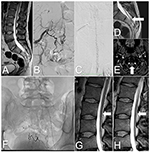
2. ábra. A 2. eset gerincvelőjének képei a kezelés előtt és után. (A) T2-súlyozott MRI: Kötött gerincvelő és keresztcsonti lipóma. (B) DSA: SDAVF az S2-S3 szintjén, amelyet az oldalsó keresztcsonti artériák látnak el. (C) DSA: Kanyargós vénák a nyaki gerincvelő hátsó felszínén. (D) T2-súlyozott MRI: Kanyargós véna a nyaki gerincvelő hátsó felszínén (nyíl). (E) TOF MRI: Drénező véna (nyíl) az atlanto-occipitális csomópont szintjén. (F) A keresztcsonti terület röntgenfelvétele három embolizációt követően embolizáló anyagot mutat. (G) Lumbális T2-súlyozott MRI: Az utolsó embolizációt követően kanyargó erek láthatóak a gerincvelő hátsó felszínén (nyíl). (H) Utóvizsgálati MRI: 6 hónappal a műtét után a tekervényes erek már nem láthatók a gerincvelő hátsó felszínén (nyíl).
A neurológiai vizsgálat kétoldali csípőízületi flexiós gyengeséget (4. fokozat a módosított Medical Research Council rendszer szerint), talpflexiós gyengeséget (3. fokozat a módosított Medical Research Council rendszer szerint) és csökkent érzékelést mutatott az S2-S3 dermatómákban. A Babinski- és Rossolimo-jelek kétoldaliak voltak. A klinikai és radiológiai tünetek alapján SDAVF-re gyanakodtak. A DSA megerősítette az SDAVF-et az S2-S3 szintjén, az oldalsó keresztcsonti artériák és a belső csípőartériákból eredő ágak által ellátott durában. Az egész gerincvelő hátsó felszínén kanyargós lefolyású vénák voltak jelen, amelyek intracranialisan végződtek (2B,C,E ábra).
A beteg három endovaszkuláris embolizáción esett át, mindegyikben más-más hatóanyaggal. Először az embolizációt az Onyx™ 18-mal végezték, amelyet két mikrokatéterben adtak be. Ez a kezelés a sipoly elzáródását eredményezte. A beteg állapota jelentősen javult, de a lefolyó véna gyenge penetrációja miatt néhány hét múlva a sipoly újrakanalizálódott, és a tünetek visszatértek.
4 hónappal később egy második embolizációt végeztek. A sipoly érrendszeri hozzáférése bonyolultabb volt. A 25%-os Phil™-injekció csak a bal belső csípőartéria kis keresztcsonti ágain keresztül volt kivitelezhető. Ezzel az eljárással jelentős áramláscsökkenést értek el a sipolyon keresztül. Tizennyolc hónappal később megkísérelték a sipoly embolizációját hígított ragasztóval. A fisztula DSA-n megfigyelt jó elzáródása ellenére a kanyargós erek a követéses MRI-n láthatóak maradtak (2F,G ábra). A tünetek továbbra is fennálltak, és a beteg alkalmas volt a műtéti kezelésre.
A műtét célja a lefolyó véna és az artériás tápcsatorna elzárása, valamint a lipoma csökkentése volt. Medián metszéssel megnyitották a keresztcsatornát a jobb oldalon. A dura vastag volt, és több, embóliával teli ér volt. Egy nagy, élénkvörös ér volt extradurálisan és egy intradurálisan az S2-S3 szintjén. Az artériás érre intradurálisan néhány percre klipszet helyeztek. Ezt követően az ér színe megváltozott, és a feszültség csökkent. Mind az intra-, mind az extraduralis erek koaguláltak. Ezt követően a lipómát láthatóvá tették és részben eltávolították. A durát vízhatlanul összevarrták, és a sebet rétegesen zárták.
A műtét utáni lefolyás eseménytelen volt, és néhány nappal később a beteget elbocsátották. Hat hónap elteltével az utánkövetéses MRI a gerincvelő hátsó felszínén kanyargó erek hiányát és a myelopatikus elváltozások jelentős csökkenését mutatta (2H ábra). Az utánkövetés során a beteg jelentősen javult, inkontinencia nélkül, némi vizelési gyakorisággal és enyhe gyengeséggel (4. fokozat a módosított Medical Research Council rendszere szerint).
Diszkusszió
A TCS, egy intradurális lipóma és egy SDAVF együttes előfordulása a keresztcsonti szinten, bár kivételes, a bejelentett esetek növekvő száma miatt szem előtt kell tartani. Ez a tanulmány az ötödik és hatodik ilyen esetet írta le, TCS és SDAVF a szakrális szinten (1. táblázat). A közelmúltban egy ilyen esetet Horiuchi és munkatársai soroltak fel, és további kettőt Talenti és munkatársai (6, 8).

1. táblázat. A szakrális duralis arteriovenosus fisztula (DAVF), a tethered cord szindróma (TCS) és a filum terminale lipoma/lipomyelomeningocele egybeesésének irodalmi áttekintése.
E hármas egybeesés oka rejtélyes. Egyrészt úgy gondolják, hogy az SDAVF szerzett entitás, ellentétben a primer gerincvelői anomáliákkal. Ez a jellegzetesség azt sugallta, hogy e kórképek együttes előfordulása véletlenszerű lehet. Másrészt a lipómák, és az angiomák egyaránt mesenchymális eredetűek. A kombinált intramedulláris AVM-ről és lipomáról szóló korábbi beszámolók arra utalnak, hogy összefüggés lehet ezen etiológiák között (9, 10). Legjobb tudomásunk szerint azonban egyetlen korábbi tanulmány sem írta le a gyermekkorban jelentkező diszgráfiás anomáliák és a szakrális szinten lévő SDAVF együttes előfordulását. A Medline adatbázisban végzett keresés sem talált veleszületett SDAVF-ről szóló beszámolót. Számos beszámoló azonban műtét vagy trauma következtében kialakult SDAVF-et írt le (11-15). Ezért elméletileg egy korábbi, myelomeningocele miatt végzett műtét utólagosan kiválthatja az SDAVF kialakulását.
Régebbi tanulmányok arról számoltak be, hogy vénás sinus trombózis, amelyhez intravénás hipertónia és vénás kiáramlási obstrukció társul, elindíthatja a söntök kialakulását (16-18). Ezért a mi eseteinkben talált rendellenességek együttes előfordulásának alternatív magyarázata az lehetett, hogy egy lipoma nyomást okozott, ami elzárta a vénás kiáramlást, és így elősegítette az SDAVF kialakulását. Ez az alternatív mechanizmus nem függne össze korábbi traumás vagy műtéti előzményekkel.
A szerzett SDAVF-ek jellemzően a thoracolumbaris régióban találhatók, és az átlagos életkor a megjelenéskor 60 év körül van (19). A sacralis SDAVF-ek ritkák, és a TCS-sel egyidejűleg előforduló SDAVF-ek átlagos megjelenési életkora 41 év (1. táblázat). Ezért az is lehetséges, hogy egy veleszületett rendellenesség, például egy intradurális lipóma, elősegítheti az SDAVF kialakulását fiatalabb életkorban. A közelmúltban Horiuchi és munkatársai két esetet írtak le, és áttekintettek kilenc korábban publikált SDAVF és AVM esetet, amelyek különböző típusú és különböző gerincszintű gerincvelői lipomákkal egyidejűleg fordultak elő (8). Djindjian és munkatársai, valamint Horiuchi és munkatársai egyaránt azt posztulálták, hogy a késleltetett SDAVF kialakulásának legvalószínűbb mechanizmusa az angiogén faktorok zsírsejtekből történő felszabadulása lehet; ezek a faktorok befolyásolhatják az angiogenezist (20) és helyi hipervaszkularizációhoz vezethetnek (5, 8). Továbbá Jellema és munkatársai kizárták a prothrombotikus tényezőket az SDAVF-ek patogenezisében (21).
A TCS, a sacralis lipoma és az SDAVF tüneti egybeesése felveti a kérdést: mi mozgatja pontosan a tüneteket? Talenti és munkatársai nemrégiben két hasonló eset diagnosztikai és terápiás nehézségeit írták le (6). Mindkét betegnél a gerincvelő kezdeti lekötése és a lipóma/lipomyelomeningocele eltávolítása nem eredményezett javulást vagy romlást. A gerinc angiográfiát követően legközelebb a gerinc érrendszeri patológiájával foglalkoztak. A filum terminale lipoma természetes lefolyása jóindulatú; a betegek mindössze 5%-ánál jelentkeznek TCS-tünetek (22). Így a lipoma volt a neurológiai károsodás legkevésbé valószínű oka. Mindazonáltal bizonyos mértékig mind a TCS, mind az SDAVF hasonló tüneteket okozhat. A TCS gyakrabban válik tünetessé gyermekeknél, mint felnőtteknél (23). Ezzel szemben az SDAVF-hez kapcsolódó károsodások idősebb és középkorú egyéneknél alakulnak ki. Ezenkívül a szakrális SDAVF-ek gerincvelői hiperintenzitást idéznek elő, amely a T2-súlyozott MRI-felvételeken látható, és amely a sikeres kezelést követően jellemzően eltűnik (24). Ezért a neurológiai állapotromlás legvalószínűbb oka az SDAVF, az egybeeső TCS, sacralis lipoma és SDAVF egyidejűleg előforduló betegek átlagéletkora alapján (lásd az 1. táblázatot) és a jó posztoperatív eredmény, azaz az intramedulláris elváltozások MRI-felvételeken kimutatott megszűnése alapján. Továbbá, a TCS-től eltérően az SDAVF tünetei súlyosbodhatnak fizikai erőfeszítéssel és az intraabdominális nyomás növekedésével, mint a jelen tanulmányban leírt mindkét esetben.
A hármas egybeeséssel rendelkező betegeknél mindig az SDAVF volt a fokozódó tünetek közvetlen oka. Ezért a kezelés fő céljának az elzárásnak kell lennie. Az irodalomban az endovaszkuláris embolizáció ugyanolyan hatásosnak tűnt, mint a műtét, és hasonló esetekben az embolizáció volt az egyedüli kezelés (24). Sajnos esetünkben az embolizáció vagy nem volt kivitelezhető, vagy hatástalan volt. A műtéttel mind az SDAVF, mind a TCS egy beavatkozással feltárható és kezelhető volt.
Első esetünkben a műtét kezdeti célja a gerincvelő lekötésének megszüntetése volt, mivel az SDAVF-et a műtét előtti DSA nem igazolta. A kérdés azonban továbbra is fennáll, hogy a DSA-n miért volt homályos az SDAVF? Oldfield és munkatársai három olyan SDAVF esetet írtak le, amelyet nem fedeztek fel a DSA-n, de más neuroimaging-módalitások alapján erősen gyanúsak voltak. Ezeket az SDAVF-eket a műtét során sikeresen leválasztották (25). A gerinc DSA kimutatását akadályozó tényezők közé tartozott az elhízás, az aorta aneurizma, a tortuozitással járó aorta ateroszklerózis és az ágyéki artériák nyílásának elzáródása vagy tortuozitása. Esetünkben a hamis negatív DSA-eredmények egyik lehetséges magyarázata az lehet, hogy a DSA nem volt elég alapos; így nem vizsgáltuk a szakrális szintű beáramlást.
Az itt leírt két eset azt mutatta, hogy a szakrális SDAVF-eket nehéz lehet DSA-n kimutatni, és nehéz lehet endovaszkuláris embolizációval elzárni. Az 1. táblázatban bemutatott korábbi tanulmányok szintén sikertelen embolizációkat írtak le az SDAVF-ek kezelésében (4, 6, 8). Összesen 5 sikertelen endovaszkuláris elzárási kísérlet történt, a 6 közölt esetből 3 esetben (1. táblázat). Így arra a következtetésre jutottunk, hogy a sebészeti megközelítés jobb lehet az endovaszkuláris embolizációnál, mivel a műtét egylépéses kezelést kínál.
Záró megjegyzések
A TCS, a lipoma és az SDAVF együttes előfordulása a keresztcsont szintjén kivételesen ritka. A korábbi beszámolók és a mi eredményeink azt mutatják, hogy a műtét jobb lehet az endovaszkuláris embolizációnál a szakrális SDAVF egyidejűleg előforduló entitások kezelésére, mivel a műtét egylépéses kezelést kínál. Egyre több bejelentett eset jelzi, hogy e hármas rendellenesség tüneteit kizárólag az SDAVF okozhatja, és nem a TCS vagy a lipoma, amelyek a neuroimagingben jól láthatóak.
Egyetértés
Az esetismertetés közzétételéhez a résztvevőktől írásbeli beleegyezést kaptunk.
Author Contributions
PK tervezte a projektet és kritikusan átnézte azt. ŁP elkészítette a kéziratot, összegyűjtötte és felülvizsgálta az adatokat. PJ, MZ és MG összegyűjtötte az esetadatokat. BC felülvizsgálta az anatómiát. AM végezte a publikálandó változat végső jóváhagyását.
Kérdések összeférhetetlenségi nyilatkozata
A szerzők kijelentik, hogy a kutatást olyan kereskedelmi vagy pénzügyi kapcsolatok hiányában végezték, amelyek potenciális összeférhetetlenségként értelmezhetőek lennének.
1. A szerzők kijelentik, hogy a kutatás során nem álltak fenn olyan kereskedelmi vagy pénzügyi kapcsolatok, amelyek potenciális összeférhetetlenségként értelmezhetők. Drake JM. A tethered gerincvelő sebészi kezelése – a finom vonalon járva. Neurosurg Focus. (2007) 23:E4. doi: 10.3171/FOC-07/08/E4
PubMed Abstract | CrossRef Full Text
2. A neurológia és a neurológia és a neurológiai sebészet (2007) 23: E4. McCutcheon IE, Doppman JL, Oldfield EH. A gerinc duralis arteriovenosus rendellenességeinek mikrovaszkuláris anatómiája: mikroangiográfiás vizsgálat. J Neurosurg. (1996) 84:215-20. doi: 10.3171/jns.1996.84.2.0215
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Gailloud P. Spinal dural arteriovenous fistula (SDAVF) variant with dual perimedullary and epidural drainage. Eur Spine J. (2017). 27(Suppl 3):375-9. doi: 10.1007/s00586-017-5298-x
PubMed Abstract | CrossRef Full Text | Google Scholar
4. Krisht KM, Karsy M, Ray WZ, Dailey AT. Extraspinalis I. típusú duralis arteriovenosus fistula lumbosacralis lipomyelomeningocele mellett: esetismertetés és az irodalom áttekintése. Case Rep Neurol Med. (2015) 2015:526321. doi: 10.1155/2015/526321
PubMed Abstract | CrossRef Full Text | Google Scholar
5. PhD. Djindjian M, Ayache P, Brugieres P, Poirier J. A filum terminale sacralis lipoma duralis arteriovenosus fisztulával. Esetjelentés. J Neurosurg. (1989) 71(5 Pt 1):768-71. doi: 10.3171/jns.1989.71.5.0768
PubMed Abstract | CrossRef Full Text | Google Scholar
6. A neurológia és a neurológia és a neurológiai sebészettel foglalkozó orvosok és pszichiáterek, valamint a neurológia és a neurológia és a neurológiai sebészet közötti kapcsolat. Talenti G, Vitale G, Cester G, Della Puppa A, Faggin R, Causin F. Ritka társulás a gerincvelői duralis arteriovenosus fisztulák és a diszgráfiák között: két eset beszámolója és az irodalom áttekintése, különös tekintettel a diagnózis és a kezelés buktatóira. Intervent Neuroradiol. (2017) 23:458-64. doi: 10.1177/1591019917714636
PubMed Abstract | CrossRef Full Text | Google Scholar
7. Przepiórka Ł, Kunert P, Juszynńska P, Zawadzki M, Ciszek B, Głowacki M, et al. Coincidence of tethered cord, filum terminale lipoma, and sacral dural arteriovenous fistula: Report of two cases and a literature review. Front Neurol. (2018) 9:807. doi: 10.3389/fneur.2018.00807
CrossRef Full Text | Google Scholar
8. Gyógyszerészi szakvélemény. Horiuchi Y, Iwanami A, Akiyama T, Hikata T, Watanabe K, Yagi M, et al. Spinalis arteriovenosus fisztula egy gerincvelői lipomán belül: beszámoló két esetről. Spinal Cord Series Cases (2017) 3:17079. doi: 10.1038/s41394-017-0011-1
PubMed Abstract | CrossRef Full Text | Google Scholar
9. Spinal Cord Series Cases (2017) 9. Weon YC, Chung JI, Roh HG, Eoh W, Byun HS. Kombinált spifnális intramedulláris arteriovenosus malformáció és lipomyelomeningocele. Neuroradiology (2005) 47:774-9. doi: 10.1007/s00234-005-1336-1
PubMed Abstract | CrossRef Full Text | Google Scholar
10. Neuroradiology (2005) 47:774-9. Rice JF, Jelsma RK. Kombinált arteriovenosus malformáció és intramedulláris lipoma: műtét és emboloterápia. Am J Neuroradiol. (1986) 7:171-3.
PubMed Abstract | Google Scholar
11. Asakuno K, Kim P, Kawamoto T, Ogino M. Duralis arteriovenosus fistula és progresszív conus medullaris szindróma mint az ágyéki discectomia szövődményei. Esetjelentés. J Neurosurg. (2002) 97(3 Suppl):375-9. doi: 10.3171/spi.2002.97.3.0375
PubMed Abstract | CrossRef Full Text | Google Scholar
12. 12. Kang JW, Koo JH, Kim DK, Joo YJ, Kim TH, Song SH. Spinalis duralis arterio-venosus fistula okozta myelopathia az első ágyéki csigolyatest törése után – esetismertetés. Ann Rehabil Med. (2011) 35:729-32. doi: 10.5535/arm.2011.35.5.729
PubMed Abstract | CrossRef Full Text | Google Scholar
13. Gyógyszerészi szakvélemény | CrossRef Full Text | Google Scholar
. Vankan Y, Demaerel P, Heye S, Van Calenbergh F, van Loon J, Maleux G, et al. Duralis arteriovenosus fistula mint a felső nyaki gerinctörés késői szövődménye. Esetjelentés. J Neurosurg. (2004) 100(4 Suppl Spine):382-4. doi: 10.3171/spi.2004.100.4.0382
PubMed Abstract | CrossRef Full Text | Google Scholar
14. Google Scholar
. Nishimura Y, Natsume A, Ginsberg HJ. L-4 isthmikus spondylolisthesishez társuló spinalis duralis arteriovenosus fistula. J Neurosurg Spine (2014) 20:670-4. doi: 10.3171/2014.3.SPINE13492
PubMed Abstract | CrossRef Full Text | Google Scholar
15. J Neurosurg Spine (2014) 20:670-4. Khaldi A, Hacein-Bey L, Origitano TC. Spinalis epiduralis arteriovenosus fistula későn jelentkező perimedullaris vénás hipertóniával lumbalis műtét után: esetismertetés és a patofiziológia tárgyalása. Spine (2009) 34:E775-9. doi: 10.1097/BRS.0b013e3181ae4a52
PubMed Abstract | CrossRef Full Text | Google Scholar
16. 16. Jablawi F, Nikoubashman O, Mull M. Az artériás hipertónia összefügg a tüneteket okozó gerincvelői duralis arteriovenosus fisztulákkal. World Neurosurg. (2017) 103:360-3. doi: 10.1016/j.wneu.2017.04.050
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Borden JA, Wu JK, Shucart WA. A gerinc és koponya duralis arteriovenosus fisztulózus malformációk javasolt osztályozása és következményei a kezelésre. J Neurosurg. (1995) 82:166-79. doi: 10.3171/jns.1995.82.2.0166
PubMed Abstract | CrossRef Full Text | Google Scholar
18. The Neurológiai és Neurológiai Klinikai Intézet (JNOH), Budapest, 1995. Lawton MT, Jacobowitz R, Spetzler RF. Az angiogenezis újraértelmezett szerepe a duralis arteriovenosus malformációk patogenezisében. J Neurosurg. (1997) 87:267-74. doi: 10.3171/jns.1997.87.2.0267
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Wojciechowski J, Kunert P, Nowak A, Dziedzic T, Czernicki T, Wojtowicz K, et al. Surgical treatment for spinal dural arteriovenous fistulas: Kimenetel, szövődmények és prognosztikai tényezők. Neurol Neurochir Pol. (2017). 51:446-53. doi: 10.1016/j.pjnns.2017.07.001
PubMed Abstract | CrossRef Full Text | Google Scholar
20. Gyógyszerészi szakfolyóirat. Lucarelli E, Sangiorgi L, Benassi S, Donati D, Gobbi GA, Picci P, et al. Angiogenesis in lipoma: Kísérleti vizsgálat a csirkeembrió chorioallantoic membránjában. Int J Mol Med. (1999) 4:593-6. doi: 10.3892/ijmm.4.6.593
PubMed Abstract | CrossRef Full Text | Google Scholar
21. 21. Vizsgálati eredmények és eredmények (1999) 4:593-6. Jellema K, Tijssen CC, Fijnheer R, de Groot PG, Koudstaal PJ, van Gijn J. Spinal dural arteriovenous fistulas are not associated with prothrombotic factors. Stroke (2004) 35:2069-71. doi: 10.1161/01.STR.0000135766.22285.dc
CrossRef Full Text | Google Scholar
22. Stroke (2004) 35:2069-71. dc
CrossRef Full Text | Google Scholar
22. Cools MJ, Al-Holou WN, Stetler WR Jr, Wilson TJ, Muraszko KM, Ibrahim M, et al. Filum terminale lipomák: képalkotó prevalenciája, természetes története és a kúp helyzete. J Neurosurg Pediatr. (2014) 13:559-67. doi: 10.3171/2014.2.PEDS13528
PubMed Abstract | CrossRef Full Text | Google Scholar
23. PEDS13528. Al-Holou WN, Muraszko KM, Garton HJ, Buchman SR, Maher CO. A tethered cord felszabadítás kimenetele másodlagos és többszörös ismétlődő tethered cord szindrómában. J Neurosurg Pediatr. (2009) 4:28-36. doi: 10.3171/2009.2.PEDS08339
PubMed Abstract | CrossRef Full Text | Google Scholar
24. 24. Gioppo A, Farago G, Giannitto C, Caputi L, Saladino A, Acerbi F, et al. Sacralis duralis arteriovenosus fisztulák: diagnosztikai és terápiás kihívás – 13 eset egyközpontú tapasztalata és az irodalom áttekintése. J Neurointerv Surg. (2017). 10:415-21. doi: 10.1136/neurintsurg-2017-013307
PubMed Abstract | CrossRef Full Text | Google Scholar
25. Neurinterv. Oldfield EH, Bennett A 3. Chen MY, Doppman JL. Az arteriográfiával nem észlelt gerincvelői duralis arteriovenosus fisztulák sikeres kezelése. Három eset beszámolója. J Neurosurg. (2002) 96(2 Suppl):220-9. doi: 10.3171/spi.2002.96.2.0220
PubMed Abstract | CrossRef Full Text | Google Scholar