 La sindrome del tunnel tarsale (TTS), talvolta chiamata piede del corridore, è una causa relativamente comune di dolore lungo la parte interna (mediale) della caviglia. La TTS può essere una lesione da sforzo ripetitivo o una lesione da intrappolamento (compressione).
La sindrome del tunnel tarsale (TTS), talvolta chiamata piede del corridore, è una causa relativamente comune di dolore lungo la parte interna (mediale) della caviglia. La TTS può essere una lesione da sforzo ripetitivo o una lesione da intrappolamento (compressione).
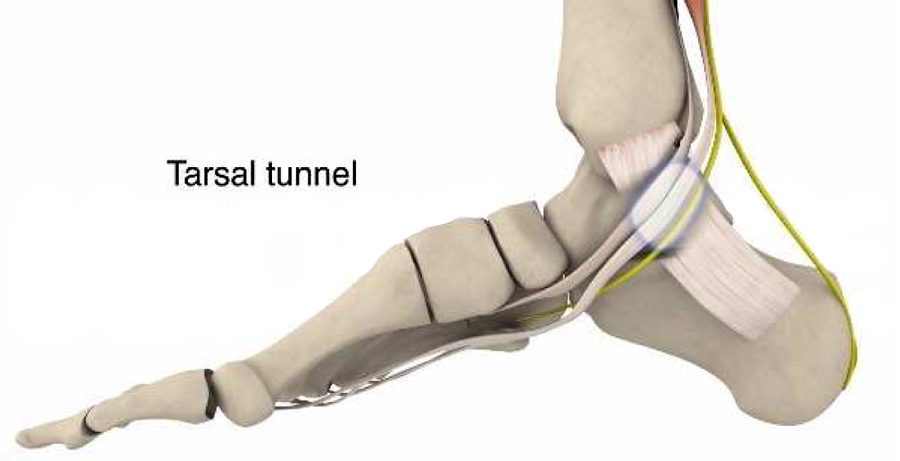
Il tunnel tarsale è un tunnel fibroso che non è strutturalmente flessibile. C’è uno spazio limitato per il gonfiore all’interno del tunnel. Questo può causare nervi e vasi sanguigni da “intrappolare” e portare a dolore e altri sintomi.
TTS è spesso causato da una pressione ripetuta che si traduce in un danno sul nervo tibiale posteriore. Simile al tunnel carpale nella mano, il tunnel tarsale si trova appena sotto il malleolo mediale (la grande protuberanza all’interno della caviglia). Fondamentalmente, il nervo tibiale si dirama dal nervo sciatico e viaggia lungo l’interno della gamba. Alla fine passa attraverso il tunnel tarsale, che è un passaggio stretto all’interno della caviglia che è legato da un tessuto osseo e morbido chiamato retinacolo.
I sintomi della sindrome del tunnel tarsale (TTS) includono:
- Il dolore può essere sentito ovunque lungo il nervo tibiale, la pianta del piede o l’interno della caviglia.
- Il dolore può essere puntuale o diffuso e si estende al tallone, al polpaccio, all’arco o alle dita del piede.
- Il dolore può comparire gradualmente o all’improvviso.
- Il dolore è spesso descritto come spilli e aghi o come dolori lancinanti.
- Il dolore può spesso sembrare una sensazione di scossa elettrica o una sensazione di bruciore.
- Parastesia o perdita di sensibilità o intorpidimento può anche essere presente.
TTS è spesso scambiato per disfunzione del tendine tibiale posteriore (PTTD) a causa della posizione e del tipo di dolore. Al fine di diagnosticare correttamente la TTS, altre possibili condizioni dovrebbero essere escluse prima. Si può avere la STC se si verificano i sintomi sopra elencati e questi peggiorano con una pressione diretta o con un tocco deciso sul tunnel tarsale. L’unico modo definitivo per diagnosticare la TTS è quello di avere uno studio di conduzione nervosa eseguito dal vostro medico.
I fattori di rischio comuni per la sindrome del tunnel tarsale (TTS) includono:
- trauma diretto o lesioni (come essere preso a calci nel calcio).
- Uso eccessivo del piede e/o sovrallenamento del tendine che provoca infiammazione, gonfiore e dolore.
- Prolungata posizione in piedi, camminata, esercizio o improvviso aumento del volume di attività o di esercizio.
- Sovraccarico di allenamento. Esecuzione di intensità e volumi di allenamento troppo elevati.
Obesità. - Diabete.
- Meccanica anomala del piede e della caviglia.
- Piedi piatti, che causano iperpronazione durante la corsa.
- Scarpe poco adatte o usurate.
- Muscoli della caviglia deboli (in particolare, il tibiale posteriore o i muscoli intrinseci del piede che aiutano a sostenere l’arco del piede).
- Forza nei muscoli dell’anca, del bacino e/o del core che causano una meccanica dell’andatura difettosa.
- Un cambiamento nelle superfici o ambienti di corsa. Questo è più evidente quando si passa da una superficie di corsa più morbida, come lo sterrato, a una pista di cemento o quando si corre in discesa.
- Correre su superfici curve, come il bordo di una strada, dove l’iperpronazione può causare uno stiramento eccessivo e ripetuto sul nervo. In alternativa, un arco alto può causare una maggiore compressione soprattutto sul lato in discesa del piede. Quindi, comprimendo il tunnel tarsale e possibilmente portando all’infiammazione e ai sintomi.
- Eccessiva dorsiflessione (dita che si muovono verso la tibia) durante la corsa. Coloro che tendono a colpire eccessivamente il tallone possono sviluppare TTS. Se il terreno (come la corsa in collina) costringe a un’eccessiva dorsiflessione, allora la combinazione di atterraggio sul tallone mentre la caviglia si dorsiflette può aumentare la pressione del tunnel tarsale. Questo può causare l’impingement dell’arteria, della vena e del nervo e può portare a dolore o sintomi neurologici.
Trattamento iniziale della sindrome del tunnel tarsale (TTS):
Questa condizione inizia tipicamente come una sindrome da uso eccessivo con un ciclo infiammatorio attivo. Il corso iniziale del trattamento include il PRICE, che sta per Protect, Rest, Ice, Compression, and Elevation.
- Proteggere. Nei casi più gravi (specialmente quelli che comportano un danno fisico al nervo), è necessario proteggere l’area danneggiata. Questo può essere fatto attraverso l’uso di una scarpa da passeggio o in alcuni casi, un gesso può essere necessario per limitare il movimento completamente che permette al nervo, all’articolazione e ai tessuti circostanti la possibilità di guarire.
- Riposo. In questo caso, il riposo indicherebbe la riduzione dell’attività fisica regolare e l’interruzione della corsa (a breve termine).
- Ghiaccio. Applicare il ghiaccio sulla zona dolorante. La regola del ghiaccio è di applicarlo non più di venti minuti all’ora. Non mettere il ghiaccio direttamente contro la pelle, specialmente se stai usando un impacco di gel. Un sacchetto di piselli congelati può essere l’ideale. Gli individui con cattiva circolazione o sensazione compromessa dovrebbero fare particolare attenzione quando si applica il ghiaccio.
- La compressione aiuta a prevenire e diminuire il gonfiore. Il gonfiore può causare un aumento del dolore e rallentare la risposta di guarigione, quindi limitarlo il più possibile. Una calza a compressione può aiutare a limitare la quantità di gonfiore e promuovere il flusso di sangue fuori dalla parte inferiore della gamba. Questo assicura un migliore scambio di nutrienti, la rimozione dei rifiuti e limita il gonfiore. Raccomando in particolare di indossarne un paio durante la fase di riabilitazione e quando si riprende la piena attività. Anche se ci sono molti stili diversi di calze a compressione disponibili, assicuratevi sempre di scegliere un paio che sia alto almeno fino al ginocchio.
- Elevazione. A seconda del livello di dolore e della quantità di gonfiore presente, questo passo può essere più o meno vantaggioso.
A seconda della gravità si può anche parlare con il medico di utilizzare farmaci antinfiammatori come i FANS (farmaci antinfiammatori non steroidei). Questa classe di farmaci può essere usata come antidolorifico e per ridurre l’infiammazione. I farmaci di questa classe includono farmaci come Aleve e Ibuprofen da banco o farmaci più forti come il Meloxicam.
Come auto-trattare la sindrome del tunnel tarsale (TTS):
Si prega di fare riferimento a Esercizi per la sindrome del tunnel tarsale per le dimostrazioni delle seguenti strategie che raccomando quando si auto-tratta la TTS.
Auto-mobilizzare il tessuto. Assicuratevi di mobilizzare il tessuto dentro e intorno alla parte superiore della gamba, al polpaccio e alla tibia. Fate attenzione a non essere troppo aggressivi quando mobilizzate proprio sopra il tunnel tarsale o potreste peggiorare il dolore. Invece, inizialmente concentrarsi su qualsiasi altra mobilità e restrizioni miofasciali nella parte inferiore delle gambe. Utilizzare un rullo di schiuma per affrontare qualsiasi tensione o restrizione nella parte inferiore della gamba. Tendo a usare il foam roller per le parti più grandi della gamba, tra cui la coscia, la parte posteriore della gamba, i polpacci e i muscoli glutei.
Le bande di mobilità, come le Rogue Fitness VooDoo X Bands o le EDGE Mobility Bands, sono un modo nuovo per auto-mobilizzare il tessuto del polpaccio, del piede e della caviglia. L’uso delle bande di mobilità influisce sul flusso di sangue nella zona e accelera la guarigione. Le bande di mobilità aiutano anche a resettare alcune delle cellule recettrici nel tessuto muscolare che causano un’eccessiva tensione muscolare. L’applicazione della fascia inizia a metà del piede e poi si avvolge direttamente sulla caviglia. Poi si pompa la caviglia avanti e indietro per ottenere il maggior movimento possibile in ogni direzione. In genere, la mobility band rimane in posizione per 30-60 secondi. Se si avverte intorpidimento o formicolio o un peggioramento dei sintomi, si prega di interrompere il trattamento. (Se soffrite di qualsiasi forma di disordine di coagulazione del sangue o siete sotto farmaci per fluidificare il sangue, vi sconsiglio di utilizzare le bande di mobilità per qualsiasi tipo di compressione profonda).
Rafforzare il complesso piede-caviglia. La debolezza dei muscoli del piede e della caviglia è un fattore di rischio importante nello sviluppo della STC. Raccomando di iniziare un protocollo completo di rafforzamento della caviglia e del piede.
Migliorare l’equilibrio. Lo scarso equilibrio è spesso associato alla debolezza muscolare del piede e della caviglia, così come della muscolatura del ginocchio e dell’anca. Debolezza e deficit di equilibrio possono portare a una cattiva meccanica del piede, che può portare a uno sforzo eccessivo sul complesso piede/caviglia. Esercitati a stare in equilibrio su un piede solo.
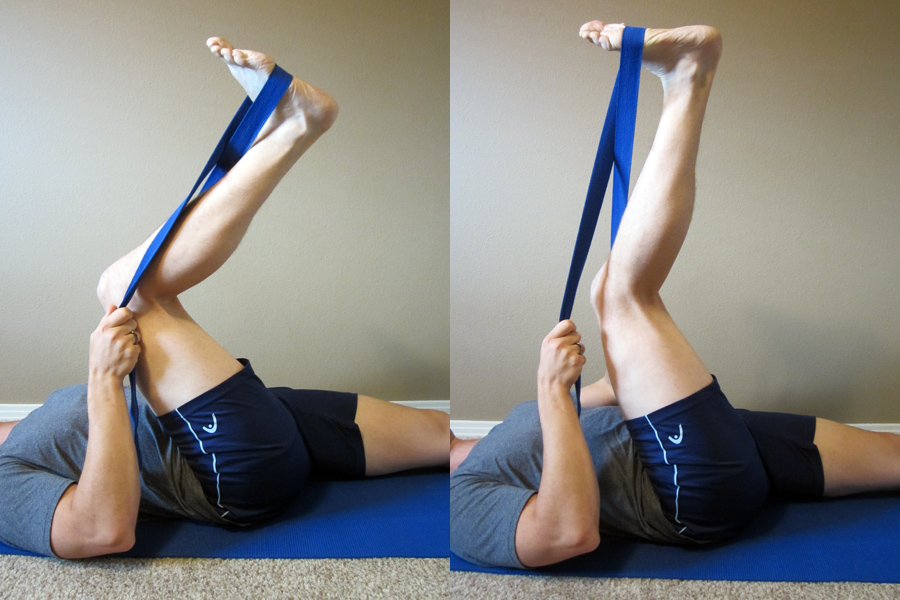
Estendi delicatamente e fai il “floss” al nervo tibiale. Avrete bisogno di una cintura o di un asciugamano per allungare il nervo tibiale. Avvolgere la cintura intorno alla palla del piede. Applicare una forte trazione sulla cintura in modo che il piede e le dita dei piedi si muovano verso il naso, inclinando il piede leggermente verso l’esterno. Mantenendo questa tensione verso il basso, raddrizzare lentamente il ginocchio (come dimostrato). Ripetere per 20-30 ripetizioni, e ripetere due volte al giorno.
Assicurarsi di avere un normale range di movimento della caviglia. Per avere una corretta meccanica del piede, la caviglia deve avere una mobilità normale. La caviglia dovrebbe avere un range di movimento in tutte le direzioni. Inoltre, assicuratevi di allungare i polpacci in modo che non limitino la dorsiflessione della caviglia. Di solito consiglio almeno due ripetizioni di mantenimento per 60 secondi per ogni stiramento dei polpacci. Allungare entrambi i muscoli gastrocnemio e soleo del polpaccio (come dimostrato).

Addurre qualsiasi fonte di irritazione meccanica e/o compressione. A causa della posizione del tunnel tarsale, può essere facilmente colpito da scarpe e/o calze di scarsa qualità. Evitare di indossare calze o scarpe che causano qualsiasi tipo di sfregamento o compressione direttamente sul tunnel tarsale.
Se si cambia superficie di corsa, procedere lentamente. Se di solito si corre su superfici più morbide, come lo sporco o una pista da corsa, progredire con attenzione e lentamente a correre su una superficie più dura (come il cemento). Se corri su strade, cerca di variare il lato in modo che la naturale curvatura della strada non provochi uno sforzo eccessivo su un piede rispetto all’altro. In generale, le superfici di corsa più morbide sono migliori per il tuo corpo. Se il tuo lavoro richiede che tu stia in piedi su una superficie dura, l’aggiunta di un cuscinetto di schiuma o di un tappetino di gomma può diminuire lo sforzo sul tuo piede e sull’arco.
Evitare il sovraccarico di allenamento. Non progredire troppo rapidamente nel volume di allenamento e/o nei livelli di intensità. La STC è più comunemente diagnosticata come una lesione da uso eccessivo. Un allenamento corretto è molto importante per evitare di sovraccaricare il corpo. Una progressione impropria del volume di allenamento e/o dell’intensità può facilmente portare a una lesione da uso eccessivo come la PTTD, la tendinite di Achille o altre lesioni agli arti inferiori.
Aggiungi un plantare. Un ulteriore controllo del piede è spesso necessario per normalizzare la meccanica dell’andatura. Molti negozi di corsa vendono un plantare da banco come Superfeet Blue Premium Insoles. Il blu tende ad adattarsi alla maggior parte dei piedi, ma una varietà di opzioni sono disponibili per la personalizzazione. Nella mia esperienza, queste solette possono durare da 1.000 a 1.500 miglia facilmente.
Se continui a provare dolore legato al tuo piede o alle calzature, allora potresti aver bisogno di consultare un fisioterapista e/o un podologo specializzato in piedi e ortesi. Un plantare personalizzato può essere necessario per sostenere correttamente il piede e assicurare una corretta meccanica del piede. Cercate l’assistenza di un professionista come un podologo o un fisioterapista che abbia esperienza nel trattamento di altri corridori.
Terapia laser. La terapia laser utilizza la luce per accelerare i processi di guarigione naturale del corpo. Produce un effetto fotochimico, fototermico e fotomeccanico. Si dice che l’effetto fotochimico aumenti la produzione locale di energia, attivi gli enzimi e diminuisca la percezione del dolore. L’effetto fototermico si dice che aumenti la circolazione che migliorerà l’apporto di ossigeno e nutrienti per la guarigione. L’effetto fotomeccanico si dice che aumenti la mobilità linfatica e migliori anche la circolazione.
Altri trattamenti. Quando le misure conservative falliscono, può essere necessaria un’ulteriore gestione medica. Questo include iniezioni di steroidi per ridurre il dolore e l’infiammazione nella zona. Questo di solito funziona meglio quando si sta lavorando attivamente sulla riabilitazione per assicurare che la causa della STC sia stata affrontata. Anche la chirurgia può essere necessaria. La chirurgia del tunnel tarsale può essere un intervento complicato. Probabilmente avrete bisogno di una risonanza magnetica per vedere cosa sta causando la STC. A volte, ci sono vene varicose o una ciste che stanno impattando sul nervo. Se c’è una ciste ed è necessario rimuoverla, allora l’intervento dovrebbe avere un tasso di successo di circa il 90%. Se non c’è una causa definita della STC (come una ciste), allora le possibilità di successo dell’intervento diminuiscono. La chirurgia viene eseguita al meglio quando c’è un chiaro impingement nel tunnel che può essere fissato chirurgicamente. L’intervento è tipicamente eseguito da un dottore in podologia o da un chirurgo ortopedico.
Chiedete aiuto. Se stai ancora sperimentando il dolore dopo aver implementato queste strategie di auto-trattamento, allora potrebbe essere il momento di cercare ulteriore aiuto. Altre condizioni mediche possono imitare o essere associate alla STC, compresa la neuropatia del piede e la radicolopatia della colonna lombare. Il tuo medico o fisioterapista può aiutarti a determinare se il tuo dolore è associato ad altre condizioni o ad altri problemi biomeccanici. Il vostro medico potrebbe anche prescrivere un farmaco antinfiammatorio più forte, se necessario. L’American Physical Therapy Association offre una risorsa meravigliosa per aiutare a trovare un fisioterapista nella tua zona. Nella maggior parte degli stati, puoi chiedere consiglio alla fisioterapia senza il parere di un medico (anche se potrebbe essere una buona idea chiedere anche il parere del tuo medico).
RITORNO ALLA CORSA
Quando torni a correre e alle tue normali attività di allenamento, assicurati di quanto segue:
- La tua gamba coinvolta è mobile e flessibile come l’altra.
- Il piede e la caviglia coinvolti sono mobili e flessibili come l’altro.
- Il piede e la caviglia coinvolti sono forti come l’altra gamba.
- La tua capacità di equilibrio è uguale in entrambe le gambe.
- Puoi fare jogging, correre, sprint e saltare senza dolore.
Se non stai facendo progressi dopo 3-4 settimane di applicazione di queste opzioni di trattamento, parla al tuo medico. Non prendete questa condizione alla leggera. Assicurati di affrontarla correttamente in modo da non perdere troppo tempo con il tuo allenamento. Mentre riprendi il tuo programma di corsa, segui queste linee guida:
- Anche se dovrai progredire e allenarti su terreni irregolari e colline, inizialmente inizia solo con terreni pianeggianti.
- Inizialmente limita la tua distanza di corsa. Raccomando di iniziare con una distanza di circa il 50-75% della tua distanza precedente all’infortunio.
- Inizialmente inizia con un ritmo più lento. Non progredire immediatamente di nuovo in attività di corsa molto intense, come l’intervallo o l’allenamento in salita, fino a quando non hai lavorato di nuovo fino alle tue precedenti distanze e ritmi di corsa senza dolore.
La sindrome del tunnel tarsale (TTS) inizia più comunemente come una lesione da uso eccessivo, ma può essere causata da un trauma diretto o da una lesione. Se la condizione non viene trattata, il risultato finale può essere un danno permanente ai nervi. Quando questa condizione è presa in tempo, può essere auto-trattata. Per ulteriori informazioni sulle comuni lesioni da corsa e su come auto-trattarle, visita www.thePhysicalTherapyAdvisor.com.
The Resilient Runner Program
 Hai bisogno di aiuto per una lesione da corsa?
Hai bisogno di aiuto per una lesione da corsa?
Il programma Resilient Runner è progettato per aiutarvi a prevenire e auto-trattare gli infortuni nella corsa in modo da poter arrivare al traguardo più forte che mai.
All’interno del programma c’è una biblioteca virtuale di protocolli di auto-trattamento tra cui podcast scaricabili, video e guide approfondite di riabilitazione.
Scopri di più qui