DMPA Contraceptive Injection: Use and Coverage
De DMPA-anticonceptie-injectie is een veelgebruikte omkeerbare anticonceptiemethode bij vrouwen in de Verenigde Staten. De injectie wordt ook wel de “prik” genoemd en is algemeen bekend onder de merknaam Depo Provera (depot-medroxyprogesteronacetaat of DMPA), hoewel er nu generieke alternatieven beschikbaar zijn. De injectie werd in 1959 in de Verenigde Staten geïntroduceerd voor de behandeling van menstruatie en werd in 1992 door de Amerikaanse Food and Drug Administration (FDA) goedgekeurd voor gebruik als anticonceptiemiddel. Deze factsheet geeft een overzicht van de soorten anticonceptie-injectie, het gebruik, de bekendheid, de beschikbaarheid en de verzekeringsdekking van de injectie in de VS.
Hoe werkt de DMPA?
De injectie werkt door het hormoon DMPA vrij te geven, een progestageen, dat de ovulatie onderdrukt en het baarmoederhalsslijm verdikt dat ook helpt voorkomen dat zaadcellen een eicel bevruchten. DMPA kan worden toegediend via een intramusculaire injectie die door een arts wordt toegediend of via een subcutane injectie die door de patiënt thuis kan worden geïnjecteerd. Beide vormen moeten eenmaal per 12 weken worden toegediend om effectief te zijn. De merknaam Depo-Provera en de generieke equivalenten van medroxyprogesteronacetaat zijn intramusculaire injecties, die 400 mg progestageen in één dosis leveren. De Depo-subQ Provera 104-injectie gebruikt een kleinere naald en een lagere dosis progestine (104 mg) dan het intramusculaire alternatief. Omdat Depo-subQ Provera 104 een kleinere naald gebruikt, kan het minder pijnlijk zijn dan de intramusculaire injectie en kan het door de patiënt thuis worden toegediend, terwijl het dezelfde anticonceptieve doeltreffendheid heeft.1 Zoals de meeste anticonceptiemiddelen beschermt de DMPA-prik niet tegen SOA’s; het gebruik van condooms wordt aanbevolen om het risico op SOA’s, waaronder HIV, te verminderen tijdens het gebruik van DMPA-prikken.
De DMPA-prik heeft een typische gebruiksfaalratio van 4% bij een gebruik van eens in de drie maanden. Anticonceptiemethoden zoals implantaten, intra-uteriene apparaten (IUD’s), vasectomieën en eileiderafbindingen zijn doorgaans effectiever dan de prik, omdat deze methoden weinig tot geen nazorg vereisen, terwijl injecties om de 12 weken moeten worden herhaald om effectief te zijn. Condooms of een ander niet-hormonaal voorbehoedsmiddel worden aanbevolen als back-up gedurende 7 dagen na de eerste injectie. Als een patiënt meer dan 4 weken te laat is voor een injectie (16 weken na hun laatste injectie), wordt aanbevolen dat zij een zwangerschapstest doet vóór de volgende dosis en dat zij condooms of een ander niet-hormonaal anticonceptiemiddel gebruikt als back-up gedurende nog eens 7 dagen als zij een nieuwe injectie krijgt.2 Het duurt gemiddeld 10 maanden voordat een zwangerschap optreedt na het stoppen van de injectie, wat vergelijkbaar is met andere methoden zoals het spiraaltje en de pil.3
De DMPA-prik heeft verschillende niet-contraceptieve voordelen, maar heeft ook enkele bijwerkingen en risico’s. Voordelen zijn onder meer een lager risico op baarmoederkanker en minder symptomen van endometriose. Van de anticonceptiemiddelen die in de VS worden gebruikt, heeft het injecteerbare middel echter het hoogste stopzettingspercentage, geassocieerd met bijwerkingen, waaronder menstruele onregelmatigheden (spotting of het stoppen van de menstruatie) en gewichtstoename. De FDA waarschuwt dat Depo-Provera niet als langetermijnmethode (langer dan 2 jaar) mag worden gebruikt, tenzij andere anticonceptiemethoden ontoereikend worden geacht, omdat vrouwen die Depo-Provera gebruiken een aanzienlijk verlies van botdichtheid kunnen lijden. Het American College of Obstetricians and Gynecologists (ACOG) en de Wereldgezondheidsorganisatie (WHO) zijn het echter niet eens met deze waarschuwing en stellen dat verlies in botdichtheid door DMPA niet in verband wordt gebracht met breuken en omkeerbaar lijkt te zijn na stopzetting van de injectie. Beide organisaties concluderen dat de voordelen van het gebruik van DMPA opwegen tegen het theoretische breukrisico, en dat DMPA kan worden voorgeschreven zonder beperkingen op de gebruiksduur.
Gebruik, bekendheid en beschikbaarheid van de anticonceptie-injectie
Ongeveer 2,3% van de vrouwen die anticonceptie gebruiken, melden dat zij de anticonceptie-injectie gebruiken. In de afgelopen twee decennia zijn de toegang van vrouwen tot en hun opties voor verschillende anticonceptiemiddelen veranderd en is het totale gebruik van de injectie afgenomen, omdat meer vrouwen langwerkende omkeerbare anticonceptiemiddelen (LARC’s) gebruiken, zoals spiraaltjes en implantaten.
Van de vrouwen in de vruchtbare leeftijd die enige vorm van anticonceptie gebruiken, wordt de prikpil het vaakst gebruikt door jonge vrouwen, vrouwen met een lager inkomen en zwarte vrouwen. Het gebruik van de injectie neemt ook af met het opleidingsniveau – degenen met een bachelordiploma gebruiken veel minder vaak de prik als hun anticonceptiemethode (figuur 1).
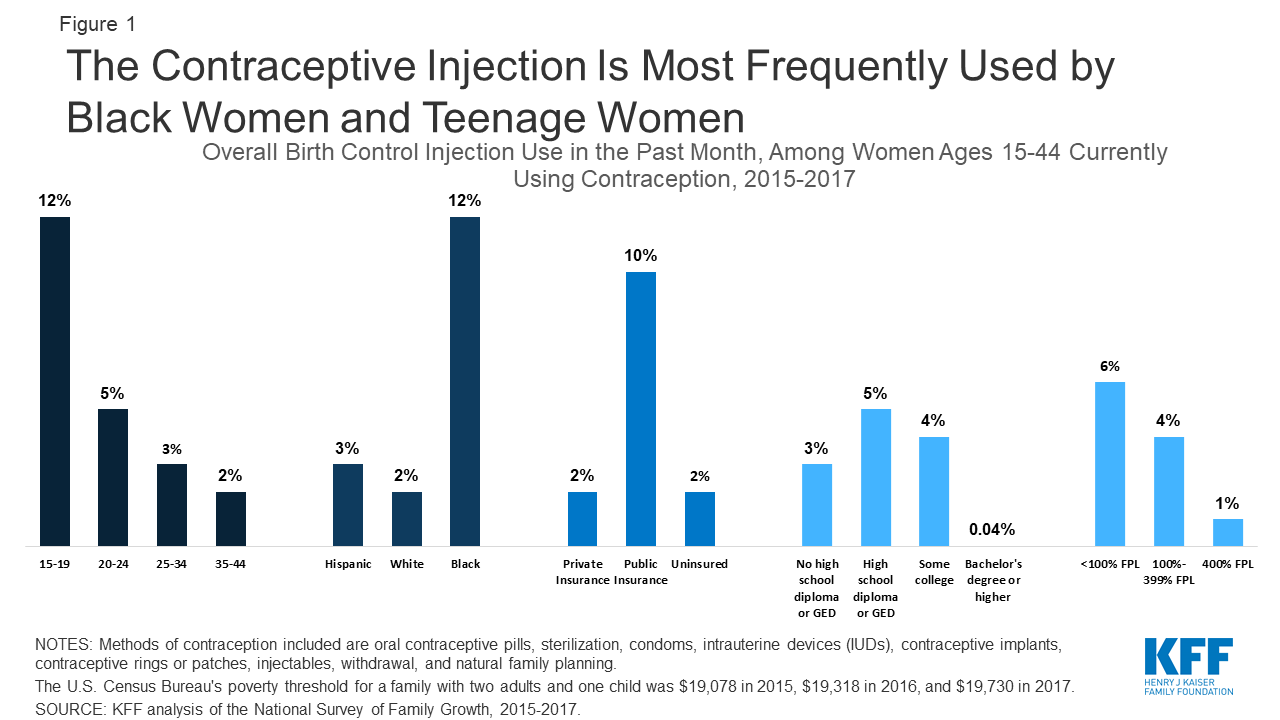
Figuur 1: De anticonceptie-injectie wordt het vaakst gebruikt door zwarte vrouwen en tienervrouwen
In een onderzoek van het Urban Institute uit 2016 onder vrouwen in de reproductieve leeftijd had 81% enigszins of veel gehoord over de anticonceptie-injectie, terwijl ongeveer een op de vijf slechts een beetje of helemaal niets had gehoord. Dit was vergelijkbaar met de bekendheid van andere belangrijke hormonale anticonceptiemiddelen, waaronder de pil en het spiraaltje. Dezelfde studie peilde naar de perceptie van de doeltreffendheid en de veiligheid van verschillende anticonceptiemethoden en kwam tot de bevinding dat 75% van de vrouwen in de vruchtbare leeftijd de prik enigszins of zeer doeltreffend vond en dat meer dan de helft (56%) de prik enigszins of zeer veilig vond (figuur 2). Ongeveer een vijfde van de vrouwen zei echter niet te weten of de prik doeltreffend (20%) of veilig (23%) is.

Figuur 2: De meeste vrouwen zeggen dat ze hebben gehoord over anticonceptie-injecties, maar iets meer dan de helft denkt dat het veilig is
Verzekeringsdekking en kosten van de anticonceptie-injectie
Vanaf 2011 vereist de Affordable Care Act (ACA) dat de meeste particuliere verzekeringsplannen en Medicaid-uitbreidingsprogramma’s één van elk van de 18 door de FDA goedgekeurde anticonceptiemethoden dekken zonder kostendeling. Vrouwen met een particuliere verzekering en degenen die in aanmerking komen voor de Medicaid-uitbreiding, komen in aanmerking voor patiëntenvoorlichting, counseling en toegang tot ten minste één vorm van de anticonceptie-injectie zonder kostendeling, het bezoek, het staken en het beheer van bijwerkingen. Dit omvat ten minste één vorm van de injectie, maar plannen mogen niet zowel de intramusculaire formulering als Depo-subQ Provera 104 dekken; als een arts echter bepaalt dat een bepaalde injecteerbare formulering medisch geschikt is voor een patiënt, moet het plan die vorm dekken.
Voor mensen zonder verzekering zijn er mogelijk twee kosten voor patiënten die de anticonceptie-injectie krijgen: het eerste bezoek aan de arts en de vervolginjecties. Het bezoek aan de arts voor het recept varieert gemiddeld van $50-$200, met extra injecties van gemiddeld $20-$40. Veel artsen, zowel in privépraktijken als in klinieken van het vangnet, verstrekken de prikpil en dienen deze toe. Veilige-net klinieken die deelnemen aan het federale Title X programma voor gezinsplanning mogen onverzekerde vrouwen een glijdende schaal aanrekenen en mogen de kosten voor degenen met het laagste inkomen achterwege laten. Het Office of Population Affairs (OPA) binnen het Amerikaanse ministerie van Volksgezondheid en Human Services (HHS) meldde dat in 2018 bijna 475.000 vrouwen de DMPA-injectie ontvingen als hun primaire anticonceptiemethode a van een Title X-dienstverlener.
In 11 staten (CA, CO, HI, ID, MD, NM, NH, OR, TN, UT, WV) en het District of Columbia kunnen apothekers hormonale anticonceptiemiddelen rechtstreeks aan vrouwen verstrekken, waaronder de intramusculaire anticonceptieprik, zonder de noodzaak om eerst een arts te bezoeken om de injectie te verkrijgen.4 De deelname van apothekers aan het programma is echter niet verplicht en is in sommige staten gering geweest. Bovendien, terwijl de eigenlijke DMPA-prik kan worden gedekt, moeten vrouwen mogelijk enige kosten uit eigen zak betalen omdat er kosten kunnen zijn voor het consult van de apotheker, dat in de meeste van deze staten niet hoeft te worden gedekt door het dekkingsbeleid voor anticonceptie.5
Endnotes
-
Sobel L et.al, Kaiser Family Foundation and The Lewin Group, Coverage of Contraceptive Services: A Review of Health Insurance Plans in 5 States, April 2015.
← Return to text
-
Reproductive Health Access Project, Factsheet: The Shot/Depo-Provera, juli 2015.
← Return to text
-
Patiënten doen er gemiddeld 10 maanden over om zwanger te worden na hun laatste injectie, maar gemiddeld 7 maanden nadat de effecten van de prik zijn uitgewerkt. Dit is in overeenstemming met andere anticonceptiemethoden, zoals een spiraaltje, pil of implantaat. Girum T, Wasie A, Return to fertility after discontinuation of contraception: a systematic review and meta-analysis, juli 2018.
← Return to text
-
Rafie S et.al, Pharmacists’ Perspectives on Prescribing and Expanding Access to Hormonal Contraception in Pharmacies in the United States, augustus 2019.
← Return to text
-
De kosten voor een consult van een apotheker moeten worden gedekt in Hawaï, Tennessee, en voor Medicaid-begunstigden in Oregon.
← Return to text