De longen zijn betrokken bij ongeveer 80% van alle patiënten met sclerodermie. Longaandoeningen in al hun vormen blijken de belangrijkste oorzaak van overlijden en invaliditeit te zijn. Alleen al daarom is inzicht in het type longbetrokkenheid en de mate van activiteit en ernst ervan de centrale informatie voor beslissingen over behandeling. Longbetrokkenheid komt zowel bij diffuse als bij beperkte sclerodermie voor; alle patiënten moeten dus bezorgd zijn over deze mogelijke complicatie.
Symptomen
Involvement of the lung causes shortness of breath or fatigue during physical activity. Veel patiënten met sclerodermie worden minder lichamelijk actief door klachten aan het bewegingsapparaat of door de vermoeiende aard van de ziekte. Daarom zullen velen niet lichamelijk actief genoeg zijn om daadwerkelijk kortademigheid te ontwikkelen. De arts kan vragen naar uw vermogen om eenvoudige dagelijkse taken uit te voeren, zoals traplopen of boodschappen doen. Andere patiënten ontwikkelen een droge, niet-productieve hoest die ook kan verergeren bij lichamelijke activiteit.
Naast de medische voorgeschiedenis kunnen belangrijke aanwijzingen over de betrokkenheid van de longen worden verkregen door een nauwkeurig lichamelijk onderzoek van het hart en de longen. De betrokkenheid van de longen kan echter alleen nauwkeurig worden beoordeeld met behulp van de uitgebreide reeks geavanceerde laboratoriumtests die hieronder worden beschreven.
Hoe beïnvloedt sclerodermie de longen?
Er is niet één enkelvoudige entiteit van scleroderma-longziekte. Het is veeleer belangrijk te begrijpen dat verschillende processen die typisch zijn voor het ziekteproces van sclerodermie aanwezig kunnen zijn en in verschillende mate van bijdrage. De belangrijkste elementen van sclerodermie-longziekte zijn 1) ontsteking (mogelijk behandelbaar); 2) longlittekenvorming (niet omkeerbaar maar mogelijk te voorkomen); en 3) bloedvatbeschadiging (behandelbaar – zie Pulmonale Hypertensie).
ILD (Interstitiële Longaandoening)
Inflammatie en littekenvorming van het longweefsel wordt interstitiële longaandoening of ILD genoemd. De arts kan ILD vermoeden als de longbodems bij stethoscooponderzoek krakende geluiden maken. ILD wordt het best beoordeeld met een volledig longfunctie-onderzoek. Deze gedetailleerde tests meten de longvolumes, de ademhalingsmechanismen en andere kenmerken van hoe uw longen feitelijk functioneren. Er zijn twee belangrijke tests – de geforceerde vitale capaciteit (FVC) en de diffusiecapaciteit (DLCO). De FVC meet het longvolume, dat zal afnemen als de longen verstijfd zijn door littekenweefsel. De DLCO meet hoe gemakkelijk zuurstof vanuit de luchtzakken van de longen in de bloedstroom terechtkomt. De DLCO wordt lager als de luchtzakken ontstoken of verdikt zijn door littekenweefsel EN als er letsel is aan de longbloedvaten.
Als ILD wordt vermoed op basis van voorgeschiedenis, lichamelijk onderzoek en longfunctietesten, is de volgende vraag hoeveel ontsteking (activiteit) er aanwezig is versus hoeveel littekenweefsel (schade). De meest gebruikte test om dit te bepalen is een hoge resolutie CT-scan van de longen (HRCT). Deze computerondersteunde röntgenfoto van de borstkas kan op gevoelige wijze littekenvorming opsporen die met een eenvoudige röntgenfoto van de borstkas zou worden gemist, en kan helpen bij de beoordeling van de aanwezigheid en de verdeling van longontsteking.
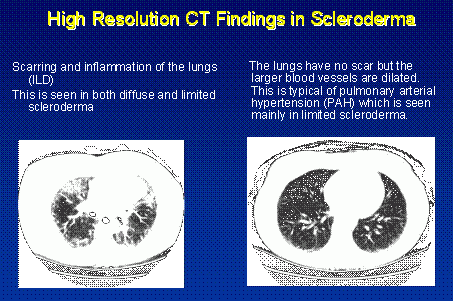
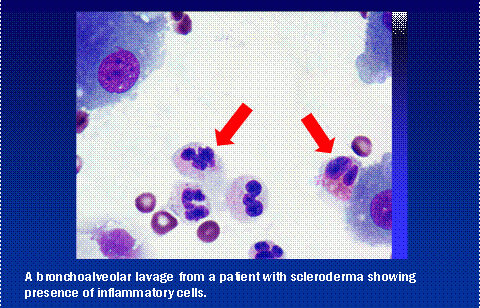
De HRCT is een waardevolle screeningtest, maar er zijn problemen met zowel vals-positieve als vals-negatieve resultaten. Hoewel dit niet bij alle patiënten noodzakelijk is, zijn andere tests om de aanwezigheid van longontsteking vast te stellen onder meer bronchoalveolaire lavage (BAL) en/of chirurgische longbiopsie. BAL wordt uitgevoerd door een longarts die een slanke flexibele telescoop in de longen brengt en een monster vloeistof uit de basis van de longen opzuigt. Deze vloeistof kan onder de microscoop worden onderzocht op tekenen van ontsteking.
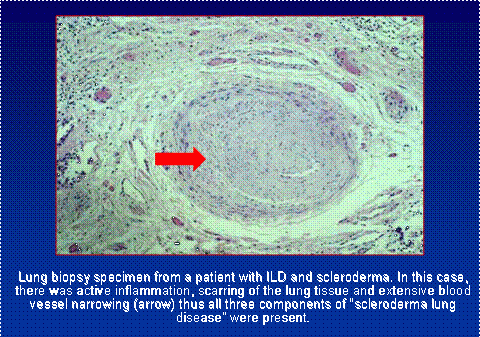
Sommige patiënten moeten in bepaalde situaties de meer definitieve stap van een longbiopsie nemen. Dit is een invasieve chirurgische ingreep die meestal wordt uitgevoerd door een operatietelescoop in te brengen via een incisie in de ribbenkast. Het weefsel kan onder de microscoop en via meer uitgebreid laboratoriumonderzoek worden bestudeerd om inzicht te krijgen in het soort longlittekenvorming en de activiteit daarvan.
Pulmonale Hypertensie
Naast littekenvorming en ontsteking zijn ook de bloedvaten van de long vaak betrokken als intrinsiek onderdeel van het sclerodermie-ziekteproces. Het biopsiemonster hierboven toont alle drie vormen van longschade actief bij dezelfde patiënt. Pulmonale hypertensie wordt meer in detail beschreven in een eigen hoofdstuk. Het is uiterst belangrijk de bijdrage van de bloedvatschade aan de kortademigheid van de individuele patiënt in aanmerking te nemen, aangezien de aanpak van de behandeling aanzienlijk verschilt.
Natuurlijke geschiedenis van ILD
De natuurlijke geschiedenis van sclerodermie ILD is zeer variabel en niet alle patiënten hebben behandeling nodig. Bij velen ontwikkelt de ILD zich zeer vroeg en zeer snel, maar eenmaal gevestigd kan het jarenlang zeer stabiel zijn. Bij anderen blijft de ILD de longen voortdurend beschadigen. Het is van cruciaal belang deze situatie te onderkennen omdat het voorkomen van longschade de spil van de behandeling wordt.
Omdat de longfunctie bij veel patiënten stabiel is, is de informatie over de behandeling minder dan toereikend. Veel studies zijn verricht zonder experimentele controles en hebben een stabiele longfunctie gerapporteerd als bewijs voor het effect van de behandeling. Dit overschat duidelijk de waarde van bepaalde medicijnen, aangezien veel van deze patiënten stabiel zouden zijn geweest op geen enkele behandeling.
Nauwgezet volgen van de longfunctietests is essentieel in het besluitvormingsproces. Als de longfunctie stabiel of verbeterd lijkt, dan is een verdere nauwgezette observatie aangewezen. Gaat de longfunctie echter achteruit, dan is een beslissende en vroegtijdige behandeling vereist.
Het best bestudeerde geneesmiddel is het immuunsysteem onderdrukkende middel dat bekend staat als cyclofosfamide (Cytoxan®). Een groot gecontroleerd onderzoek in de Verenigde Staten en een kleiner onderzoek in Engeland hebben beide aangetoond dat patiënten die cyclofosfamide kregen, langzamer hun longfunctie verloren dan patiënten die een “suikerpil” kregen. Het voordeel was teleurstellend klein, maar niettemin aanzienlijk. Cyclofosfamide heeft veel belangrijke bijwerkingen, waaronder beenmergschade, blaasirritatie, onvruchtbaarheid en kanker. De beslissing om cyclofosfamide te gebruiken vereist een zorgvuldige afweging van het risico tegen het voordeel voor de individuele patiënt.
Cyclofosfamide lijkt doeltreffend maar kan worden beschouwd als een “voorhamer” – een sterk geneesmiddel dat nuttig is maar geen specifieke toepassing heeft op het ziekteproces van sclerodermie. Het onderzoek op dit gebied gaat snel vooruit op zoek naar middelen die specifieke aspecten van het sclerodermieproces aanpakken.
Wat kunt u doen om uzelf te helpen?
Alle patiënten hebben baat bij eenvoudige maatregelen die zij zelf in de hand hebben.
- STOP MET ROOKEN!
- Vermijd passief roken.
- Blijf lichamelijk actief – alle patiënten kunnen hun conditie verbeteren en zo hun functie behouden.
- Behandel uw slokdarm op de juiste manier. Patiënten met slokdarmproblemen kunnen darminhoud in de longen aspireren en zo extra longletsel veroorzaken. Zie het gedeelte over Maagdarmproblemen.
- Negeer de symptomen niet. Als u een verandering in uw ademhaling voelt, waarschuw dan uw arts. Vroege diagnose en vroegtijdig gebruik van preventieve behandeling is de sleutel. Longschade, eenmaal vastgesteld, kan niet worden teruggedraaid.