
Tracheostomie Tube Cuff: Purpose and Practice through Team Management
Michael S. Harrell, BS, RRT

BS, RRT
Directeur Klinisch Onderwijs-Respiratoir
Passy-Muir Inc.
De verzorging van patiënten met tracheostomie is een veelbesproken onderwerp geworden in de medische industrie en publicaties. Door deze aandacht zijn details met betrekking tot het zorgplan voor dergelijke patiënten van belang en moeten worden overwogen. In deze korte bespreking wordt één aspect van de patiëntenzorg belicht dat van belang is gebleken, namelijk de veiligheid en doeltreffendheid van het leeglaten van de manchet, vooral wanneer gebruik wordt gemaakt van een bias-closed positie, no-leak Valve.
Doel van een manchet
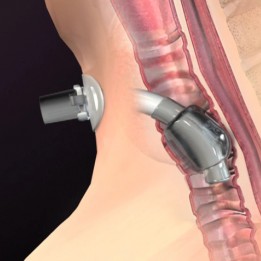
Het doel van de opgeblazen tracheostomiebuismanchet is de luchtstroom door de tracheostomiebuis te leiden. Dit is typisch tijdens mechanische beademing wanneer het beademingscircuit moet worden gesloten om de beademing voor de beademde patiënt te controleren en te bewaken, die vaak een ernstiger gecompromitteerd systeem heeft dan patiënten die niet aan een beademing zijn. De opgeblazen manchet kan ook belangrijk zijn in geval van emesis of reflux wanneer er sprake is van aspiratie, om het binnendringen van het opgezogen materiaal in de onderste luchtwegen te beperken. De definitie van aspiratie is wanneer voedsel, vloeistof of andere materie onder de stemplooien terechtkomt. Daarom kan de manchet aspiratie niet voorkomen, aangezien deze zich onder de stembanden bevindt (zie figuur 1). Wanneer er geen sprake is van mechanische beademing of een risico op grove aspiratie, moet de manchet worden losgelaten. Een andere overweging is om de patiënt te vervangen door een tracheostomiebuis zonder manchet.
Overwegingen met betrekking tot de opgeblazen manchet
De opgeblazen manchet moet waar mogelijk worden vermeden, omdat deze in potentie meerdere complicaties kan veroorzaken, zoals:
- Verhoogd risico op trachealetsel, inclusief slijmvliesletsel, stenose, granulomen, en meer;
- Afgenomen vermogen om de bovenste luchtweg te gebruiken, wat na verloop van tijd tot atrofie leidt; en
- Beperking van de larynxbeweging (laryngeale verankering), wat het slikken negatief kan beïnvloeden.
Laten leeglopen van de tracheostomie manchet
Het laten leeglopen van de tracheostomie manchet, indien van toepassing, heeft aantoonbaar meerdere voordelen voor de patiënt, waaronder:
- Vermindering van het risico van potentiële tracheale mucosale schade;
- Herstel van de patiënt naar een meer normale fysiologie, inclusief het sluiten van het systeem door het gebruik van een bias-closed positie, no-leak Valve;
- Herstel van spraak en verbetering van de communicatie;
- Mogelijke verbetering van het slikken;
- Mogelijke verlaging van het risico op aspiratie;
- Mogelijkheid om zo vroeg mogelijk met revalidatie te beginnen; en
- Daling van de tijd tot decannulatie.
Cuff deflatie is een erkende belangrijke stap in het zorgplan voor een patiënt met een tracheostomie (Speed & Harding, 2013). De voordelen van cuff deflatie kunnen veilig en effectief worden uitgebreid naar een patiënt met mechanische beademing, wanneer de juiste beoordeling en patiëntenselectie wordt uitgevoerd (Sutt, Caruana, Dunster, Cornwell, Anstey, & Fraser, 2016). Dit vroegtijdig laten leeglopen van de manchet kan vertragingen in het revalidatieproces verminderen, en mogelijk de negatieve gevolgen vermijden die verband houden met de opgeblazen manchet. Hoe eerder de manchet van een patiënt wordt leeggelaten, hoe eerder de patiënt kan worden gesaneerd of gedecanuleerd. Wanneer decanulatie geen mogelijk doel is, kan het laten leeglopen van de manchet nog steeds de hierboven beschreven voordelen op lange termijn bieden.
Het is aangetoond dat een team van goed opgeleide professionals gewapend met evidence-based richtlijnen de zorg aanzienlijk verbetert en negatieve uitkomsten voor de patiënt met tracheostomie vermindert (de Mestral, 2011; Speed & Harding, 2013). Een teambenadering helpt bij de continue bewaking en het beheer van het zorgplan voor de patiënt. Zoals bij elke medische procedure of apparaat, is grondige educatie belangrijk om de gewenste resultaten te bereiken. Het verstrekken van de nodige opleiding en competentieverificatie is de plicht van de organisatie die zorgdiensten levert.
Het is de verantwoordelijkheid van zorgverleners om de best mogelijke zorg aan hun patiënten te bieden. Het juiste manchetbeheer, inclusief het laten leeglopen van de manchet, draagt in belangrijke mate bij aan het beste zorgplan voor de patiënt met een tracheostomie. De veiligheid en werkzaamheid van het plan hangt grotendeels af van de opleiding en competentie van het team dat voor deze personen zorgt, evenals een inzet van de zorginstelling voor een multidisciplinaire tracheostomieteamaanpak voor patiëntenzorg.
Dit artikel is afkomstig uit de Fall 2018 International Issue of Aerodigestive Health. Klik hier om Tracheostomie Tube Cuff te bekijken: Purpose and Practice through Team Management.
de Mestral, C. (2011). Impact van een gespecialiseerd multidisciplinair tracheostomieteam op tracheostomiezorg bij kritisch zieke patiënten. Canadian Journal of Surgery, 54(3), 167-172. doi:10.1503/cjs.043209
Speed, L., & Harding, K.E. (2013). Tracheostomieteams verminderen de totale tracheostomietijd en verhogen het spreekklepgebruik: A systematic review and meta-analysis. Journal of Critical Care, 28(2), 216.e1-10. doi:10.1016/j.jcrc.2012.05.005
Sutt, A., Caruana, L.R., Dunster, K.R., Cornwell, P.L., Anstey, C.M., & Fraser, J.F. (2016). Spreekkleppen bij getracheostomiseerde IC-patiënten die van mechanische beademing afspenen – Bevorderen ze longrecrutering? Critical Care, 20(1), 91. doi:10.1186/s13054-016-1249-x