Leziunile sau infecțiile țesuturilor moi ale membrelor inferioare sunt motive frecvente pentru care pacienții solicită asistență medicală de urgență. Anestezia regională ghidată cu ultrasunete este o componentă cheie a controlului durerii multimodal și cu economisire de opioide în departamentul de urgență.1 Blocul femural, al fasciei iliace și al tibiei posterioare sunt blocuri ale membrelor inferioare efectuate în mod obișnuit în multe departamente de urgență.2
Explorați acest număr
ACEP Now: Vol 39 – No 08 – August 2020
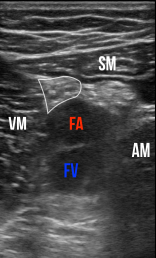
Figura 2: Vedere ecografică transversală a canalului adductor. Mușchiul sartorius (SM) formează „acoperișul”. Vastus medialis (VM) este medial, iar adductorul mare (AM) este lateral. Nervul safenus (contur alb) se află între artera femurală (FA) și sartorius. FV este vena femurală.
imagini: Peter Croft și David Mackenzie
Blocarea nervului safenus, adesea numită blocarea canalului adductor, este un alt instrument valoros pentru medicii de urgență. La nivelul canalului adductor, nervul safenian este o ramură senzorială terminală a nervului femural. Un blocaj asigură anestezia aspectului medial al părții inferioare a piciorului și al gleznei, precum și a pielii care acoperă o porțiune a rotulei. Este eficient pentru repararea lacerațiilor sau pentru drenajul abceselor în această distribuție și poate fi utilizat pentru ameliorarea adjuvantă a durerii postoperatorii în intervențiile chirurgicale la nivelul genunchiului.3 Blocul canalului adductor este utilizat în mod obișnuit pentru analgezie la pacienții supuși unei intervenții chirurgicale de înlocuire parțială sau totală a genunchiului. Spre deosebire de blocajul nervului femural, forța în cvadriceps nu este afectată, permițând mobilizarea sau externarea timpurie. Ca și în cazul altor blocuri nervoase, ghidarea cu ultrasunete permite operatorilor să vizualizeze nervul și poate crește eficacitatea și siguranța blocului.1,4
Echipament
Transductor: Selectați un transductor liniar de înaltă frecvență (15-6 sau 10-5 MHz) cu pre-setarea nervului sau a țesuturilor moi.
Anestezic: Opțiunile includ un anestezic cu acțiune scurtă sau lungă. Alegerea depinde de scopul blocului nervos: ameliorarea durerii (preferabil un anestezic cu acțiune mai lungă) sau procedurală (preferabil un anestezic cu acțiune mai scurtă).
- Anestezic cu acțiune lungă:
- Ropivacaina (doza maximă 3 mg/kg), anticipează 6-10 ore de analgezie
- Bupivacaina (max. doza 2 mg/kg), anticipați 3-12 ore de analgezie
- Cu acțiune scurtă:
- Lidocaina (doza max. 3 mg/kg), anticipați 1-3 ore de analgezie
Cercetarea susține utilizarea unei doze mici de dexametazonă perineurală pentru a prelungi durata blocajelor nervoase periferice timp de câteva ore5.5. O alegere sigură ar fi adăugarea a 2-4 mg de dexametazonă la volumul de anestezic.
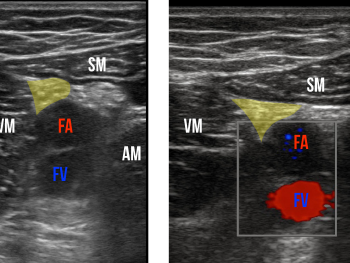
Figura 3: Vedere ecografică a canalului adductor. Nervul safenos este evidențiat.
Figura 4: Flux Doppler color vizualizat în artera și vena femurală. Nervul safenian țintă este marcat cu galben.
Aghetă: Alegeți un ac de calibru 21 sau mai mare pentru a optimiza vizualizarea. La pacienții cu mai multe țesuturi moi, poate fi necesar un ac spinal. Luați în considerare aducerea unui zvâc cutanat de lidocaină pentru a face intrarea acului mai puțin dureroasă. Atunci când sunt disponibile, acele de bloc nervos cresc ecogenitatea și pot ajuta la vizualizare, deși nu sunt necesare pentru a efectua un bloc adecvat.
Pagini: 1 2 3 | Pagină unică
.