Plămânii sunt implicați la aproximativ 80% din toți pacienții cu sclerodermie. Afectarea pulmonară în toate formele sale a apărut ca fiind principala cauză de deces și dizabilitate. Numai datorită acestui fapt, înțelegerea tipului de afectare pulmonară și a nivelului său de activitate și severitate constituie informația centrală privind deciziile de tratament. Afectarea pulmonară apare atât în sclerodermia difuză, cât și în cea limitată; astfel, toți pacienții trebuie să fie preocupați de această potențială complicație.
Simptome
Afectarea pulmonară determină dificultăți de respirație sau oboseală în timpul activității fizice. Mulți pacienți cu sclerodermie devin mai puțin activi din punct de vedere fizic din cauza afecțiunilor musculo-scheletice sau a naturii obositoare a bolii. Prin urmare, mulți nu vor fi suficient de activi din punct de vedere fizic pentru a dezvolta efectiv dificultăți de respirație. Medicul vă poate întreba cu privire la capacitatea dumneavoastră de a face sarcini simple ale vieții de zi cu zi, cum ar fi urcatul scărilor sau mersul la cumpărături. Alți pacienți dezvoltă o tuse uscată, neproductivă, care, de asemenea, s-ar putea agrava cu activitatea fizică.
În plus față de istoricul medical, indicii importante despre implicarea pulmonară pot fi obținute printr-o examinare fizică atentă a inimii și a plămânilor. Cu toate acestea, implicarea plămânilor poate fi evaluată cu exactitate doar prin utilizarea adecvată a bateriei largi de teste de laborator sofisticate descrise mai jos.
Cum afectează sclerodermia plămânii?
Nu există o singură entitate simplă a bolii pulmonare sclerodermice. Mai degrabă, este esențial să înțelegem că mai multe procese diferite care sunt tipice procesului de boală sclerodermică pot fi prezente și în diferite niveluri de contribuție. Elementele cheie ale bolii pulmonare sclerodermice implică 1) inflamația (potențial tratabilă); 2) cicatrizarea plămânilor (care nu este reversibilă, dar care poate fi prevenită); și 3) lezarea vaselor de sânge (tratabilă – a se vedea Hipertensiunea pulmonară).
ILD (boala pulmonară interstițială)
Inflamația și cicatrizarea țesutului pulmonar se numește boală pulmonară interstițială sau ILD (Interstitial Lung Disease). Medicul poate suspecta ILD dacă bazele plămânilor scot sunete crepitante la examinarea cu stetoscopul. ILD este cel mai bine evaluată prin testarea completă a funcției pulmonare. Aceste teste detaliate măsoară volumele pulmonare, mecanica respirației și alte caracteristici ale modului în care funcționează efectiv plămânii dumneavoastră. Există două teste cheie – capacitatea vitală forțată (FVC) și capacitatea de difuzie (DLCO). FVC măsoară volumul pulmonar, care va fi redus dacă plămânii sunt rigidizați de cicatrice. DLCO măsoară cât de ușor ajunge oxigenul din sacii de aer ai plămânilor în fluxul sanguin. DLCO va fi redusă dacă sacii de aer sunt inflamați sau îngroșați de cicatrice ȘI dacă există leziuni ale vaselor sanguine pulmonare.
Dacă se suspectează ILD pe baza anamnezei, a examenului fizic și a testelor funcției pulmonare, următoarea întrebare este să se determine cât de multă inflamație (activitate) este prezentă față de cât de multă cicatrice (leziuni). Cel mai frecvent utilizat test pentru a determina acest lucru este o tomografie computerizată de înaltă rezoluție a plămânilor (HRCT). Această radiografie toracică asistată de calculator poate detecta cu sensibilitate cicatricele care ar fi ratate de o simplă radiografie toracică și poate ajuta la evaluarea prezenței și distribuției inflamației pulmonare.
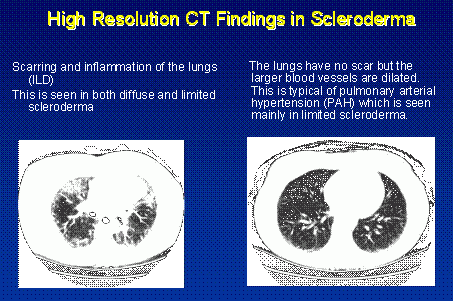
TEST HRCT este un test de screening valoros, dar există probleme legate atât de rezultatele fals pozitive, cât și de cele fals negative. Deși nu este necesar la toți pacienții, alte teste de evaluare a prezenței inflamației pulmonare includ lavajul bronhoalveolar (BAL) și/sau biopsia pulmonară chirurgicală. BAL este efectuat de un specialist în pneumologie care introduce un telescop subțire și flexibil în plămâni și spală o mostră de lichid de la baza plămânilor. Acest lichid poate fi studiat la microscop pentru a găsi dovezi de inflamație.
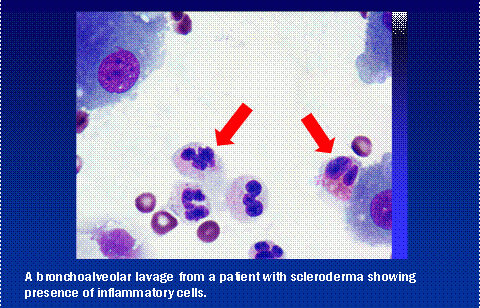
Câțiva pacienți, în situații selectate, trebuie să facă pasul mai definitiv al biopsiei pulmonare. Aceasta este o procedură chirurgicală invazivă realizată de obicei prin introducerea unui telescop operator printr-o incizie în cutia toracică. Țesutul poate fi studiat la microscop și prin teste de laborator mai extinse pentru a obține informații despre tipul de cicatrizare pulmonară și activitatea acesteia.
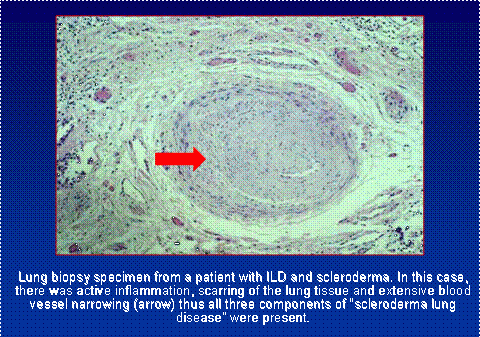
Hipertensiune pulmonară
În plus față de cicatrizare și inflamație, vasele de sânge ale plămânilor sunt frecvent implicate ca parte intrinsecă a procesului bolii sclerodermice. Proba de biopsie de mai sus arată toate cele trei forme de afectare pulmonară active la același pacient. Hipertensiunea pulmonară este descrisă mai detaliat în propria secțiune. Este extrem de important să se ia în considerare contribuția afectării vaselor de sânge la dificultatea de respirație a fiecărui pacient în parte, deoarece abordarea tratamentului este considerabil diferită.
Istoria naturală a ILD
Istoria naturală a ILD sclerodermică este destul de variabilă și nu toți pacienții au nevoie de tratament. La mulți dintre ei, ILD se dezvoltă foarte devreme și foarte rapid, dar odată stabilită poate fi foarte stabilă timp de ani de zile. La alții, ILD continuă să afecteze plămânul în mod continuu. Această situație este extrem de important de recunoscut, deoarece prevenirea leziunilor pulmonare devine problema centrală a tratamentului.
Din cauza stabilității inerente a funcției pulmonare la mulți pacienți, informațiile despre tratament sunt mai puțin adecvate. Multe studii au fost realizate fără controale experimentale și au raportat o funcție pulmonară stabilă ca dovadă a efectului tratamentului. Acest lucru supraestimează în mod clar valoarea anumitor medicamente, deoarece mulți dintre acești pacienți ar fi fost stabili fără niciun tratament.
Susținerea atentă a testelor funcției pulmonare este esențială în procesul de luare a deciziilor. Dacă funcția pulmonară pare stabilă sau îmbunătățită, atunci continuarea observației atente este adecvată. Cu toate acestea, dacă funcția pulmonară se deteriorează – este necesară o intervenție terapeutică decisivă și timpurie.
Medicamentul cel mai bine studiat este agentul supresor al sistemului imunitar cunoscut sub numele de ciclofosfamidă (Cytoxan®). Un mare studiu controlat realizat în Statele Unite și unul mai mic realizat în Anglia au demonstrat că pacienții care au primit ciclofosfamidă au pierdut funcția pulmonară mai lent decât pacienții care au primit „pastila de zahăr”. Beneficiul a fost dezamăgitor de mic, dar totuși semnificativ. Ciclofosfamida are multe efecte secundare importante, inclusiv leziuni ale măduvei osoase, iritații ale vezicii urinare, infertilitate și cancere. Decizia de a utiliza ciclofosfamida necesită o atenție deosebită pentru a cântări riscul în raport cu beneficiul la fiecare pacient în parte.
Ciclofosfamida pare eficientă, dar poate fi privită ca un „baros” – un medicament puternic, cu utilitate, dar lipsit de o aplicație specifică la procesul bolii sclerodermice. Cercetarea avansează rapid în acest domeniu, căutând agenți care să abordeze aspecte specifice ale procesului sclerodermiei.
Ce puteți face pentru a vă ajuta?”
Toți pacienții beneficiază de măsuri simple care se află sub controlul lor.
- STOP FUMAT!
- Evitați fumatul pasiv.
- Rămâneți activi din punct de vedere fizic – toți pacienții își pot îmbunătăți condiția fizică și astfel își pot păstra funcția.
- Tratați-vă corect esofagul. Pacienții cu probleme ale esofagului pot aspira conținutul intestinal în plămâni, provocând astfel leziuni pulmonare suplimentare. Consultați secțiunea privind problemele gastrointestinale.
- Nu ignorați simptomele. Dacă simțiți că există o schimbare în respirația dumneavoastră, informați medicul dumneavoastră. Diagnosticul precoce și utilizarea timpurie a tratamentului preventiv este cheia. Leziunile pulmonare, odată stabilite, nu pot fi inversate.
.