US Pharm. 2018;43(11):21-25.
ABSTRACT: Coșmarurile ocazionale sunt destul de frecvente, dar tulburarea de coșmar apare la 2% până la 6% dintre adulți. Coșmarurile recurente pot fi idiopatice, dar acestea sunt adesea legate de tulburarea de stres posttraumatic (PTSD), de tulburările psihiatrice subiacente sau de utilizarea medicamentelor. Documentul de poziție din 2018 al Academiei Americane de Medicină a Somnului oferă îndrumări privind tratamentul nonfarmacologic și farmacologic. Intervenția comportamentală cu terapie de repetiție a imaginilor este în prezent singura strategie de tratament recomandată pentru toți pacienții cu coșmaruri recurente. Prazosina poate fi utilizată pentru a trata atât tulburarea de coșmar asociată cu PTSD, cât și cea idiopatică. Au fost studiate antidepresivele, anxioliticele, anticonvulsivantele, antipsihoticele și alți agenți, cu rezultate mixte.
Cuvintele nocturne sunt episoade nocturne vii, tulburătoare sau înfricoșătoare care implică adesea sentimente intense de teamă, umilință sau eșec. Clasificarea internațională a tulburărilor de somn, ediția a treia (ICSD-3), definește tulburarea de coșmar ca fiind o parasomnie (adică un comportament anormal sau neobișnuit al sistemului nervos în timpul somnului) asociată de obicei cu somnul cu mișcări rapide ale ochilor. Criteriile minime de diagnostic includ episoade recurente de trezire din cauza unor vise deranjate, vigilență deplină la trezire cu o amintire clară a visului și fie revenirea întârziată la somn, fie apariția episodului în a doua jumătate a perioadei de somn.1-3
Epidemiologie și etiologie
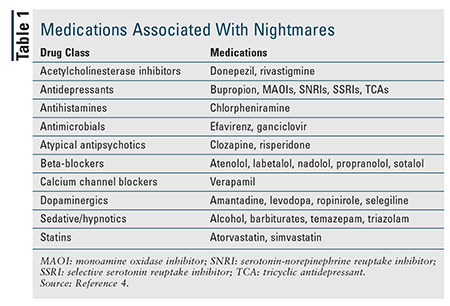
Cuvintele ocazionale sunt relativ frecvente, dar tulburarea de coșmar afectează între 2% și 6% dintre adulți.1,3 Este mai frecventă la adulții tineri decât la adulții în vârstă. Mai multe femei decât bărbați au tulburare de coșmar la vârsta adultă tânără, dar nu există nicio diferență la cei cu vârsta de 60 de ani și peste.1,3 Deși pot fi idiopatice, coșmarurile recurente sunt adesea legate de tulburarea de stres posttraumatic (PTSD) și de alte tulburări psihiatrice, iar pacienții cu PTSD – până la 80% dintre aceștia au coșmaruri – au fost studiați cel mai mult în ceea ce privește coșmarurile.3 Medicamentele care afectează nivelurile de neurotransmițători din sistemul nervos central sunt, de asemenea, asociate cu coșmarurile (TABELUL 1).4
Selecția terapiei
În 2018, Academia Americană de Medicină a Somnului (AASM) a publicat un document de poziție privind tratamentul tulburării de coșmar care a înlocuit ghidul lor de bune practici din 2010.3 Opțiunile de tratament sunt desemnate ca fiind recomandate sau nerecomandate dacă sunt în mod clar utile sau dăunătoare pe baza dovezilor clinice. Poziția poate fi utilizată este desemnată atunci când dovezile sunt mai puțin clare. AASM diferențiază în continuare tratamentele pentru coșmarurile asociate PTSD și coșmarurile fără o etiologie clară (care sunt denumite tulburare de coșmar).3 Deși selectarea terapiei depinde de clinician și de accesul pacientului la resurse, farmaciștii ar trebui să fie conștienți de diferitele opțiuni de tratament discutate în documentul de poziție.
Tratament nonfarmacologic
Singura strategie de tratament cu suficiente dovezi pentru a fi recomandată în documentul de poziție al AASM este intervenția comportamentală cu terapia de repetiție a imaginilor (IRT).3 IRT se bazează pe teoria că coșmarurile sunt un comportament învățat și pot fi înlocuite cu un comportament mai puțin perturbator care, în cele din urmă, nu va afecta somnul sau funcționarea în timpul zilei. Pacienților li se cere să își amintească coșmarul, să îl noteze, să modifice conținutul acestuia într-un rezultat pozitiv și să repete visul rescris timp de 10 până la 20 de minute în fiecare zi. Tratamentele suplimentare care pot fi utilizate atât pentru coșmarurile asociate cu PTSD, cât și pentru tulburarea de coșmar includ terapia cognitiv-comportamentală și terapiile de expunere, relaxare și rescriere. Alte strategii comportamentale includ hipnoza, terapia de visare lucidă, desensibilizarea și reprocesarea mișcărilor oculare și tehnicile de relaxare progresivă a mușchilor profunzi.3
Tratament farmacologic
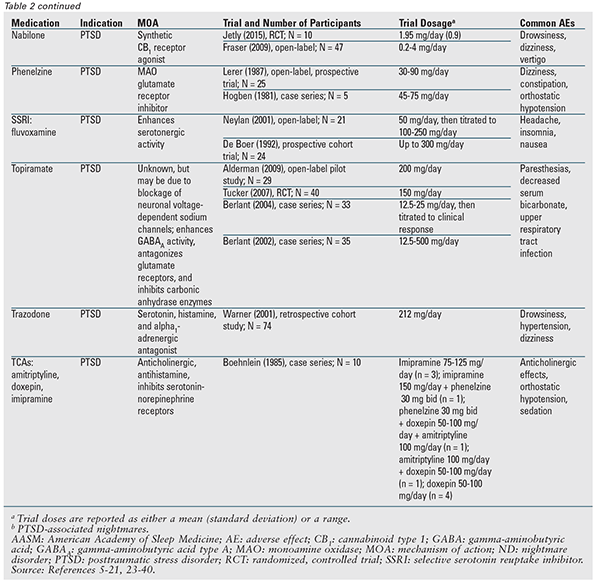
Deși niciun agent farmacologic nu este recomandat în documentul de poziție, multe dintre medicamentele discutate sunt desemnate pot fi utilizate.3 TABELUL 2 oferă un rezumat detaliat al acestor agenți, împreună cu datele de studiu disponibile. Prazosin rămâne medicamentul de elecție și este singurul indicat pentru ambele tipuri de coșmaruri.3 Prin urmare, prazosin va fi discutat mai întâi, urmat de restul agenților și de clasele de medicamente în ordine alfabetică.
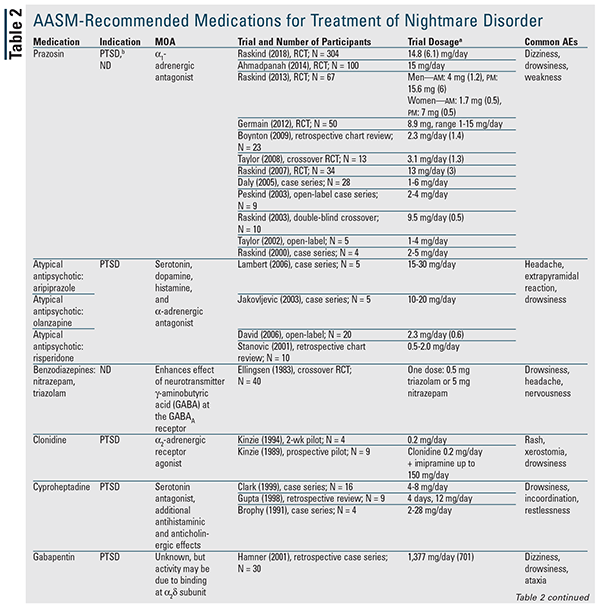
Prazosin: Ghidul de bune practici al AASM din 2010 a recomandat prazosin pentru tulburarea de coșmar; cu toate acestea, actualul document de poziție a retrogradat clasificarea acestuia la poate fi utilizat pe baza unei publicații recente care nu a găsit o diferență statistică față de placebo.3,5 Acest studiu a avut cea mai mare populație de pacienți de până acum și a fost primul care a arătat o lipsă de beneficii cu prazosin; cu toate acestea, majoritatea pacienților din ambele grupuri primeau concomitent un antidepresiv.5-16 Acest lucru este important deoarece un studiu anterior a observat o scădere a răspunsului la prazosin la pacienții care luau concomitent un inhibitor selectiv al recaptării serotoninei (SSRI).7 Sunt necesare clarificări suplimentare cu privire la această posibilă interacțiune.
Antipsihotice atipice: În studii mici, aripiprazolul, olanzapina și risperidona au fost evaluate ca tratamente adjuvante pentru TSPT și toți acești agenți au demonstrat un anumit beneficiu pentru coșmarurile asociate. Cu toate acestea, aceste medicamente sunt limitate de profilul lor de efecte adverse.17-20
Benzodiazepine: Nitrazepamul și triazolamul au fost evaluate într-un singur studiu de 3 zile în care pacienții cu somn perturbat (tipul de coșmar nu a fost identificat) au raportat o scădere a „viselor neplăcute. „21 Pacienții au luat doar o doză din fiecare medicament, urmată de o perioadă de spălare de 1 zi. Clonazepamul nu este recomandat în prezent, deoarece s-a dovedit a fi ineficient pentru coșmarurile asociate cu PTSD într-un studiu clinic randomizat.22
Clonidina: Cele două studii cu clonidină efectuate la pacienții cu PTSD au avut rezultate pozitive; cu toate acestea, au fost doar 13 participanți.23,24
Ciproheptadină: Trei studii mici cu ciproheptadină la pacienții cu PTSD au avut date contradictorii. Efectele adverse pot fi mai mari decât beneficiile.25-27
Gabapentin: Un singur studiu retrospectiv al gabapentinului la pacienții cu PTSD a arătat o îmbunătățire marcată sau moderată a somnului, precum și o scădere a frecvenței sau intensității coșmarurilor.28
Nabilonă: Într-un singur studiu deschis, majoritatea pacienților cu PTSD care au primit nabilonă au prezentat încetarea coșmarurilor sau o reducere semnificativă a intensității coșmarurilor. Un studiu randomizat mai mic a constatat, de asemenea, o scădere a incidenței coșmarurilor legate de PTSD.29,30
Fenelzină: Două studii privind fenelzina la pacienții cu PTSD au indicat un beneficiu. Cu toate acestea, toți pacienții din studiul mai mare s-au retras în cele din urmă deoarece ameliorarea severității coșmarului a fost neglijabilă, a fost de scurtă durată sau s-a stabilizat.31,32
SSRI și inhibitori ai recaptării serotoninei-norepinefrinei: Dintre acești agenți, doar fluvoxamina este desemnată poate fi utilizată. Două mici studii clinice cu fluvoxamină au arătat beneficii; cu toate acestea, într-un studiu, mulți pacienți s-au retras din cauza efectelor secundare.3,33,34 Venlafaxina a arătat beneficii pentru simptomele generale ale PTSD, dar nu și pentru coșmaruri; prin urmare, nu este recomandată.1,3
Topiramat: În ciuda rezultatelor pozitive în mai multe studii privind coșmarurile asociate cu PTSD, utilizarea topiramatului poate fi limitată din cauza efectelor adverse.3,35-38
Trazodona: Singurul studiu care a evaluat trazodona a constatat că aceasta este eficientă, dar 19% dintre pacienți nu au reușit să mențină o doză eficientă și mulți au prezentat cel puțin un efect secundar.39
Antidepresive triciclice (TCA): O mică serie de cazuri la pacienți cu PTSD a sugerat efecte benefice; cu toate acestea, constatările au fost limitate deoarece tratamentul cu TCA a fost variat.40
Rolul farmacistului
Conștientizarea farmacistului cu privire la tulburarea de coșmar devine din ce în ce mai importantă. Pe măsură ce numărul pacienților cu TSPT continuă să crească din cauza războiului, a împușcăturilor în masă și a altor evenimente traumatizante, incidența tulburării de coșmar va crește în mod corespunzător. Deoarece pacienții pot fi ezitanți sau stânjeniți să discute despre coșmaruri cu furnizorul lor de îngrijire primară, farmaciștii ar trebui să învețe să recunoască simptomele și cauzele comune ale tulburării de coșmar, astfel încât să poată identifica pacienții care ar putea avea nevoie de trimitere pentru evaluare și tratament. Farmaciștii ar trebui, de asemenea, să fie familiarizați cu agenții farmacologici care pot fi utilizați pentru a trata această afecțiune, astfel încât să poată consilia în mod corespunzător pacienții care se confruntă cu această tulburare.
1. Nadorff MR, Lambdin KK, Germain A. Tratamente farmacologice și non-farmacologice pentru tulburarea de coșmar. Int Rev Psychiatry. 2014;26:225-236.
2. American Academy of Sleep Medicine. Clasificarea internațională a tulburărilor de somn. Ed. a 3-a. Darien, IL: Academia Americană de Medicină a Somnului; 2014.
3. Morgenthaler TI, Auerbach S, Casey KR, et al. Document de poziție pentru tratamentul tulburării de coșmar la adulți: un document de poziție al Academiei Americane de Medicină a Somnului. J Clin Sleep Med. 2018;14(6):1041-1055.
4. Foral P, Knezevich J, Dewan N, Malesker M. Tulburări de somn induse de medicamente. Consultați Pharm. 2011;26:414-425.
5. Raskind MA, Peskind ER, Chow B, et al. Trial of prazosin for post-traumatic stress disorder in military veterans. New Engl J Med. 2018;378(6):507-517.
6. Ahmadpanah M, Sabzeiee P, Hosseini SM, et al. Compararea efectului prazosinei și hidroxizinei asupra calității somnului la pacienții care suferă de tulburare de stres posttraumatic. Neuropsihobiologie. 2014;69(4):235-242.
7. Raskind MA, Peterson K, Williams T, et al. A trial of prazosin for combat trauma PTSD with nightmares in active-duty soldiers returned from Iraq and Afghanistan. Am J Psychiatry. 2013;170(9):1003-1010.
8. Germain A, Richardson R, Moul DE, et al. Compararea controlată prin placebo a prazosinei și a tratamentelor cognitiv-comportamentale pentru tulburările de somn la veteranii militari din SUA. J Psychosom Res. 2012;72(2):89-96.
9. Boynton L, Bentley J, Strachan E, et al. Constatări preliminare privind utilizarea prazosinei pentru tratamentul coșmarurilor posttraumatice la o populație de refugiați. J Psychiatr Pract. 2009;15(6):454-459.
10. Taylor FB, Martin P, Martin P, Thompson C, et al. Efectele prazosinei asupra măsurilor obiective ale somnului și a simptomelor clinice în tulburarea de stres posttraumatic la civili traumatizați: un studiu controlat cu placebo. Biol Psychiatry. 2008;63:629-632.
11. Raskind MA, Peskind ER, Hoff DJ, et al. Un studiu controlat cu placebo în grupuri paralele de prazosin pentru coșmaruri de traumă și tulburări de somn la veteranii de luptă cu tulburare de stres posttraumatic. Biol Psychiatry. 2007;61:928-934.
12. Daly CM, Doyle ME, Radkind M, et al. Seria de cazuri clinice: utilizarea prazosinei pentru coșmarurile recurente legate de luptă în rândul veteranilor de luptă din cadrul Operațiunii Iraqi Freedom. Mil Med. 2005;170(6):513-515.
13. Peskind ER, Bonner LT, Hoff DJ, Raskind MA. Prazosin reduce coșmarurile legate de traume la bărbații mai în vârstă cu tulburare cronică de stres posttraumatic. J Geriatr Psychiatry Neurol. 2003;16(3):165-171.
14. Raskind MA, Peskind ER, Kanter ED, et al. Reducerea coșmarurilor și a altor simptome PTSD la veteranii de luptă prin prazosin: un studiu controlat cu placebo. Am J Psychiatry. 2003;160(2):371-373.
15. Taylor F, Raskind MA. Antagonistul alfa1-adrenergic prazosin îmbunătățește somnul și coșmarurile în tulburarea de stres posttraumatic la civili traumatizați. J Clin Psychopharmacol. 2002;22:82-85.
16. Raskind MA, Dobie DJ, Kanter ED, et al. Antagonistul alfa1-adrenergic prazosin ameliorează coșmarurile traumei de luptă la veteranii cu tulburare de stres posttraumatic: un raport de 4 cazuri. J Clin Psychiatry. 2000;61(2):129-133.
17. Lambert MT. Aripiprazolul în gestionarea simptomelor tulburării de stres posttraumatic la veteranii care se întorc din războiul global împotriva terorismului. Int Clin Psychopharmacol. 2006;21(3):185-187.
18. Jakovljevic M, Sagud M, Mihaljevic-Peles A. Olanzapine in the treatment-resistant, combat-related PTSD-a series of case reports. Acta Psychiatr Scand. 2003;107(5):394-396.
19. David D, De Faria L, Mellman TA. Tratamentul adjuvant cu risperidonă și simptomele somnului la veteranii de luptă cu PTSD cronic. Depresie Anxietate. 2006;23(8):489-491.
20. Stanovic JK, James KA, Vandevere CA. Eficacitatea risperidonei asupra simptomelor de stres acut la pacienții adulți cu arsuri: un studiu pilot retrospectiv preliminar retrospectiv. J Burn Care Rehabil. 2001;22(3):210-213.
21. Ellingsen PA. Studiu dublu-orb al triazolamului 0,5 mg vs. nitrazepam 5 mg la pacienții ambulatoriali. Acta Psychiatr Scand. 1983;67(3):154-158.
22. Cates ME, Bishop MH, Bishop MH, Davis LL, et al. Clonazepam pentru tratamentul tulburărilor de somn asociate cu tulburarea de stres posttraumatic legată de luptă. Ann Pharmacother. 2004;38(9):1895-1899.
23. Kinzie JD, Sack RL, Riley CM. Efectele polisomnografice ale clonidinei asupra tulburărilor de somn în tulburarea de stres posttraumatic: un studiu pilot cu pacienți cambodgieni. J Nerv Ment Dis. 1994;182(10):585-587.
24. Kinzie JD, Leung P. Clonidina la pacienții cambodgieni cu tulburare de stres posttraumatic. J Nerv Ment Dis. 1989;177(9):546-550.
25. Clark RD, Canive JM, Calais LA, et al. Tratamentul cu ciproheptadină al coșmarurilor asociate cu tulburarea de stres posttraumatic. J Clin Psychopharmacol. 1999;19(5):486-487.
26. Gupta S, Popli A, Bathurst E, et al. Eficacitatea ciproheptadinei pentru coșmarurile asociate cu tulburarea de stres posttraumatic. Compr Psychiatry. 1998;39(3):160-164.
27. Brophy M. Ciproheptadina pentru coșmarurile de luptă în tulburarea de stres posttraumatic și tulburarea de anxietate a viselor. Mil Med. 1991;156(2):100-101.
28. Hamner MB, Brodrick PS, Labbate LA. Gabapentin în PTSD: o serie retrospectivă, clinică de terapie adjuvantă. Ann Clin Psychiatry. 2001;13(3):141-146.
29. Jetly R, Heber A, Fraser G, Boisvert D. The efficacy of nabilone, a synthetic cannabinoid, in the treatment of PTSD-associated nightmares: a preliminary randomized, double-blind, placebo-controlled cross-over design study. Psihoneuroendocrinologie. 2015;51:585-588.
30. Fraser GA. Utilizarea unui canabinoid sintetic în gestionarea coșmarurilor rezistente la tratament în tulburarea de stres posttraumatic (PTSD). CNS Neurosci Ther. 2009;15:84-88.
31. Lerer B, Bleich A, Kotler M, et al. Tulburarea de stres posttraumatic la veteranii de luptă israelieni. Efectul tratamentului cu fenelzină. Arch Gen Psychiatry. 1987;44(11):976-981.
32. Hogben GL, Cornfield RB. Tratamentul nevrozei traumatice de război cu fenelzină. Arch Gen Psychiatry. 1981;38(4):440-445.
33. Neylan TC, Metzler TJ, Schoenfeld FB, et al. Fluvoxamina și tulburările de somn în tulburarea de stres posttraumatic. J Trauma Stress. 2001;14(3):461-467.
34. De Boer M, Op den Velde W, Falger PJ, et al. Tratamentul cu fluvoxamină pentru PTSD cronică: un studiu pilot. Psychother Psychosom. 1992;57(4):158-163.
35. Alderman CP, McCarthy LC, Condon JT, et al. Topiramat în tulburarea de stres posttraumatic legată de luptă. Ann Pharmacother. 2009;43(4):635-641.
36. Tucker P, Trautman RP, Wyatt DB, et al. Eficacitatea și siguranța monoterapiei cu topiramat în tulburarea de stres posttraumatic la civili: un studiu randomizat, dublu-orb, controlat cu placebo. J Clin Psychiatry. 2007;68(2):201-206.
37. Berlant JL. Studiu prospectiv deschis de adăugare și monoterapie cu topiramat la civili cu tulburare cronică de stres posttraumatic nehalucinant. BMC Psychiatry. 2004;4:24.
38. Berlant J, van Kammen DP. Topiramat în regim deschis ca terapie primară sau adjuvantă în tulburarea cronică de stres posttraumatic la civili: un raport preliminar. J Clin Psychiatry. 2002;63(1):15-20.
39. Warner M, Dorn M, Peabody C. Sondaj privind utilitatea trazodonei la pacienții cu PTSD cu insomnie sau coșmaruri. Farmacopsihiatrie. 2001;34(4):128-131.
40. Boehnlein JK, Kinzie JD, Ben R, Fleck J. One year follow-up study of posttraumatic stress disorder among survivors of Cambodian concentration camps. Am J Psychiatry. 1985;42:956-959.