Introduktion
Knäsmärta har flera orsaker, varav den vanligaste är artros, särskilt hos äldre personer. Det finns dock andra tillstånd förutom artros som kan orsaka smärta, till exempel meniskbrusksträckor och ligamentskador i knät, eller problem som påverkar blodcirkulationen i det omgivande benområdet, vilket leder till ett tillstånd som kallas osteonekros.
Man måste notera att benet är en levande vävnad – precis som alla andra delar av kroppen – och att det kräver blod och syre för att överleva. Vid osteonekros avbryts blodtillförseln till ett benområde och leder till att det segmentet av benet dör. Termen ”osteonekros” är en latinsk term för ”benets död” och tillståndet kallas också för avaskulär nekros (eller AVN).
När ett benområde förlorar sin blodtillförsel till följd av osteonekros försöker kroppen ersätta det med levande ben i en process som ibland kallas ”krypande substitution”. I detta förlopp är dock uppmjukningen och absorptionen av nekrotiskt ben snabbare än nybildning av ben. Under denna ersättningsprocess sker en tillfällig försvagning – och möjlighet till kollaps – av detta bensegment.
När osteonekros involverar en viktbärande yta nära en led, t.ex. knäet, kan den försvagade ytan gå sönder eller kollapsa vid normal belastning. Denna ytfraktur, som kallas subchondral fraktur, kan orsaka plötslig, akut smärta i leden.
Knäledens anatomi
Knäleden består av tre benytor:
- Lårbenet (femur), där lårbenets knäända del bildar två broskbeklädda avdelningar som kallas femurkondylar
- Patella (knäskål)
- Tibia (skenben)
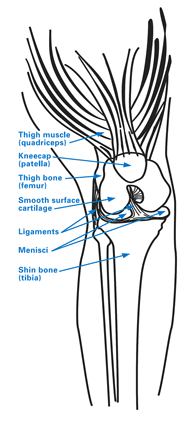
Figur 1: Knäets anatomi
Osteonekros i knäet ses oftast i lårbenskondylen, vanligtvis på knäets insida (den mediala lårbenskondylen). Ibland kan osteonekros uppstå på utsidan av knäet (den laterala femurkondylen) eller på toppen av skenbenet (skenbensledens yta), den så kallade tibialplatån.
Förklaringar
Och även om osteonekros har flera orsaker är den exakta orsaken till osteonekrosen inte känd hos den överväldigande majoriteten av patienterna; detta kallas för idiopatisk AVN. Även om den exakta mekanismen inte är helt klarlagd är idiopatisk AVN förknippad med vissa sjukdomstillstånd som beskrivs i detta avsnitt.
En teori är att fettkulor bildas inne i benets mikrokärl, vilket leder till att kärlen blockeras och att cirkulationen försämras. Dessutom har vissa patienter en specifik aktivitet eller ett trauma i samband med sin smärta, och detta kan vara ett resultat av en benkontusion (bone contusion) eller en stressfraktur. Det har noterats att om trycket i benet mäts i ett område med osteonekros finns det vanligtvis en markant ökning av trycket tillsammans med mycket fet benmärg.
Kvinnor drabbas oftare, vanligtvis tre gånger så mycket som män, och det är vanligare hos dem som är 60+ år.
De tillstånd som är förknippade med osteonekros i knäet är:
- Fetma
- Sjucellanemi
- Thalassemi
- Lupus
- Njurtransplantations- och dialyspatienter
- Patienter med hiv
- Patienter med fettinlagringssjukdomar som Gauchers sjukdom, och
- Patienter som får steroidbehandling för olika medicinska tillstånd.
I thalassemi och sicklecellanemi är den avaskulära nekrosen ett resultat av en formförändring hos blodkropparna, vilket gör att de klumpar ihop sig och blockerar de små, mikrokärlen i benet.
Steroidinducerad osteonekros är vanligen ett resultat av långvarig högdossteroidbehandling, vilket ibland är nödvändigt vid behandling av lupus och andra sjukdomar, eller mer sällan hos patienter som får en stor engångsdos. Steroidinducerad osteonekros kan påverka flera leder som höft, knä och axel och kan ses i yngre patientgrupper.
Ett annat vanligt samband med osteonekros är högt alkoholintag. Alkoholister löper större risk att utveckla osteonekros, som återigen förekommer i höft, knä och på andra ställen.
Osteonekros kan också ses hos patienter med astma som får steroidbehandling,.
Symtom
Typiskt sett resulterar osteonekros i knäet i plötsligt insättande av smärta. Den kan utlösas av en specifik till synes rutinmässig aktivitet eller en mindre skada. Även patienter som har känd mild till måttlig artros som plötsligt blir sämre kan uppleva ett lokalt område med osteonekros som plötsligt förvärrar deras tillstånd.
Osteonekros är ofta förknippad med ökad smärta vid aktivitet och på natten. Den kan också orsaka svullnad i knäet och känslighet för beröring och tryck, och kan leda till begränsad rörelse på grund av smärta och svullnad.
Diagnos
Osteonekros i tidiga stadier kan vara svår att diagnostisera eftersom den ofta inte är synlig på vanliga röntgenbilder (röntgenbilder). Mer sofistikerad avbildning, t.ex. skelettröntgen eller MRT, kan vara nödvändig för att diagnostisera tidiga stadier av sjukdomen.
Typiskt sett kan symtomen i tidiga stadier av sjukdomen (även kallat stadie I) vara ganska intensiva och eftersom rutinmässiga röntgenbilder är normala behövs en positiv skelettröntgen eller MRT för att ställa diagnosen.
Behandling
Non-kirurgisk
Den initiala behandlingen är vanligtvis icke-kirurgisk och fokuserar på smärtlindring, skyddad viktbäring och behandling av den underliggande metaboliska orsaken till sjukdomen om den finns.
Patienter med tidig osteonekros i knäet (stadium I) kan behandlas med kryckor med skyddad viktbäring för att förhindra ytterligare kollaps av den svaga ledytan. Knäbågar, utformade för att avlasta trycket på den involverade ledytan, är ibland fördelaktiga. Medicinsk behandling kan bestå av behandling med bisfosfonater (ett antiresorptivt läkemedel som Fosamax) för att försöka förhindra överdriven resorption och försvagning av benet, och/eller fettmetabolismförändrande läkemedel som kallas statiner. Dessa läkemedel påverkar teoretiskt sett fettmetabolismen, som kan orsaka sjukdomen, förutom att de även behandlar de beniga problemen.
I sjukdomsstadium II finns det beniga förändringar i området med osteonekros som kan vara synliga på vanlig röntgenbild. Det kan ta allt från flera veckor till månader att utvecklas till detta stadium. Röntgenbilderna visar vanligtvis kollaps av benet precis under brosket, så kallad subchondral kollaps. En MRT eller skelettundersökning kan användas för att bekräfta sjukdomen om den inte syns bra på röntgen. Ibland kan en datortomografi användas för att ytterligare avgränsa nekrosområdet.
Patienter som har nått detta stadium har större sannolikhet att utveckla progressiv artros i knäet och kan behöva ett kirurgiskt ingrepp.
Kirurgisk
Kirurgi av sjukdomen i stadium I & II är kontroversiell. Det har gjorts vissa studier som tyder på att borrning av det osteonekrotiska området kan stimulera revaskularisering, en ny blodtillförsel, för att underlätta regenerering av nytt ben. Brosktransplantation övervägs också vid sjukdom i stadium II.
Osteonekros klassificeras som stadium III när ledytan har kollapsat och blivit nedtryckt eller tillplattad. Rutinmässiga röntgenbilder visar vanligtvis denna kollaps och oregelbundenhet i ledytan. Den tillhörande skadan på det överliggande ledbrosket syns inte på rutinröntgen men kan ses på magnetröntgen. Operativ behandling, t.ex. borrning av skadan, lokal bentransplantation eller placering av ett brosktransplantat, kan övervägas hos yngre patienter. Hos äldre personer som har utvecklats till avancerad artros kan det så småningom bli nödvändigt med ledproteskirurgi.
Steg IV-sjukdomen är när osteonekros har utvecklats till allvarlig skada, artros, i leden. Det ytliga ledbrosket har förstörts och tydliga artrosförändringar ses på röntgenbilden. Dessa patienter fortsätter att ha symtom och behandlas som typiska artrospatienter, vilket innefattar symtomatisk behandling tills det blir nödvändigt med knäprotesbyte.
Det eventuella behovet av kirurgiskt ingrepp vid osteonekros i knäet baseras på flera faktorer, bland annat på det område där osteonekrosen uppstår och omfattningen av skadan på leden. Små lesioner kanske inte går vidare till omfattande kollaps och ledskador. Osteonekroslesioner som inte befinner sig i det viktbärande området kan orsaka begränsade symtom som försvinner när lesionen läker. Patienter som utvecklar osteonekros i den viktbärande delen av knäleden med ett stort område av involvering är mer benägna att så småningom kräva kirurgi.
När konservativa åtgärder misslyckas med att lindra symtomen, inklusive aktivitetsförändring, skyddad viktbäring med hjälp av käpp eller kryckor, användning av stöd och lämpliga mediciner, övervägs kirurgiska alternativ.
För yngre patienter, typiskt sett under 50 års ålder och beroende på området och omfattningen av involveringen, kan olika kirurgiska ingrepp vara indicerade. Bland dessa finns artroskopiskt avlägsnande av skadat brosk och/eller borrning (för att minska trycket i benet och återupprätta blodtillförseln), samt omläggningsförfaranden och osteotomier för att flytta belastningen bort från den skadade ytan på knäet. Det finns också kirurgiska ingrepp för att ersätta eller hjälpa till att återskapa skadat ben och brosk. För den äldre ålderspopulationen är fullständig eller partiell knäplastik den vanliga kirurgiska behandlingen.
Behandlingsalternativen beror på det osteonekrotiska områdets omfattning och läge, patientens ålder och aktivitetsnivå. Det är viktigt att konsultera en ortopedisk kirurg som har erfarenhet av att behandla detta tillstånd, inklusive alla kirurgiska alternativ som kan leda till bästa möjliga resultat.
Postat: 24/2/2010
Authors

Associate Attending Orthopedic Surgeon, Hospital for Special Surgery
Associate Professor of Clinical Orthopedic Surgery, Weill Cornell Medical College
Relaterade patientartiklar
.