 Health Information Management Office of Informatics and Analytics
Health Information Management Office of Informatics and Analytics
IMPORTANT NOTE: Dette faktablad angiver brugen af ICD-10-koder (International Classification of Diseases, Tenth Revision) med virkning fra den 1. oktober 2015. ALLE tidligere versioner af dette faktablad er tilbagekaldt.
BAGGRUND: Veterans Health Administration (VHA) har et behov for efter bedste evne at identificere og rapportere entydigt om traumatisk hjerneskade (TBI), dens tilstande, syndromer og symptomer som følge af sådanne skader. VHA har i samarbejde med Forsvarsministeriet (DOD) været fortaler for udviklingen af TBI-koder for mere præcist at opfange og afspejle TBI og dens virkninger.
KODNING AF DET INDLEDENDE MØNSTER: ICD-10-CM-koderne vil nu give specificiteten af initial, efterfølgende og/eller sequela til at beskrive skaden; dog vil det syvende tegn A blive anvendt til at identificere den første gang, patienten ses for skaden, uanset hvornår skaden fandt sted. Hvis en skade er opstået flere måneder eller endog år tidligere, men patienten aldrig tidligere har søgt behandling for skaden, betragtes den første gang patienten ses for skaden som den første behandling.
Et første møde henviser ikke til den første gang patienten ses af den enkelte kliniker for den pågældende TBI. Et første møde defineres snarere som den første gang, patienten ses af en læge for TBI, uanset hvornår skaden fandt sted, selv om den fandt sted flere uger, måneder eller år før mødet, og for yderligere møder, hvor patienten modtager “aktiv behandling” som defineret i ICD-10-CM Official Guidelines for Coding and Reporting (officielle retningslinjer for kodning og rapportering). Det skal klart fremgå af den kliniske dokumentation, at det kodede møde er det første møde for den pågældende skade.
For ICD-10-CM tilføjes det relevante syvende tegn til koden for at angive typen af møde:
-
A første møde anvendes, mens patienten modtager aktiv behandling for tilstanden
-
D efterfølgende møde anvendes for møder, efter at patienten har modtaget aktiv behandling af tilstanden og modtager rutinemæssig pleje for tilstanden i helings- eller genopretningsfasen
-
S sequela vil blive anvendt for komplikationer, der opstår som en direkte følge af tilstanden
Initial Encounter: Veteranen ses første gang på en VA-institution for hukommelsesproblemer, samt eventuelle yderligere møder, hvor patienten modtager “aktiv behandling”. Under anamnesen fastslår behandleren på grundlag af veteranens selvrapportering, at der var kortvarigt tab af bevidsthed i mindre end 30 minutter som følge af en sprængning af en improviseret eksplosiv anordning (IED). Der er ingen beviser i journalen for kraniebrud. Veteranen oplyser, at han aldrig har søgt behandling for den tilstand, som nu giver ham betydelige problemer på arbejdet. Den praktiserende læge vælger koderne TBI Not Otherwise Specified (NOS) med bevidsthedstab på 30 minutter eller mindre, første møde (S06.9X1A) og koderne for hukommelsestab NOS (R41.3) og krigsoperationer med eksplosion af improviseret sprængstof (IED), militært personel (Y36.230A).
ICD-10 koder nu på grundlag af bevidsthedstab (LOC) tiden efter skaden. For at sikre det mest nøjagtige og passende kodningsniveau skal det klart fremgå af dokumentationen, om der var et bevidstløshedstab som følge af skaden, og hvor længe bevidstløsheden varede. Hvis dokumentationen ikke klart definerer LOC, skal uspecificeret bevidsthedstilstand kodes. Der henvises til din afdeling for kodning i Health Information Management for yderligere vejledning.
FØLGEPLEJE (efterfølgende/sequela Encounter): Betegnelsen “efterfølgende behandling” anvendes til behandlinger, efter at patienten har modtaget aktiv behandling af tilstanden og modtager rutinemæssig pleje for tilstanden i helings- eller genopretningsfasen, og betegnelsen “sequela” (sen virkning) anvendes til komplikationer, der opstår som en direkte følge af tilstanden. Ved opfølgningsbesøg for senfølger, der er direkte relateret til en tidligere TBI, kodes den eller de symptomkoder, der bedst repræsenterer patientens hovedklager eller symptom(er) (f.eks. hovedpine, søvnløshed, svimmelhed), efterfulgt af den relevante senfølgekode eller sequela-kode. Dette vil være den oprindelige TBI-skadekode med det syvende tegn S for sequela. Senfølger omfatter alle symptomer eller følgevirkninger af skaden, der er specificeret som sådanne, og som kan opstå på et hvilket som helst tidspunkt efter skadens indtræden. Koden for eksterne årsager til morbiditet (V01-Y99) skal også tilføjes med det syvende tegn S.
Det er KUN ved at kombinere symptomkoden og koden for senfølger, at symptomer kan forbindes kausalt og entydigt med TBI, og det er afgørende for en præcis klassificering af TBI.
REHABILITATION: For TBI-patienter, der modtager stationær eller ambulant rehabilitering, er den først indtastede diagnose formålet med den relevante tilstand, som rehabiliteringsydelsen udføres for (f.eks. neurologiske underskud, hemiparese osv.) og derefter den relevante TBI-kode med det syvende tegn D for efterfølgende møde eller S for sequela (S06.2, S06.3 eller S06.9). Koden for eksterne årsager til morbiditet (V01-Y99) skal også tilføjes med det syvende tegn S.
Brug af Z87.820 CODE: Z87.820 Personlig historie af traumatisk hjerneskade blev udviklet for at angive, at der tidligere er opstået en TBI, som kan have indflydelse på den nuværende behandling. Z87.820-koden anvendes ikke sammen med koderne for senfølger; Z-koden anvendes snarere, når der ikke er nogen anden kode til rådighed til at afspejle en tidligere TBI. Normalt anvendes Z87.820-koden til at identificere en personlig historie om en skade med eller uden en bekræftet diagnose. En sygdomshistorie, selv om den ikke længere er til stede, er vigtig information, som kan ændre den type behandling, der ordineres.
TBI-SKRENNING: Kode Z13.850 bør anvendes, hvis der foretages TBI-screening ved et besøg, uanset om screeningen er positiv eller ej. Der skal ikke angives en TBI-diagnosekode for en positiv screening, da en positiv TBI-screening ikke indikerer en TBI-diagnose. En TBI-diagnosekode kan kun angives for det møde, hvor diagnosen er stillet.
Eksempler på ICD-10-CM-koder, der typisk forbindes med TBI
Akutte skader
| Seriekode | Beskrivelse | |
|---|---|---|
| S02.0xx | Frakturer i kraniehvælving kræver et syvende tegn for type af påvirkning og heling | |
| S02.1 | Frakturer i kraniebund kræver to cifre og et syvende tegn | |
| S06.0 | Konkussion kræver to cifre og et syvende tegn | |
| S06.1 | Traumatisk hjerneødem-kræver to cifre og et syvende tegn | |
| S06.2 | Diffus traumatisk hjerneskade – kræver to cifre og et syvende tegn | |
| S06.30 | Fokal traumatisk hjerneskade – kræver et ekstra ciffer og et syvende tegn | |
| S06.31 | Kontusion og flænge i højre storhjerne – kræver et ekstra ciffer og et syvende tegn | |
| S06.31 | Kontusion og flænge i højre storhjerne – kræver et ekstra ciffer og et syvende tegn | |
| S06.32 | Kontusion og flænge af venstre storhjerne – kræver et ekstra ciffer og et syvende tegn | |
| S06.33 | Kontusion og flænge af storhjerne, uspecificeret – kræver et ekstra ciffer og et syvende tegn | |
| S09.x | Uspecificeret intrakraniel skade (TBI NOS)-kræver et ekstra ciffer og et syvende tegn |
Koder for senfølger eller sekvenser
| Seriekode | Beskrivelse |
|---|---|
| S06.2 | Diffus traumatisk hjerneskade – kræver to cifre og et syvende tegn i S |
| S06.30 | Fokal traumatisk hjerneskade – kræver et ekstra ciffer og et syvende tegn i S |
| S09.x | Uspecificeret intrakraniel skade (TBI NOS)-kræver et ekstra ciffer og et syvende tegn i S |
Symptomer, der involverer følelsesmæssig tilstand
| ICD-10 Kode | Symptom |
|---|---|
| R45.0 | Nervøsitet |
| R45.4 | Irritabilitet og vrede |
| R45.87 | Impulsivitet |
| R45.86 | Emotionel labilitet |
| R45.3 | Demoralisering og apati |
| R45.89 | Andre tegn og symptomer, der involverer følelsesmæssig tilstand |
Symptomer, der involverer kognitiv funktion og bevidsthed
| ICD-10 Kode | Symptom |
|---|---|
| R41.840 | Attentions- og koncentrationsunderskud |
| R41.841 | Kognitivt kommunikationsunderskud |
| R41.842 | Visuospatialt underskud |
| R41.843 | Psykomotorisk underskud |
| R41.844 | Underskud i frontallappen og eksekutive funktioner |
| R41.89 | Andre tegn og symptomer, der involverer kognitive funktioner og bevidsthed |
Note: Underskud i hukommelsen vil blive kodet som R41.3.
Fysiske virkninger af TBI
| ICD-10 kode | Beskrivelse |
|---|---|
| G44.301 | Posttraumatisk hovedpine, uspecificeret, intraktabel |
| G44309 | Posttraumatisk hovedpine, uspecificeret, ikke intraktabel |
| G44.321 | Chronisk posttraumatisk hovedpine, uspecificeret, ikke intraktabel |
| G44.329 | Chronisk posttraumatisk hovedpine, uspecificeret, ikke intraktabel |
| R42. | Svimmelhed |
| R43.0 | Lugttab (anosmi) |
| R43.8 | Andre forstyrrelser af lugt og smag |
| R47.82 | Fluency disorder conditions classified elsewhere |
| R47.81 | Slurry speech |
| R56.1 | Posttraumatiske kramper |
 |
|
| Gennemgå al eksisterende dokumentation, herunder dokumentation fra eksterne kilder, for at sikre, at der ikke tidligere er tildelt en TBI-kode. Afklar patientens dokumenterede symptomer ved at besvare nedenstående spørgsmål | Sværhedsgrad af TBI |
| Varighed: Har symptomet eksisteret i dage, uger eller måneder? Er symptomet kun forekommet med mellemrum? Er der tidspunkter på dagen, hvor symptomet/symptomerne er værre? Især med hensyn til smerter og træthed, kan patienten definere, om disse symptomer forekommer 2 eller 3 dage om måneden eller konstant? | Den nedenstående diagnostiske kriterier forudsiger ikke patientens funktionelle eller rehabiliterende resultat. Skadeniveauet er baseret på patientens status på skadestidspunktet, baseret på observerbare tegn såsom bevidsthedsniveau, posttraumatisk amnesi og komaskalering. |
| Begyndelse: Kan patienten huske præcis, hvordan symptomerne begyndte? Var de udløsende begivenheder, enten fysiske eller følelsesmæssige? Var udbruddet subtilt og gradvist, eller er der skiftende mønstre? |
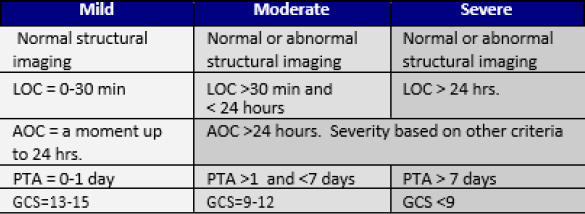 |
| Beliggenhed: Er symptomet lokaliseret eller diffust? Kan patienten lokalisere symptomet ved at pege på det? Hvis smerten er diffus, involverer den mere end ét kropsområde eller kvadrant? | AOC – Ændring af bevidsthed/mental tilstand LOC – Tab af bevidsthed PTA – Posttraumatisk amnesi GCS – Glasgow Coma Scale |
| Komorbiditet: Har patienten nogen diagnosticerede samtidige diagnoser? Hvilken sammenhæng er der mellem indtræden og sværhedsgrad af de samtidig eksisterende sygdomme og symptomerne på træthed og/eller smerter? Er der co-morbide diagnoser? Er der nye ændringer i patientens vægt, humør eller kost? | |
| Tidligere episoder: Hvis symptomerne er episodiske, hvad er så mønstret med hensyn til tidspunkt, intensitet, udløsende hændelser og respons på behandling? | Dertil kommer kodning af procedurer for TBI-behandling |
| Intensitet og virkning: Hvor alvorlige er symptomerne (skala fra 1-10)? Bed patienten om at beskrive eventuelle nye begrænsninger, som han/hun har oplevet i forhold til sin sædvanlige livsstil, f.eks. begrænsninger i fysisk udholdenhed eller styrke (f.eks. trappegang, indkøb eller søvnkvalitet). | Hvis den psykomotoriske neurobehaviorale statusundersøgelse er gennemført, skal behandleren også anvende CPT-kode 96116. Denne kode omfatter tid til testning, fortolkning, og der skal udarbejdes en skriftlig rapport. Kodning foretages i enheder af 1 time, men alt under en time anføres som 1 enhed. Dokumentationen skal omfatte klinisk indikerede dele af en vurdering af tænkning, ræsonnement og dømmekraft (f.eks. opmærksomhed, erhvervet viden, sprog, hukommelse og problemløsning). |
| Tidligere behandling og medicinering: Anmod om, at patienten medbringer kopier af tidligere lægejournaler vedrørende behandling af skaden, eller få patienten til at give VA tilladelse til at modtage kopier og/eller drøfte den medicinske historie med den tidligere behandler. Bed patienten om at medbringe sine medicinflasker og dokumentere dem i CPRS. Diskuter med patienten, hvilke medikamenter der har hjulpet eller ikke har hjulpet. | Dokumentationsspørgsmål hentet fra tabellerne i VA/DoD Clinical Practice Guidelines for Management of Concussion/mTBI 2.0, Hentet den 5. august 2015, fra VA/DoD Clinical Practice Guidelines |