 Health Information Management Office of Informatics and Analytics
Health Information Management Office of Informatics and Analytics
WICHTIGER HINWEIS: Dieses Merkblatt bezieht sich auf die Verwendung von Codes der Internationalen Klassifikation der Krankheiten, Zehnte Revision (ICD-10), die am 1. Oktober 2015 in Kraft getreten sind. ALLE VORHERIGEN VERSIONEN DIESES FAKTENBLATTES WERDEN ZURÜCKGEZOGEN.
HINTERGRUND: Die Veterans Health Administration (VHA) hat das Bedürfnis, nach bestem Wissen und Gewissen Traumatische Hirnverletzungen (TBI), ihre Bedingungen, Syndrome und Symptome, die aus solchen Verletzungen resultieren, eindeutig zu identifizieren und zu melden. VHA hat sich in Zusammenarbeit mit dem Verteidigungsministerium (DOD) für die Entwicklung von TBI-Kodes eingesetzt, um TBI und ihre Auswirkungen genauer zu erfassen und wiederzugeben.
KENNZEICHNUNG DER ERSTVERLETZUNG: Die ICD-10-CM-Kodes bieten nun die Spezifität von Erst-, Folge- und/oder Folgeschäden, um die Verletzung zu beschreiben; das siebte Zeichen A wird jedoch verwendet, um das erste Mal zu kennzeichnen, wenn der Patient wegen der Verletzung gesehen wird, unabhängig davon, wann die Verletzung stattgefunden hat. Wenn sich eine Verletzung in den vergangenen Monaten oder sogar Jahren ereignet hat, der Patient aber noch nie wegen der Verletzung in Behandlung war, gilt die erste Behandlung des Patienten als Erstbehandlung.
Eine Erstbehandlung bezieht sich nicht auf das erste Mal, dass der Patient von einem Arzt wegen einer bestimmten TBI gesehen wird. Vielmehr ist eine Erstvorstellung definiert als das erste Mal, dass der Patient von einem Arzt wegen der Schädel-Hirn-Trauma gesehen wird, unabhängig davon, wann die Verletzung stattgefunden hat, auch wenn sie mehrere Wochen, Monate oder Jahre vor der Vorstellung stattgefunden hat, und für weitere Vorstellungen, bei denen der Patient eine „aktive Behandlung“ gemäß der Definition in den ICD-10-CM Official Guidelines for Coding and Reporting erhält. Aus der klinischen Dokumentation muss eindeutig hervorgehen, dass es sich bei der kodierten Begegnung um die Erstbegegnung für diese bestimmte Verletzung handelt.
Für ICD-10-CM wird das entsprechende siebte Zeichen an den Code angehängt, um die Art der Begegnung anzugeben:
-
A Erstmalige Begegnung wird verwendet, während der Patient eine aktive Behandlung für die Erkrankung erhält
-
D Folgebegegnung wird für Begegnungen verwendet, nachdem der Patient eine aktive Behandlung der der Erkrankung erhalten hat und während der Heilungs- oder Genesungsphase routinemäßig versorgt wird
-
S sequela wird für Komplikationen verwendet, die als direkte Folge der Erkrankung auftreten
Erstuntersuchung: Der Veteran wird zum ersten Mal in einer VA-Einrichtung wegen Gedächtnisproblemen vorstellig, ebenso wie bei allen weiteren Begegnungen, bei denen der Patient eine „aktive Behandlung“ erhält. Während der Anamnese stellt der Arzt auf der Grundlage der Selbstauskunft des Veteranen fest, dass ein kurzer Bewusstseinsverlust von weniger als 30 Minuten aufgrund der Explosion eines improvisierten Sprengkörpers (IED) vorlag. Es gibt keine Beweise für eine Schädelfraktur in den Unterlagen. Der Veteran berichtet, dass er nie eine Behandlung für den Zustand in Anspruch genommen hat, der jetzt erhebliche Probleme bei der Arbeit verursacht. Der Arzt wählt die Kodes TBI Not Otherwise Specified (NOS) mit Bewusstseinsverlust von 30 Minuten oder weniger, Erstbegegnung (S06.9X1A) und die Kodes für Gedächtnisverlust NOS (R41.3) und Kriegsoperationen mit Explosion eines improvisierten Sprengkörpers (IED), Militärpersonal (Y36.230A).
ICD-10 kodiert jetzt auf der Grundlage der Bewusstseinsverlustzeit (LOC) nach der Verletzung. Um eine möglichst genaue und angemessene Kodierung zu gewährleisten, muss aus der Dokumentation klar hervorgehen, ob eine Bewusstlosigkeit aufgrund der Verletzung vorlag und wie lange diese dauerte. Wenn die Dokumentation die Bewusstlosigkeit nicht eindeutig definiert, muss ein nicht spezifizierter Bewusstseinszustand kodiert werden. Für weitere Informationen wenden Sie sich bitte an die Kodierungsabteilung Ihres Gesundheitsinformationsmanagements.
FOLGEPFLEGE (Folge-/Sequela-Behandlung): Die Bezeichnung Folgeuntersuchung wird für Untersuchungen verwendet, nachdem der Patient eine aktive Behandlung der Erkrankung erhalten hat und während der Heilungs- oder Genesungsphase routinemäßig versorgt wird, und die Bezeichnung Sequela (Spätfolge) wird für Komplikationen verwendet, die als direkte Folge der Erkrankung auftreten. Bei Folgebesuchen für Spätfolgen, die direkt mit einer früheren Schädel-Hirn-Trauma zusammenhängen, werden der/die Symptomkode(s) kodiert, der/die die Hauptbeschwerde oder das/die Hauptsymptom(e) des Patienten am besten repräsentiert/repräsentieren (z. B. Kopfschmerzen, Schlaflosigkeit, Schwindel), gefolgt von dem entsprechenden Spätfolgen- oder Sequela-Kode. Dabei handelt es sich um den Kode für die ursprüngliche Schädigung durch eine Schädel-Hirn-Trauma mit dem siebten Zeichen S für eine Folgeerkrankung. Zu den Spätfolgen gehören alle als solche bezeichneten Symptome oder Folgeerscheinungen der Verletzung, die zu einem beliebigen Zeitpunkt nach dem Einsetzen der Verletzung auftreten können. Der Kode für externe Morbiditätsursachen (V01-Y99) muss ebenfalls mit dem siebten Zeichen S hinzugefügt werden.
Die Paarung des Symptomkodes und des Kodes für Spätfolgen ist die EINZIGE MÖGLICHKEIT, mit der Symptome kausal und eindeutig mit einer Schädel-Hirn-Trauma in Verbindung gebracht werden können, und ist für die genaue Klassifizierung von Schädel-Hirn-Traumata unerlässlich.
REHABILITATION: Bei Patienten mit Schädel-Hirn-Trauma, die stationär oder ambulant rehabilitiert werden, wird als erste Diagnose der Zweck des entsprechenden Zustands eingegeben, für den die Rehabilitationsleistung erbracht wird (z. B. neurologische Defizite, Hemiparese usw.), und dann der entsprechende Schädel-Hirn-Trauma-Kode mit dem siebten Zeichen D für eine nachfolgende Begegnung oder S für eine Folgeerkrankung (S06.2, S06.3 oder S06.9). Der Kode für externe Morbiditätsursachen (V01-Y99) muss ebenfalls mit dem siebten Zeichen S hinzugefügt werden.
VERWENDUNG des Kodes Z87.820: Z87.820 Persönliche Vorgeschichte eines Schädel-Hirn-Traumas wurde entwickelt, um anzuzeigen, dass eine frühere Schädel-Hirn-Verletzung aufgetreten ist und sich auf die aktuelle Behandlung auswirken kann. Der Kode Z87.820 wird nicht in Verbindung mit den Kodes für Spätfolgen verwendet; vielmehr wird der Z-Kode verwendet, wenn kein anderer Kode für eine frühere Schädel-Hirn-Verletzung verfügbar ist. Normalerweise wird der Kode Z87.820 verwendet, um eine persönliche Vorgeschichte einer Verletzung mit oder ohne bestätigte Diagnose zu identifizieren. Eine Krankheitsgeschichte, auch wenn sie nicht mehr besteht, ist eine wichtige Information, die die Art der verordneten Behandlung verändern kann.
TBI-SCREENING: Der Kode Z13.850 sollte verwendet werden, wenn bei einem Besuch ein TBI-Screening durchgeführt wird, unabhängig davon, ob das Screening positiv ist oder nicht. Ein TBI-Diagnosecode sollte nicht für ein positives Screening eingegeben werden, da ein positives TBI-Screening nicht auf eine TBI-Diagnose hinweist. Ein TBI-Diagnosecode kann nur für die Begegnung eingegeben werden, bei der die Diagnose gestellt wird.
Beispiele für ICD-10-CM-Codes, die typischerweise mit TBI assoziiert sind
Akute Verletzungen
| Seriencode | Beschreibung |
|---|---|
| S02.0xx | Schädelgewölbefrakturen-erfordert ein siebtes Zeichen für Art der Begegnung und Heilung |
| S02.1 | Schädelbasisfrakturen-erfordert zwei Ziffern und ein siebtes Zeichen |
| S06.0 | Schlaganfall-erfordert zwei Ziffern und einen siebten Buchstaben |
| S06.1 | Traumatisches Hirnödem-erfordert zwei Ziffern und einen siebten Buchstaben |
| S06.2 | Diffuses Schädelhirntrauma-erfordert zwei Ziffern und ein siebtes Zeichen |
| S06.30 | Fokales Schädel-Hirn-Trauma-erfordert eine zusätzliche Ziffer und einen siebten Buchstaben |
| S06.31 | Kontusion und Riss des rechten Großhirns-erfordert eine zusätzliche Ziffer und einen siebten Buchstaben |
| S06.32 | Kontusion und Risswunde des linken Großhirns-erfordert eine zusätzliche Ziffer und einen siebten Buchstaben |
| S06.33 | Kontusion und Risswunde des Großhirns, nicht spezifiziert-erfordert eine zusätzliche Ziffer und einen siebten Buchstaben |
| S09.x | Unbestimmte intrakranielle Verletzung (TBI NOS)-erfordert eine zusätzliche Ziffer und ein siebtes Zeichen |
Spätfolgen-Codes oder Sequela
| Serien-Code | Beschreibung |
|---|---|
| S06.2 | Diffuses Schädel-Hirn-Trauma-erfordert zwei Ziffern und ein siebtes Zeichen von S |
| S06.30 | Fokales Schädel-Hirn-Trauma-erfordert eine zusätzliche Ziffer und ein siebtes Zeichen von S |
| S09.x | Unbestimmte Schädel-Hirn-Verletzung (TBI NOS)-erfordert eine zusätzliche Ziffer und ein siebtes Zeichen von S |
Symptome mit emotionalem Zustand
| ICD-10 Code | Symptom |
|---|---|
| R45.0 | Nervosität |
| R45.4 | Reizbarkeit und Ärger |
| R45.87 | Impulsivität |
| R45.86 | Emotionale Labilität |
| R45.3 | Demoralisierung und Apathie |
| R45.89 | Andere Zeichen und Symptome, die den emotionalen Zustand betreffen |
Symptome, die die kognitive Funktion und das Bewusstsein betreffen
| ICD-10 Code | Symptom |
|---|---|
| R41.840 | Aufmerksamkeits- und Konzentrationsdefizit |
| R41.841 | Kognitives Kommunikationsdefizit |
| R41.842 | Visuospatiales Defizit |
| R41.843 | Psychomotorisches Defizit |
| R41.844 | Vorderlappen- und Exekutivfunktionsdefizit |
| R41.89 | Andere Anzeichen und Symptome, die kognitive Funktionen und das Bewusstsein betreffen |
Anmerkung: Gedächtnisdefizite werden als R41.3 kodiert.
Physische Auswirkungen von TBI
| ICD-10 Code | Beschreibung |
|---|---|
| G44.301 | Posttraumatischer Kopfschmerz, nicht spezifiziert, nicht therapierbar |
| G44309 | Posttraumatischer Kopfschmerz, nicht spezifiziert, nicht therapierbar |
| G44.321 | Chronischer posttraumatischer Kopfschmerz, nicht spezifiziert, nicht therapierbar |
| G44.329 | Chronischer posttraumatischer Kopfschmerz, nicht spezifiziert, nicht therapierbar |
| R42. | Schwindel |
| R43.0 | Geruchsverlust (Anosmie) |
| R43.8 | Sonstige Geruchs- und Geschmacksstörung |
| R47.82 | Sonstige Störungen des Sprachflusses |
| R47.81 | Verwaschene Sprache |
| R56.1 | Posttraumatische Krampfanfälle |
 |
|
| Prüfen Sie alle vorhandenen Unterlagen, auch die von externen Quellen, um sicherzustellen, dass kein früherer TBI-Kode zugewiesen wurde. Klären Sie die dokumentierten Symptome des Patienten durch Beantwortung der folgenden Fragen | Schweregrad der TBI |
| Dauer: Besteht das Symptom seit Tagen, Wochen oder Monaten? Tritt das Symptom nur sporadisch auf? Gibt es Tageszeiten, zu denen das/die Symptom(e) schlimmer ist/sind? Kann der Patient, insbesondere im Hinblick auf Schmerzen und Müdigkeit, angeben, ob diese Symptome an 2 oder 3 Tagen pro Monat oder ständig auftreten? | Die nachstehenden Diagnosekriterien sagen nichts über die funktionellen oder rehabilitativen Ergebnisse des Patienten aus. Der Grad der Verletzung basiert auf dem Zustand des Patienten zum Zeitpunkt der Verletzung, basierend auf beobachtbaren Anzeichen wie Bewusstseinszustand, posttraumatische Amnesie und Koma-Skalierung. |
| Beginn: Kann sich der Patient genau daran erinnern, wie die Symptome begannen? Waren die auslösenden Ereignisse entweder physisch oder emotional? War der Beginn subtil und allmählich, oder gibt es wechselnde Muster? |
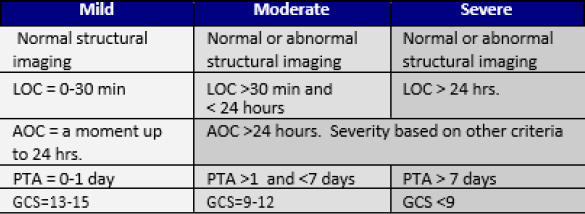 |
| Ort: Ist das Symptom lokalisiert oder diffus? Kann der Patient das Symptom lokalisieren, indem er auf es zeigt? Wenn der Schmerz diffus ist, betrifft er mehr als einen Körperbereich oder Quadranten? | AOC – Bewusstseinsveränderung/mentaler Zustand LOC – Bewusstseinsverlust PTA – Posttraumatische Amnesie GCS – Glasgow Coma Scale |
| Komorbidität: Hat der Patient irgendwelche diagnostizierten Koexistenzdiagnosen? Welcher Zusammenhang besteht zwischen dem Auftreten und der Schwere der koexistierenden Erkrankungen und den Symptomen von Müdigkeit und/oder Schmerzen? Gibt es ko-morbide Diagnosen? Gibt es neue Veränderungen beim Gewicht, der Stimmung oder der Ernährung des Patienten? | |
| Frühere Episoden: Wenn die Symptome schubweise auftreten, wie ist das Muster in Bezug auf Zeitpunkt, Intensität, auslösende Ereignisse und Ansprechen auf die Behandlung? | Zusätzliche Verfahrenskodierung für die Behandlung von Schädel-Hirn-Traumata |
| Intensität und Auswirkungen: Wie schwerwiegend sind die Symptome (Bewertungsskala 1-10)? Bitten Sie den Patienten, alle neuen Einschränkungen zu beschreiben, die er im Vergleich zu seiner gewohnten Lebensweise erfahren hat, wie z. B. Einschränkungen der körperlichen Ausdauer oder Kraft (z. B. beim Treppensteigen, Einkaufen oder der Schlafqualität). | Wenn die psychomotorische Untersuchung des neurologischen Zustands durchgeführt wird, sollte der Leistungserbringer auch den CPT-Code 96116 verwenden. Dieser Code umfasst die Zeit für die Untersuchung, die Auswertung und die Erstellung eines schriftlichen Berichts. Die Kodierung erfolgt in Einheiten von 1 Stunde, aber alles, was weniger als eine Stunde dauert, wird als 1 Einheit abgerechnet. Die Dokumentation muss klinisch indizierte Teile einer Beurteilung des Denkens, des logischen Denkens und des Urteilsvermögens (z. B. Aufmerksamkeit, erworbenes Wissen, Sprache, Gedächtnis und Problemlösung) enthalten. |
| Frühere Behandlung und Medikamente: Bitten Sie den Patienten, Kopien früherer medizinischer Unterlagen über die Behandlung der Verletzung mitzubringen, oder lassen Sie den Patienten die VA ermächtigen, Kopien zu erhalten und/oder die Krankengeschichte mit dem früheren Arzt zu besprechen. Bitten Sie den Patienten, seine Medikamentenflaschen mitzubringen und sie in CPRS zu dokumentieren. Besprechen Sie mit dem Patienten, welche Medikationen hilfreich waren und welche nicht. | Dokumentationsfragen aus den Tabellen in den VA/DoD Clinical Practice Guidelines for Management of Concussion/mTBI 2.0, abgerufen am 5. August 2015, von VA/DoD Clinical Practice Guidelines |