 Health Information Management Office of Informatics and Analytics
Health Information Management Office of Informatics and Analytics
NOTA IMPORTANTĂ: Această fișă informativă denotă utilizarea codurilor Clasificării Internaționale a Bolilor, a zecea revizuire (ICD-10) începând cu 1 octombrie 2015. TOATE VERSIUNILE ANTERIOARE ALE ACEASTEI FIȘE INFORMATIVE SUNT RESCINDATE.
CONTEXT: Administrația pentru Sănătatea Veteranilor (VHA) are nevoie, în măsura posibilităților sale, să identifice și să raporteze în mod unic leziunile cerebrale traumatice (TCC), afecțiunile, sindromul și simptomele care rezultă din astfel de leziuni. VHA, împreună cu Departamentul Apărării (DOD), au susținut dezvoltarea codurilor TBI pentru a surprinde și reflecta cu mai multă acuratețe TBI și efectele sale.
CODIFICAREA ÎNTÂMPLĂRII INIȚIALE: Codurile ICD-10-CM vor oferi acum specificitatea de inițial, ulterior și/sau sechelă pentru a descrie leziunea; cu toate acestea, cel de-al șaptelea caracter A va fi utilizat pentru a identifica prima dată când pacientul este consultat pentru leziune, indiferent de momentul în care a avut loc leziunea. În cazul în care o leziune a avut loc în ultimele câteva luni sau chiar ani înainte, dar pacientul nu a căutat niciodată tratament pentru leziune anterior, prima dată când pacientul este VĂZUT pentru leziune este considerată tratamentul inițial.
O întâlnire inițială nu se referă la prima dată când pacientul este văzut de fiecare clinician pentru acel TCC specific. Mai degrabă, o întâlnire inițială este definită ca fiind prima dată când pacientul este văzut de orice profesionist medical pentru TCC, indiferent de momentul în care a avut loc leziunea, chiar dacă aceasta a avut loc cu câteva săptămâni, luni sau ani înainte de întâlnire, și pentru întâlnirile suplimentare în care pacientul primește „tratament activ”, așa cum este definit în ICD-10-CM Official Guidelines for Coding and Reporting. Documentația clinică trebuie să indice în mod clar că întâlnirea codificată este întâlnirea inițială pentru acea anumită leziune.
Pentru ICD-10-CM, al șaptelea caracter corespunzător va fi adăugat la cod pentru a indica tipul de întâlnire:
-
A întâlnirea inițială va fi utilizată în timp ce pacientul primește un tratament activ pentru afecțiunea
-
D întâlnirea ulterioară va fi utilizată pentru întâlniri după ce pacientul a primit un tratament activ al afecțiune și care primește îngrijiri de rutină pentru afecțiune în timpul fazei de vindecare sau de recuperare
-
S sechela va fi utilizată pentru complicațiile care apar ca rezultat direct al afecțiunii
Întâlnire inițială: Veteranul este văzut pentru prima dată la o unitate VA pentru probleme de memorie, precum și orice alte întâlniri suplimentare în care pacientul primește „tratament activ”. În timpul anamnezei, practicianul stabilește, pe baza autodenunțului veteranului, că a existat o scurtă pierdere de conștiență de mai puțin de 30 de minute din cauza unei explozii a unui dispozitiv exploziv improvizat (IED). În dosar nu există nicio dovadă de fractură de craniu. Veteranul raportează că nu a căutat niciodată tratament pentru afecțiunea care îi provoacă acum probleme semnificative la locul de muncă. Practicianul selectează codurile TBI Not Otherwise Specified (NOS) cu pierderea cunoștinței de 30 de minute sau mai puțin, întâlnire inițială (S06.9X1A) și codurile pentru pierderea memoriei NOS (R41.3) și operațiuni de război care implică explozia unui dispozitiv exploziv improvizat (IED), personal militar (Y36.230A).
ICD-10 codifică acum pe baza timpului de pierdere a cunoștinței (LOC) după rănire. Pentru a asigura cel mai precis și adecvat nivel de codificare, documentația trebuie să precizeze în mod clar dacă a existat o pierdere a cunoștinței din cauza rănii și durata acesteia. În cazul în care documentația nu definește clar pierderea cunoștinței, atunci trebuie codificată starea de conștiență nespecificată. Vă rugăm să vă adresați departamentului de codificare din cadrul Health Information Management Coding pentru îndrumări suplimentare.
FOLLOW UP CARE (Subsequent/Sequela Encounter): Denumirea de întâlnire ulterioară va fi utilizată pentru întâlniri după ce pacientul a primit tratamentul activ al afecțiunii și primește îngrijire de rutină pentru afecțiune în timpul fazei de vindecare sau de recuperare, iar denumirea de sechelă (efect tardiv) va fi utilizată pentru complicațiile care apar ca rezultat direct al afecțiunii. Pentru vizitele de urmărire a efectelor tardive legate direct de un TCC anterior, se codifică codul (codurile) de simptome care reprezintă cel mai bine plângerea principală sau simptomele principale ale pacientului (de exemplu, cefalee, insomnie, vertij), urmat de codul corespunzător de efect tardiv sau de sechelă. Acesta va fi codul inițial de leziune prin TCC cu al șaptelea caracter S pentru sechelă. Efectele tardive includ orice simptom sau sechele ale vătămării specificate ca atare, care pot apărea în orice moment după debutul vătămării. Codul Cauze externe de morbiditate (V01-Y99) va trebui, de asemenea, să fie adăugat cu al șaptelea caracter S.
Încrucișarea codului de simptom și a codului de efect tardiv este SINGURA modalitate prin care simptomele pot fi asociate în mod cauzal și unic cu TCC și este esențială pentru clasificarea exactă a TCC.
REABILITARE: Pentru pacienții cu TCC care beneficiază de reabilitare în staționar sau în ambulatoriu, primul diagnostic introdus este scopul afecțiunii corespunzătoare pentru care se efectuează serviciul de reabilitare (de exemplu, deficite neurologice, hemipareză etc.) și apoi codul TCC corespunzător cu al șaptelea caracter D pentru întâlnire ulterioară sau S pentru sechelă (S06.2, S06.3 sau S06.9). Codul Cauze externe de morbiditate (V01-Y99) va trebui, de asemenea, să fie adăugat cu al șaptelea caracter S.
Utilizarea codului Z87.820: Z87.820 Istoricul personal de traumatism cranio-cerebral a fost elaborat pentru a indica faptul că a avut loc un TCC anterior și poate avea un impact asupra îngrijirii actuale. Codul Z87.820 nu este utilizat împreună cu codurile de efecte tardive; mai degrabă, codul Z este utilizat atunci când nu este disponibil niciun alt cod care să reflecte un TCC anterior. În mod normal, codul Z87.820 este utilizat pentru a identifica un istoric personal de leziuni cu sau fără un diagnostic confirmat. Un istoric al unei boli, chiar dacă nu mai este prezent, este o informație importantă care poate modifica tipul de tratament comandat.
Dezvăluirea TBI: Codul Z13.850 trebuie utilizat dacă se efectuează o depistare a TBI în cadrul unei vizite, indiferent dacă depistarea este sau nu pozitivă. Nu trebuie introdus un cod de diagnostic TCC pentru un screening pozitiv, deoarece un screening TCC pozitiv nu indică un diagnostic de TCC. Un cod de diagnostic TCC poate fi introdus doar pentru întâlnirea la care se face diagnosticul.
Exemple de coduri ICD-10-CM asociate în mod obișnuit cu TCC
Leziuni acute
| Cod de serie | Descriere |
|---|---|
| S02.0xx | Fracturi ale bolții craniului-necesită un al șaptelea caracter pentru tipul de întâlnire și vindecare |
| S02.1 | Fracturi ale bazei craniului-necesită două cifre și un al șaptelea caracter |
| S06.0 | Contuzii-necesită două cifre și un al șaptelea caracter |
| S06.1 | Edem cerebral traumatic-necesită două cifre și un al șaptelea caracter |
| S06.1 | Edem cerebral traumatic-necesită două cifre și un al șaptelea caracter |
| S06.2 | Leziune cerebrală traumatică difuză-necesită două cifre și un al șaptelea caracter |
| S06.30 | Lovitură cerebrală traumatică focală-necesită o cifră suplimentară și un al șaptelea caracter |
| S06.31 | Contuzie și lacerație a cerebelului drept-necesită o cifră suplimentară și un al șaptelea caracter |
| S06.32 | Contuzie și lacerație a cerebelului stâng-necesită o cifră suplimentară și un al șaptelea caracter |
| S06.33 | Contuzie și lacerație a cerebelului, nespecificat-necesită o cifră suplimentară și un al șaptelea caracter |
| S09.x | Leziune intracraniană nespecificată (TBI NOS)-necesită o cifră suplimentară și un al șaptelea caracter |
Coduri cu efect tardiv sau sechele
| Codul de serie | Descriere |
|---|---|
| S06.2 | Leziune traumatică cerebrală difuză – necesită două cifre și un al șaptelea caracter S |
| S06.30 | Leziune traumatică cerebrală focală – necesită o cifră suplimentară și un al șaptelea caracter S |
| S09.x | Leziune intracraniană nespecificată (TBI NOS)-necesită o cifră suplimentară și un al șaptelea caracter S |
Simptome care implică starea emoțională
| ICD-.10 Cod | Simptom |
|---|---|
| R45.0 | Nervozitate |
| R45.4 | Irritabilitate și furie |
| R45.87 | Impulsivitate |
| R45.86 | Labilitate emoțională |
| R45.3 | Demoralizare și apatie |
| R45.89 | Alte semne și simptome care implică starea emoțională |
Simptome care implică funcția cognitivă și conștiința
| ICD-.10 Cod | Simptom |
|---|---|
| R41.840 | Deficit de atenție și concentrare |
| R41.841 | Deficit de comunicare cognitivă |
| R41.842 | Deficit vizuospațial |
| R41.843 | Deficit psihomotor |
| R41.844 | Deficit al lobului frontal și al funcțiilor executive |
| R41.89 | Alte semne și simptome care implică funcțiile cognitive și conștiința |
Nota: Deficitele de memorie vor fi codificate ca R41.3.
Efectele fizice ale TCC
| Codul ICD-10 | Descriere | |
|---|---|---|
| G44.301 | Cefalee posttraumatică, nespecificată, intratabilă | |
| G44309 | Cefalee posttraumatică, nespecificată, nu intratabilă | |
| G44.321 | Cefalee posttraumatică cronică, nespecificată, intratabilă | |
| G44.329 | Cefalee posttraumatică cronică, nespecificată, nu intratabilă | |
| R42. | Vârtej | |
| R43.0 | Pierderea mirosului (anosmie) | |
| R43.8 | Alte tulburări de miros și gust | |
| R47.82 | Turbare de fluență afecțiuni clasificate în altă parte | |
| R47.81 | Dispoziție neclară | |
| R56.1 | Convulsii posttraumatice |
 |
|
| Revizuiți toată documentația existentă, inclusiv cea din surse externe, pentru a vă asigura că nu a fost atribuit un cod TBI anterior. Clarificați simptomele documentate ale pacientului răspunzând la întrebările de mai jos | Severitatea TCC |
| Durata: Simptomul există de câteva zile, săptămâni sau luni? A apărut simptomul doar cu intermitențe? Există momente ale zilei în care simptomul (simptomele) este (sunt) mai grav(e)? În special în ceea ce privește durerea și oboseala, poate pacientul să definească dacă aceste simptome apar 2 sau 3 zile pe lună sau în mod constant? | Criteriile de diagnostic de mai jos nu prezic rezultatul funcțional sau de reabilitare al pacientului. Nivelul de leziune se bazează pe starea pacientului în momentul leziunii, pe baza semnelor observabile, cum ar fi nivelul de conștiență, amnezia posttraumatică și scalarea în comă. |
| Debut: Pacientul își poate aminti exact cum au început simptomele? Au fost evenimentele declanșatoare, fie ele fizice sau emoționale? Debutul a fost subtil și gradual, sau există modele de schimbare? |
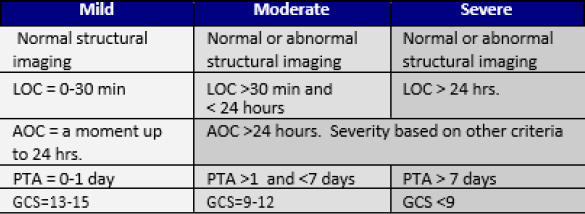 |
| Localizare: Este simptomul localizat sau difuz? Poate pacientul să localizeze simptomul arătând spre el? Dacă durerea este difuză, implică mai multe zone ale corpului sau mai multe cadrane? | AOC – Alterarea stării de conștiență/stare mentală LOC – Pierderea conștienței PTA – Amnezie posttraumatică GCS – Scala Glasgow Coma |
| Comorbiditate: Pacientul are diagnosticate diagnostice coexistente? Care este relația dintre debutul și severitatea bolilor coexistente și simptomele de oboseală și/sau durere? Există diagnostice comorbide? Există modificări noi în ceea ce privește greutatea, starea de spirit sau regimul alimentar al pacientului? | |
| Episoade anterioare: Dacă simptomele sunt episodice, care este tiparul în ceea ce privește momentul, intensitatea, evenimentele declanșatoare și răspunsul la tratament? | Codificarea procedurilor suplimentare pentru îngrijirea TCC |
| Intensitate și impact: Cât de severe sunt simptomele (scala de evaluare 1-10)? Cereți pacientului să descrie orice noi limitări pe care le-a experimentat în comparație cu stilul de viață obișnuit, cum ar fi limitări în ceea ce privește rezistența sau forța fizică (de exemplu, urcarea scărilor, cumpărăturile sau calitatea somnului). | În cazul în care se efectuează examinarea psihomotorie a stării neurocomportamentale, furnizorul trebuie să utilizeze și codul CPT 96116. Acest cod include timpul pentru testare, interpretare și trebuie întocmit un raport scris. Codificarea este completată în unități de o oră, dar tot ceea ce este mai puțin de o oră este declarat ca fiind o unitate. Documentația trebuie să includă părțile indicate clinic ale unei evaluări a gândirii, raționamentului și judecății (de exemplu, atenția, cunoștințele dobândite, limbajul, memoria și rezolvarea problemelor). |
| Tratament și medicamente anterioare: Solicitați ca pacientul să aducă copii ale fișelor medicale anterioare privind tratamentul vătămării sau cereți-i pacientului să autorizeze VA să primească copii și/sau să discute istoricul medical cu medicul anterior. Solicitați ca pacientul să aducă cu el flacoanele de medicamente și să le documenteze în cadrul CPRS. Discutați cu pacientul ce mediații au fost sau nu de ajutor. | Întrebări de documentare preluate din tabelele din VA/DoD Clinical Practice Guidelines for Management of Concussion/mTBI 2.0, Retrieved August 5, 2015, din VA/DoD Clinical Practice Guidelines |
.