Chroniske kokainmisbrugere kan føle, at de sover bedre og bedre i tidlig afholdenhed, men objektive målinger viser, at det modsatte er tilfældet. Et hold af NIDA-finansierede afhængigheds- og søvnforskere ved Yale og Harvard School of Medicine fandt beviser for søvnløshed, med indlærings- og opmærksomhedsunderskud, på dage efter indtagelse af stoffet og efter 2,5 ugers afholdenhed. Forskerne mener, at kokain kan forringe hjernens evne til at vurdere sit eget behov for søvn, og at patienternes evne til at drage fordel af tidlig behandling kan lide under dette.
“Problemer med hukommelse og opmærksomhed er forbundet med øget frafald i behandlingen og påvirker sandsynligvis patienternes evne til at “tage imod” læring fra rådgivning om stofmisbrug,” siger Dr. Robert Malison fra Yale, der er medundersøger på undersøgelsen. Hvis resultaterne bekræftes, vil klinikere og patienter måske overveje at tage fat på søvnforstyrrelser i en tidlig behandling, måske ved hjælp af medicin eller adfærdsbehandlinger.
Forskerne rekrutterede 10 mænd og to kvinder i alderen 24 til 49 år, som i gennemsnit havde misbrugt kokain i 17 år og havde brugt for 500 dollars værd af stoffet om ugen. Alle deltagerne afviste et tilbud om behandling for stofmisbrug. Urinprøver viste, at kokain var det eneste stof, som nogen af dem havde misbrugt i ugen før undersøgelsen.
I begyndelsen af undersøgelsen indgav deltagerne sig selv kokain fra en pumpe under lægens opsyn, idet de opbyggede en dosis på 32 mg/kg kropsvægt over 1,5 time og derefter gentog denne dosis stort set efter behag, men med mindst 5 minutters mellemrum, i yderligere 1,5 time. Derefter indgav de selv den højere dosis med samme minimale begrænsning i 2 timer på hver af tre på hinanden følgende dage, enten på dag 4-6 eller 18-20. Denne tidsplan simulerede kroniske kokainmisbrugeres typiske bingeing-mønster for stofmisbrug og gav forskerne mulighed for at overvåge hver deltagers søvn og kognitive præstation i 17 dage efter en bingeing.
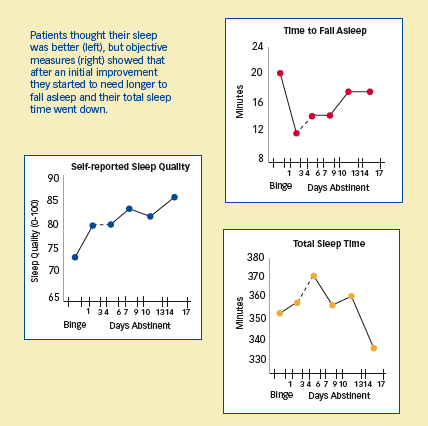 Objektive målinger modsiger patientens indtryk af søvnforbedring: Patienterne troede, at deres søvn var bedre (til venstre), men objektive målinger (til højre) viste, at de efter en indledende forbedring begyndte at have brug for længere tid til at falde i søvn, og deres samlede søvntid faldt.
Objektive målinger modsiger patientens indtryk af søvnforbedring: Patienterne troede, at deres søvn var bedre (til venstre), men objektive målinger (til højre) viste, at de efter en indledende forbedring begyndte at have brug for længere tid til at falde i søvn, og deres samlede søvntid faldt.Forskningspersonalet sørgede for, at deltagerne holdt sig vågne fra 7:45 til 9:30 om morgenen og lod dem sove hele natten. Om natten bar deltagerne Nightcap-søvnmonitorer, et bandana-lignende apparat, der registrerer øjen- og kropsbevægelser, som viser, om en person er vågen, sover og drømmer eller sover drømmeløst. De fleste nætter bar deltagerne også polysomnografiske (PSG) apparater, der løbende vurderede hjerneaktiviteten med elektroencefalografi (EEG) og målte øjen- og muskelbevægelser, der var forbundet med forskellige søvnstadier. Ved at kombinere de oplysninger, der blev indsamlet ved hjælp af disse foranstaltninger, med deltagernes svar på daglige spørgeskemaer om deres søvnoplevelse og med kognitive test viste forskerne, at deltagerne havde:
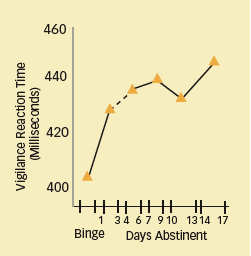 Alertness Impairments Parallel Sleep Deficits: I den digitale årvågenhedstest skulle deltagerne trykke på en knap, når de så et måltal i højre side af skærmen, mens de så en hurtigt skiftende talsekvens i midten af skærmen. Dårlig præstation på opgaven svarede til søvnunderskud ved 14-17 dages afholdenhed.
Alertness Impairments Parallel Sleep Deficits: I den digitale årvågenhedstest skulle deltagerne trykke på en knap, når de så et måltal i højre side af skærmen, mens de så en hurtigt skiftende talsekvens i midten af skærmen. Dårlig præstation på opgaven svarede til søvnunderskud ved 14-17 dages afholdenhed.- Søvnunderskud: Efter 14 til 17 dages afholdenhed udviste undersøgelsesgruppen søvnunderskud på flere målinger i forhold til sunde, aldersmatchede jævnaldrende, der deltog i tidligere undersøgelser. For eksempel havde de mindre samlet søvntid (336 mod 421-464 minutter) og tog længere tid om at falde i søvn (19 mod 6-16 minutter).
- Nedgang i søvnmængde og -kvalitet-Den tid deltagerne tog om at falde i søvn og deres samlede søvntid forbedredes forbigående i løbet af den første uge af afholdenhed, men vendte derefter tilbage til de mønstre, der blev registreret på dage med kokainindtagelse. På abstinensdagene 14-17 tog deltagerne i gennemsnit 20 minutter om at falde i søvn (fra et lavt niveau på 11) og sov 40 minutter mindre end deres minimum. Langsombølgesøvn – en dyb søvn, der ofte øges efter søvnmangel – steg under binge og på abstinensdagene 10-17.
- Manglende bevidsthed om deres søvnproblemer – I modsætning til beviserne for objektive målinger rapporterede deltagerne i undersøgelsen om støt forbedret søvn fra begyndelsen til slutningen af deres abstinensdage.
- Forringelser i indlæring og opmærksomhed – Ligesom med søvnkvaliteten blev deltagernes præstationer på tests af årvågenhed og indlæring af motoriske færdigheder først forbedret og derefter forringet. På afholdelsesdag 17 registrerede de deres laveste score på årvågenhed og evne til at lære en ny motorisk færdighed.
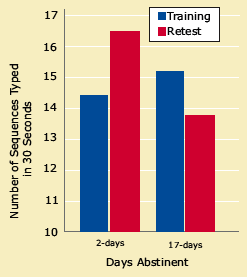 Præstationerne falder med søvnkvaliteten: I den motoriske sekvensopgave skrev deltagerne en femcifret sekvens af fire taster med deres ikke-dominante hånd, en færdighed, der forbedres efter en nats søvn. Kokainmisbrugere viste en forbedring efter to, men ikke 17 dages afholdenhed.
Præstationerne falder med søvnkvaliteten: I den motoriske sekvensopgave skrev deltagerne en femcifret sekvens af fire taster med deres ikke-dominante hånd, en færdighed, der forbedres efter en nats søvn. Kokainmisbrugere viste en forbedring efter to, men ikke 17 dages afholdenhed.Øget risiko for tilbagefald
“I modsætning til de fleste mennesker med kronisk søvnløshed, herunder alkoholikere, opfatter kokainmisbrugere ikke søvnproblemer og beder måske ikke klinikere om behandling for at forbedre søvnen,” siger Dr. Malison. Problemet bliver ofte ikke behandlet og fortsætter som følge heraf, og de ledsagende forringelser i opmærksomhed og indlæring kan påvirke, hvor godt de reagerer på stofmisbrugsbehandling (se “Cocaine Abusers’ Cognitive Deficits Compromise Treatment Outcomes”). Kliniske undersøgelser har vist, at dårlig objektiv søvn i de første 2 uger af afholdenhed forudsiger tilbagefald til alkohol 5 måneder efter behandlingen.
Den snigende karakter af kokainrelateret søvnløshed kan faktisk direkte udløse tilbagefald, foreslår Dr. Peter Morgan, ledende forsker i undersøgelsen. “Misbrugere kan tage kokain for at forbedre søvnrelaterede kognitive funktionsunderskud – uden at være klar over, at de misbruger til dels for at ‘løse’ disse problemer.”
Dr. Morgan tilføjer: “Kokainmisbrugere, der erkender deres kognitive problemer, rapporterer ofte, at det tager dem 6 måneder til et år at vende om – en klinisk observation, der peger på behovet for længerevarende undersøgelser af søvn og behandlingsresultater blandt denne population.” Ud over undersøgelser med et større antal deltagere siger forskerne, at der er behov for at undersøge eventuelle kønsforskelle i kokainrelaterede søvnproblemer. Dr. Morgan og hans team tester i øjeblikket to lægemidler, tiagabin og modafinil, for at se, om de kan forbedre kokainmisbrugeres søvn og genoprette deres kognitive præstationer.
“Eksperter mener, at manglende søvn er et uopfyldt folkesundhedsproblem i den generelle befolkning. Disse resultater fremhæver dette vigtige problem hos kokainmisbrugere,” siger Dr. Harold Gordon fra NIDA’s Division of Clinical Neuroscience and Behavioral Research.