Introduction
Acanthamoeba-lajit ovat aiheuttaja näköä uhkaavalle sarveiskalvoinfektiolle, joka tunnetaan nimellä Acanthamoeba-keratiitti, jonka aiheuttajana on vapaana elävä ameeba Acanthamoeba spp. ja se on näköä uhkaava sarveiskalvoinfektio, joka ilmenee sarveiskalvon haavaumina. Siitä raportoitiin ensimmäisen kerran vuonna 1973. Acanthamoeba on kaikkialle levinnyt alkueläin, jota esiintyy kahdessa muodossa: Trofotsoiitit (aktiivinen muoto) ja kystat (inaktiivinen muoto). Kystia on tunnetusti vaikea tappaa, ja tämä on yksi syy siihen, miksi tätä infektiota on niin vaikea hävittää. Vain yhdellä lääkeryhmällä, biguanideilla, tiedetään olevan kystosidista vaikutusta. Acanthamoeba-keratiitin ilmaantuvuus tässä tutkimuksessa oli 1,04 %, ja ilmaantuvuus muissa raportoiduissa intialaisissa sarjoissa vaihtelee 0,34-1,4 %:n välillä .
Acanthamoeba-keratiitin ilmaantuvuus näyttää lisääntyvän, koska se liittyy usein piilolinssien käyttöön, joka on syynä >85 %:iin acanthamoeba-keratiitti-tapauksista, erityisesti kehittyneissä maissa . Acanthamoeba-suvun jäsenet ovat kaikkialla läsnä, ja niitä voidaan eristää kaivo-, vesijohto-, pullotetusta ja uima-allasvedestä sekä hiekasta, pölystä, ihmisten nenän ja kurkun eritteistä ja eläinten ulosteista. Acanthamoeban elinkierto koostuu trofotsoiitti- ja kystavaiheesta .
Diagnostiikka ja toteaminen
Toteaminen voidaan tehdä laboratoriossa käyttämällä ei-ravintoagar-suolaliuoslevyä, johon on kylvetty gramnegatiivisia bakteereja, kuten Escherichia coli. PCR:ää käytetään diagnoosin varmistamiseen erityisesti silloin, kun kyseessä ovat piilolinssit. Acanthamoeban havaitsemiseen ja tunnistamiseen on käytettävissä myös molekyylimenetelmiä, jotka soveltuvat sekä kliinisiin että epidemiologisiin tarkoituksiin. Fluoresoivaa in situ -hybridisaatiotekniikkaa on myös käytetty menestyksekkäästi havaitsemiseen . Kuvassa 1 näkyy infektoitunut silmä.
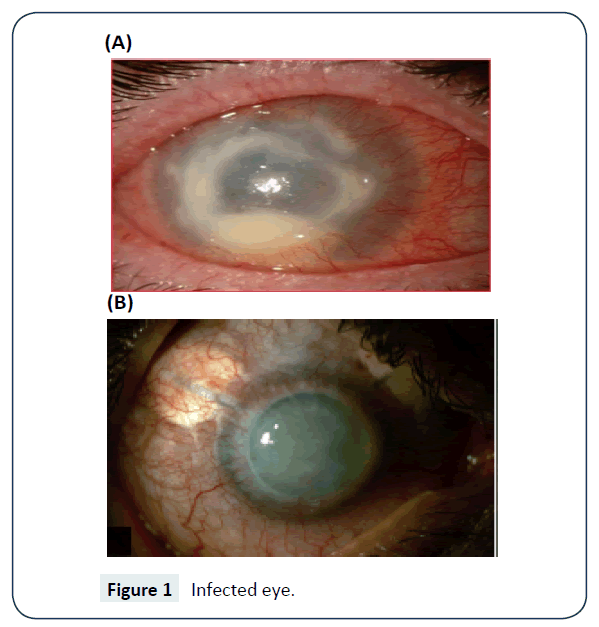
Kuva 1: Infektoitunut silmä.
Hoito ja tapausesimerkit
Acanthamoeba on vaikeasti hoidettava, mutta tehokkaalla hoidolla voi pelastaa silmänsä. Varhaisvaiheessa käytetään paikallisia infektiolääkkeitä, myöhemmissä vaiheissa tarvitaan kirurgisia toimenpiteitä. Propamidiini 0,1 % ja neomysiini 1 % osoittaa hyvää tehoa AK:ta vastaan Sittemmin käytetään kahta tai useampaa paikallista ameebavastetta koko päivän ajan. Polyheksametyleenibiguanidi (PHMB, 0,02 %) ja klooriheksidiini (0,02 %), ovat tehokkaita sekä monoterapiana että yhdistelmähoitona diamidiinin kanssa .
Tapaustutkimukset osoittavat, että Acanthamoeba-keratiitti hoidetaan menestyksekkäästi henkilöllä, jolla on piilolinssi, käyttämällä kuuden kuukauden hoitoa paikallisesti annosteltavilla mikonatsolilla, metronidatsolilla, prednisolonilla ja neomysiinillä sekä suun kautta annosteltavalla ketokonatsolilla. Toisessa tapauksessa, jossa henkilöllä, jolla ei ollut piilolinssejä ja jolla oli polttava tunne, sarveiskalvon haavauma parani, kun edellä mainittuun hoitoon lisättiin propamidiinia. Toisessa tapauksessa hoitoon lisättiin paikallisesti Tobramysiiniä ja kefatsoliinia. Dibromipropamidiini- ja propamidiini-isetylaattivoiteen ja -tippojen sekä neomysiinitippojen yhdistelmää käytettiin menestyksekkäästi 44-vuotiaalla potilaalla, jolla oli sarveiskalvotulehdus Acanthamoeba-lajeista .
Bilateraalinen Acanthamoeba-sarveiskalvotulehdus hoidettiin menestyksekkäästi klooriheksidiinillä, polyheksametyleenibiguanidilla, propamidiini-isätionaatilla yhdistettynä atropiiniin ja dibromipropamidiiniin. Paraneminen havaittiin, minkä jälkeen atropiini ja dibromipropamidiini lopetettiin, kun taas fluorometoloniasetaatti, asikloviiri ja siprofloksasiini määrättiin, ja potilas kotiutettiin . Muutamissa tutkimuksissa todetaan, että neomysiini-polymysiini B:n lisääminen antaa myös hyvän tuloksen.
Preventio
Kontaktilinssien käyttäjien on noudatettava varovaisuutta puhdistaessaan linssejä, eikä koskaan saa käyttää vesijohtovettä tai keittosuolaliuosta puhdistukseen. Koska hoito on myrkyllistä ja pitkäkestoista, heidän tulisi käydä, jos he huomaavat tulehduksen merkkejä. Ja ne, joilla ei ole linssejä, eivät saisi pestä silmiään järvi- tai merivedellä.
- Illingworth CD, Cook SD (1998) Acanthamoeba keratitis. Surv Ophthalmol 42: 493-508.
- Manikandan P, Bhaskar M, Revathy R, John RK, Narendran V, et al. (2004) Acanthamoeba keratitis: A six year epidemiological review from a tertiary care eye hospital in South India. Indian J Med Microbiol 22: 226-230.
- Srinivasan M, Gonzales CA, George C, Cevallos V, Mascarenhans JM, et al . (1997) Sarveiskalvon haavaumien epidemiologia ja etiologinen diagnoosi Maduraissa, Etelä-Intiassa. Br J Ophthalmol 81: 965-971.
- Leck AK, Thomas PA, Hagan M, Kalimurthy J, Ackuaku E, et al . Sarveiskalvon märkivien sarveiskalvohaavojen etiologia Ghanassa ja Etelä-Intiassa ja sieniperäisen keratiitin epidemiologia. Br J Ophthalmol86: 1211-1215.
- Basak SK, Basak S, Mohanta A, Bhowmick A (2005) Epidemiological and microbiological diagnosis of suppurative keratitis in Gangetic West Bengal, Eastern India. Indian J Ophthalmol 53: 17-22.
- Patel A, Hammersmith K (2008) Contact lens-related microbial keratitis: recent outbreaks. Curr Opin Ophthalmol 19: 302-306.
- Thebpatiphat N, Hammersmith KM, Rocha FN (2007) Acanthamoeba keratiitti: loinen nousussa. Cornea 26: 701-706.
- Verani JR, Lorick SA, Yoder JS (2009) Kansallinen Acanthamoeba-keratiitin taudinpurkaus, joka liittyy piilolinssiliuoksen käyttöön, Yhdysvallat. Emerg Infect Dis 15: 1236-1242.
- DE Jonckheere (1991) JF: Ecology of Acanthamoeba. Rev Infect Dis 13: S385-S387.
- Pasricha G, Sharma S, Garg P, Aggarwal R (2003) Use of 18S rRNA Gene-Based PCR Assay for Diagnosis of Acanthamoeba Keratitis in Non-Contact Lens Wearers in India journal of Clinical Microbiology 41: 3206-3211.
- Schroeder JM, Booton GC, Hay J, Niszl IA, Seal DV, et al. (2001) Use of subgenic 18S ribosomal DNA PCR and sequencing for genus and genotype identification of acanthamoebae from humans with keratitis and from sewage sludge. J Clin Microbiol 39: 1903-1911.
- Stothard DR, Hay J, Schroeder-Diedrich JM, Seal DV, Byers TJ (1999) Fluoresoivia oligonukleotidikoettimia Acanthamoeban kliiniseen ja ympäristöön kohdistuvaan havaitsemiseen ja T4 18S rRNA -geenin sekvenssityyppiin. J Clin Microbiol 37: 2687-2693.
- Wright P, Warhurst D, Jones BR (1985) Lääkkeellisesti onnistuneesti hoidettu Acanthamoeba-keratiitti. Br J Ophthalmol 69: 778-782.
- Duff D, Horne MD, Mary EF (1994) Acanthamoeba keratiitti: uusi kliininen ongelma. Can Med Assoc J 150: 1.
- Wright P, Warhurst D, Barrie R (1985) Acanthamoeba keratiitti onnistuneesti hoidettu lääketieteellisesti. Br J Ophthalmol 69: 778-782.
- Hassanlou M, Bhargava A, Hodge WG (2006) Acanthamoeba keratiitti ja hoitostrategia leesion syvyyden perusteella. Can J Ophthalmol 41: 71-73.
- Wang IJ, Hong JP, Hu FR (1997) Acanthamoeba-keratiitin kliiniset piirteet ja tulos. J Formosan Med Assn 96: 895-900.