Introduzione
Le specie di Acanthamoeba sono l’agente causale di un’infezione minacciosa per la vista della cornea conosciuta come cheratite da Acanthamoeba, causata dall’ameba Acanthamoeba spp. a vita libera, ed è un’infezione corneale pericolosa per la vista che si presenta con ulcerazioni corneali. È stata segnalata per la prima volta nel 1973. Le Acanthamoeba sono protozoi ubiqui che esistono in 2 forme: Trofozoiti (la forma attiva) e cisti (la forma inattiva). Le cisti sono notoriamente difficili da uccidere e questo è uno dei motivi per cui questa infezione è così difficile da sradicare. Solo una classe di farmaci è nota per avere attività cistocida, i biguanidi. L’incidenza della cheratite di Acanthamoeba in questo studio è stata trovata per essere 1.04% e l’incidenza in altre serie indiane segnalate varia da 0.34 a 1.4%.
L’incidenza della cheratite di Acanthamoeba sembra aumentare a causa della sua associazione frequente con l’uso delle lenti a contatto, che rappresenta la causa di >85% dei casi di cheratite di Acanthamoeba, particolarmente nei paesi sviluppati. I membri del genere Acanthamoeba sono onnipresenti e possono essere isolati dall’acqua di pozzo, di rubinetto, imbottigliata e di piscina, così come dalla sabbia, dalla polvere, dalle secrezioni nasali e di gola umane e dalle feci animali. Il ciclo di vita dell’Acanthamoeba consiste in un trofozoite e uno stadio cistico.
Diagnosi e individuazione
L’individuazione può essere fatta in laboratorio usando una piastra salina di agar non nutriente seminata con batteri gram negativi come Escherichia coli. La PCR è usata per confermare la diagnosi soprattutto quando sono coinvolte le lenti a contatto. Metodi molecolari disponibili anche per la rilevazione e l’identificazione di Acanthamoeba, questi metodi sono anche adatti sia per scopi clinici che epidemiologici. La tecnica di ibridazione in situ fluorescente è stata anche impiegata con successo per il rilevamento dello scopo. La figura 1 mostra l’occhio infetto.
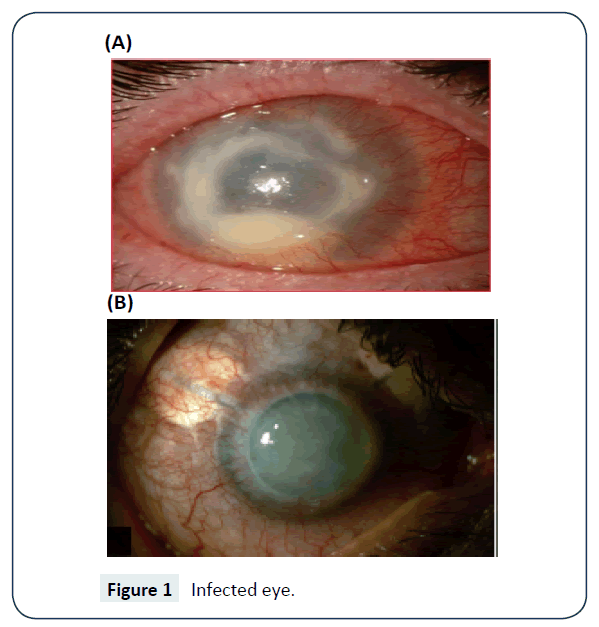
Figura 1: Occhio infetto.
Trattamento e casistica
Acanthamoeba è difficile da trattare, ma una gestione efficace può salvare un occhio. Gli agenti anti-infettivi topici sono usati nella fase iniziale, l’intervento chirurgico è necessario nelle fasi successive. La propamidina 0,1% e la neomicina 1% mostrano una buona attività contro l’AK Da allora, due o più agenti topici anti-amoebici sono usati durante il giorno. Polyhexamethylene Biguanide (PHMB, 0,02%) e clorexidina (0,02%), sono efficaci sia in monoterapia che in terapia combinata con una diamidina.
Studi di casi mostrano che la cheratite da Acanthamoeba è trattata con successo nella persona che ha le lenti a contatto utilizzando una terapia di sei mesi con Miconazolo topico, Metronidazolo, Prednisolone e neomicina, nonché ketokonazolo orale. In un altro caso di persona senza lenti a contatto con sensazione di bruciore, l’uso aggiuntivo di Propamidine nella terapia di cui sopra mostra il miglioramento dell’ulcera corneale. In un altro caso in cui la Tobramicina e la Cefazolina topica sono state aggiunte alla terapia. La combinazione di unguento e gocce di Dibromopropamidina e Propamidina isetionate e gocce di neomicina sono usate con successo in un paziente di 44 anni che ha un’infezione corneale da Acanthamoeba species.
La cheratite bilaterale da Acanthamoeba è stata trattata con successo con Chlorhexidine, Polyhexamethylene biguanide, Propamidine ise-thionate in combinazione con Atropina e Dibromopropamidine è stato notato un miglioramento a quel punto Atropine e Dibromopropamidine sono stati fermati mentre Fluorometholone acetato, Acyclovir e Ciprofloxacin sono stati prescritti e il paziente è stato dimesso. Pochi studi affermano che l’aggiunta della neomicina-polimixina B dà anche il buon risultato.
Prevenzione
Per lo più i portatori di lenti a contatto devono prendere precauzioni mentre puliscono le lenti non dovrebbero mai usare l’acqua del rubinetto e la soluzione salina per pulire. Dato che il trattamento è tossico e lungo, dovrebbero visitare se trovano qualche segno di infiammazione. E quelli senza lenti non dovrebbero lavarsi gli occhi con acqua di lago o di mare.
- Illingworth CD, Cook SD (1998) Acanthamoeba keratitis. Surv Ophthalmol 42: 493-508.
- Manikandan P, Bhaskar M, Revathy R, John RK, Narendran V, et al. (2004) Cheratite da Acanthamoeba: Una revisione epidemiologica di sei anni da un ospedale oculistico di cura terziaria nel sud dell’India. Indian J Med Microbiol 22: 226-230.
- Srinivasan M, Gonzales CA, George C, Cevallos V, Mascarenhans JM, et al. (1997) Epidemiologia e diagnosi eziologica dell’ulcerazione corneale a Madurai, India meridionale. Br J Ophthalmol 81: 965-971.
- Leck AK, Thomas PA, Hagan M, Kalimurthy J, Ackuaku E, et al . Eziologia delle ulcere corneali suppurative in Ghana e India meridionale ed epidemiologia della cheratite fungina. Br J Ophthalmol86: 1211-1215.
- Basak SK, Basak S, Mohanta A, Bhowmick A (2005) diagnosi epidemiologica e microbiologica di cheratite suppurativa in Gangetic West Bengal, India orientale. Indian J Ophthalmol 53: 17-22.
- Patel A, Hammersmith K (2008) cheratite microbica legata alle lenti a contatto: focolai recenti. Curr Opin Ophthalmol 19: 302-306.
- Thebpatiphat N, Hammersmith KM, Rocha FN (2007) Cheratite da Acanthamoeba: un parassita in aumento. Cornea 26: 701-706.
- Verani JR, Lorick SA, Yoder JS (2009) focolaio nazionale di cheratite da Acanthamoeba associato all’uso di una soluzione di lenti a contatto, Stati Uniti. Emerg Infect Dis 15: 1236-1242.
- DE Jonckheere (1991) JF: Ecologia di Acanthamoeba. Rev Infect Dis 13: S385-S387.
- Pasricha G, Sharma S, Garg P, Aggarwal R (2003) Uso di 18S rRNA Gene-Based PCR Assay per la diagnosi di cheratite Acanthamoeba in non-Contact Lens Wearers in India journal of Clinical Microbiology 41: 3206-3211.
- Schroeder JM, Booton GC, Hay J, Niszl IA, Seal DV, et al. (2001) Uso di PCR e sequenziamento del DNA ribosomiale 18S subgenico per l’identificazione del genere e del genotipo di acanthamoebae da esseri umani con cheratite e da fanghi di depurazione. J Clin Microbiol 39: 1903-1911.
- Stothard DR, Hay J, Schroeder-Diedrich JM, Seal DV, Byers TJ (1999) Sonde oligonucleotidiche fluorescenti per la rilevazione clinica e ambientale di Acanthamoeba e il tipo di sequenza del gene T4 18S rRNA. J Clin Microbiol 37: 2687-2693.
- Wright P, Warhurst D, Jones BR (1985) cheratite da Acanthamoeba trattata con successo a livello medico. Br J Ophthalmol 69: 778-782.
- Duff D, Horne MD, Mary EF (1994) Cheratite da Acanthamoeba: un problema clinico emergente. Can Med Assoc J 150: 1.
- Wright P, Warhurst D, Barrie R (1985) cheratite da Acanthamoeba trattata con successo a livello medico. Br J Ophthalmol 69: 778-782.
- Hassanlou M, Bhargava A, Hodge WG (2006) cheratite da Acanthamoeba e strategia di trattamento basata sulla profondità della lesione. Can J Ophthalmol 41: 71-73.
- Wang IJ, Hong JP, Hu FR (1997) Caratteristiche cliniche ed esito della cheratite da Acanthamoeba. J Formosan Med Assn 96: 895-900.