 Health Information Management Office of Informatics and Analytics
Health Information Management Office of Informatics and Analytics
IMPORTANTE NOTA: Esta Ficha Informativa denota o uso dos códigos da Classificação Internacional de Doenças, Décima Revisão (CID-10) em vigor a partir de 1 de outubro de 2015. TODAS AS VERSÕES ANTERIORES DESTE FATO SÃO RESCINDIDAS.
ANTECEDENTES: A Administração de Saúde dos Veteranos (VHA) tem a necessidade, na medida de sua capacidade, de identificar e relatar de forma única o Traumatismo Cerebral (TCE), suas condições, síndrome e sintomas resultantes de tais lesões. A VHA em conjunto com o Departamento de Defesa (DOD) tem defendido o desenvolvimento de códigos de TCE para capturar e refletir com mais precisão o TCE e seus efeitos.
CODENDO O ENCONTRO INICIAL: Os códigos CID-10-CM agora fornecerão a especificidade do inicial, subseqüente e/ou seqüela para descrever a lesão; entretanto o sétimo caracter de A será usado para identificar a primeira vez que o paciente é visto para a lesão, independentemente de quando a lesão ocorreu. Se uma lesão ocorreu nos últimos meses ou mesmo anos antes, mas o paciente nunca procurou tratamento para a lesão anteriormente, a primeira vez que o paciente é visto para a lesão é considerada o tratamento inicial.
Um encontro inicial não se refere à primeira vez que o paciente é visto por cada clínico para aquele TCE em particular. Ao contrário, um encontro inicial é definido como a primeira vez que o paciente é visto por qualquer profissional médico para o TCE, independentemente de quando a lesão ocorreu, mesmo que tenha ocorrido várias semanas, meses ou anos antes do encontro, e para encontros adicionais onde o paciente está recebendo “tratamento ativo”, como definido nas Diretrizes Oficiais de Codificação e Relato do CID-10-CM. A documentação clínica deve indicar claramente que o encontro codificado é o encontro inicial para aquela lesão em particular.
Para o CDI-10-CM o 7º caractere apropriado será adicionado ao código para indicar o tipo de encontro:
-
Um encontro inicial será usado enquanto o paciente está recebendo tratamento ativo para a condição
-
Um encontro subsequente será usado para encontros após o paciente ter recebido tratamento ativo de a condição e os cuidados de rotina para a condição durante a fase de cura ou recuperação
-
S sequela será usada para complicações que surjam como resultado direto da condição
Initial Encounter: Veterano é visto pela primeira vez em uma instalação de VA para problemas de memória, bem como qualquer encontro adicional onde o paciente está recebendo “tratamento ativo”. Durante a história, o médico determina, com base no auto-relatório do Veteran, que houve uma breve perda de consciência inferior a 30 minutos devido a uma explosão de um Dispositivo Explosivo Improvisado (IED). Não há evidências no registro de fratura do crânio. O Veterano relata que nunca procurou tratamento para a condição que agora está causando problemas significativos no trabalho. O médico seleciona os códigos TBI Not Otherwise Specified (NOS) com perda de consciência de 30 minutos ou menos, encontro inicial (S06.9X1A) e os códigos de perda de memória NOS (R41.3), e operações de guerra envolvendo explosão de dispositivo explosivo improvisado (IED), pessoal militar (Y36.230A).
ICD-10 agora códigos baseados no tempo de perda de consciência (LOC) após a lesão. A fim de garantir o nível de codificação mais preciso e apropriado, a documentação deve indicar claramente se houve um LOC devido à lesão e a duração do LOC. Se a documentação não definir claramente o LOC, então o estado de consciência não especificado deve ser codificado. Consulte o seu Departamento de Codificação de Gestão de Informação de Saúde para mais orientações.
FOLLOW UP CARE (Subsequent/Sequela Encounter): A designação de encontro subseqüente será usada para encontros após o paciente ter recebido tratamento ativo da condição e estar recebendo cuidados de rotina para a condição durante a fase de cura ou recuperação, e a designação sequela (efeito tardio) será usada para complicações que surjam como resultado direto da condição. Para visitas de acompanhamento de efeitos tardios diretamente relacionados a um TCE anterior, o(s) código(s) de sintomas que melhor representa(m) a queixa principal ou sintoma(s) do paciente (por exemplo, dor de cabeça, insônia, vertigem) são codificados, seguidos pelo código de efeitos tardios ou código de seqüela apropriado. Este será o código inicial de lesão por TCE com o sétimo caracter de S para seqüela. Os efeitos tardios incluem qualquer sintoma ou sequela da lesão especificada como tal, que pode ocorrer a qualquer momento após o início da lesão. O código Causas Externas de Morbidade (V01-Y99) também precisará ser adicionado com um sétimo caractere de S.
O emparelhamento do código dos sintomas com o código dos efeitos tardios é o ÚNICO CAMINHO que os sintomas podem ser associados de forma causal e única ao TCE e é essencial para a classificação precisa do TCE.
REHABILITAÇÃO: Para pacientes com TCE que recebem reabilitação hospitalar ou ambulatorial, o diagnóstico inicial é o propósito da condição apropriada para a qual o serviço de reabilitação está sendo realizado (por exemplo, déficits neurológicos, hemiparesia, etc.) e então o código de TCE apropriado com o sétimo caractere de D para o encontro subsequente ou S para a sequela (S06.2, S06.3, ou S06.9). O código Causas Externas de Morbidade (V01-Y99) também precisará ser adicionado com um sétimo caractere de S.
USE de CÓDIGO Z87.820: Z87.820 O histórico pessoal de traumatismo cranioencefálico foi desenvolvido para indicar que ocorreu um TCE anterior e pode ter impacto nos cuidados atuais. O código Z87.820 não é usado em conjunto com os códigos de efeito tardio; o código Z é usado quando nenhum outro código está disponível para refletir um TCE anterior. Normalmente, o código Z87.820 é usado para identificar um histórico pessoal de lesão com ou sem um diagnóstico confirmado. O histórico de uma doença, mesmo que não mais presente, é uma informação importante que pode alterar o tipo de tratamento solicitado.
TBI SCREENING: O código Z13.850 deve ser usado se a triagem do TCE ocorrer em uma visita, quer a triagem seja positiva ou não. Um código de diagnóstico de TCE não deve ser inserido para uma triagem positiva, pois uma triagem positiva de TCE não indica um diagnóstico de TCE. Um código de diagnóstico TCE só pode ser inserido para o encontro em que o diagnóstico é feito.
Exemplos de códigos CID-10-CM Tipicamente associados ao TCE
Lesões agudas
| Código da série | Descrição |
|---|---|
| S02.0xx | Fracturas da base do crânio-exige um sétimo caractere para tipo de encontro e cura |
| S02.1 | Fracturas da base do crânio-exige dois dígitos e um sétimo caractere |
| S06.0 | Concussão – requer dois dígitos e um sétimo caractere |
| S06.1 | Édema-cerebral traumática – requer dois dígitos e um sétimo caractere |
| S06.2 | Diffuse traumatic brain injury-requer dois dígitos e um sétimo caractere |
| S06.30 | Lesão cerebral traumática focal – requer um dígito adicional e um sétimo caractere |
| S06.31 | Contusão e laceração do cérebro direito – requer um dígito adicional e um sétimo caractere |
| S06.32 | Contusão e laceração de cérebro esquerdo – requer um dígito adicional e um sétimo caractere |
| S06.33 | Contusão e laceração de cérebro esquerdo – requer um dígito adicional e um sétimo caractere |
| S09.x | Lesão intracraniana não especificada (TBI NOS)-exige um dígito adicional e um sétimo caractere |
Códigos de efeito tardio ou Sequela
| Código Série | Descrição |
|---|---|
| S06.2 | Diffuse traumatic brain injury- requer dois dígitos e um sétimo caractere de S |
| S06.30 | Focal traumatic nrain injury- requer um dígito adicional e um sétimo caractere de S |
| S09.x | Lesão intracraniana não especificada (TBI NOS) – requer um dígito adicional e um sétimo caractere de S |
Symptoms Involving Emotional State
| ICD-10 Código | Sintoma |
|---|---|
| R45.0 | Nervosidade |
| R45.4 | Irritabilidade e raiva |
| R45.87 | Impulsividade |
| R45.86 | Impulsividade emocional |
| R45.3 | Demoralização e apatia |
| R45.89 | Outros sinais e sintomas envolvendo estado emocional |
Sintomas envolvendo função cognitiva e consciência
| ICD-10 Código | Sintoma |
|---|---|
| R41.840 | Déficit de atenção e concentração |
| R41.841 | Déficit de comunicação cognitiva |
| R41.842 | Défice psicossemotora |
| R41.843 | Défice psicossicomotor |
| R41.844 | Lóbulo frontal e déficit da função executiva |
| R41.89 | Outros sinais e sintomas envolvendo funções cognitivas e consciência |
Nota: Os déficits de memória serão codificados como R41.3.
Efeitos físicos do TBI
| ICD-10 Código | Descrição |
|---|---|
| G44.301 | Cefaléia pós-traumática, não especificada, intratável |
| G44309 | Cefaléia pós-traumática, não especificada, não intratável |
| G44.321 | Cefaléia pós-traumática crônica, não especificada, não intratável |
| G44.329 | Cefaléia pós-traumática crônica, não especificada, não intratável |
| R42. | Tonturas |
| R43.0 | Perda de olfacto (anosmia) |
| R43.8 | Outra perturbação do olfacto e do gosto |
| R47.82 | Dificuldades de fluência classificadas em outros lugares |
| R47,81 | Fala enfurecida |
| R56.1 | Postroumatismos pós-traumáticos |
 |
|
| Revisar toda a documentação existente, incluindo a de fontes externas, para garantir que um código TBI anterior não foi atribuído. Esclareça os sintomas documentados do paciente respondendo às perguntas abaixo | Severidade do TBI |
| Duração: O sintoma existe há dias, semanas, ou meses? O sintoma ocorreu apenas de forma intermitente? Existem momentos do dia em que o(s) sintoma(s) é(são) pior? Particularmente com relação à dor e fadiga, o paciente pode definir se esses sintomas ocorrem 2 ou 3 dias por mês ou constantemente? | Os critérios diagnósticos abaixo não prevêem o resultado funcional ou reabilitativo do paciente. O nível de lesão é baseado no estado do paciente no momento da lesão, baseado em sinais observáveis como nível de consciência, amnésia pós-traumática e escala de coma. |
| Onset: O paciente pode se lembrar exatamente como os sintomas começaram? Os eventos desencadeantes foram físicos ou emocionais? O início foi sutil e gradual, ou há mudança de padrões? |
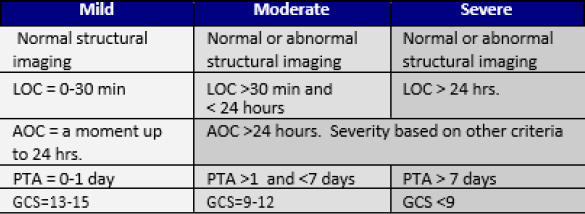 |
| Localização: O sintoma é localizado ou difuso? O paciente pode localizar o sintoma ao apontar para ele? Se a dor é difusa, envolve mais de uma área do corpo ou quadrante? | AOC – Alteração da consciência/estado mental LOC – Perda da consciência PTA – Amnésia pós-traumática GCS – Escala de Coma de Glasgow |
| Comorbidade: O paciente tem algum diagnóstico de coexistência? Qual a relação entre o aparecimento e a gravidade das doenças coexistentes e os sintomas de fadiga e/ou dor? Existem diagnósticos de co-morbidade? Existem novas alterações no peso, humor ou dieta do paciente? | |
| Episódios Anteriores: Se os sintomas são episódicos, qual é o padrão em relação ao tempo, intensidade, eventos desencadeantes e resposta ao tratamento? | Codificação de Procedimentos Adicionais para Cuidados TCE |
| Intensidade e Impacto: Quão graves são os sintomas (escala de classificação 1-10)? Peça ao paciente para descrever quaisquer novas limitações que ele tenha em relação ao seu estilo de vida habitual, tais como limitações na resistência física ou força (por exemplo, subir escadas, fazer compras ou qualidade do sono). | Se o Exame de Estado Psicomotor Neurocomportamental for concluído, o prestador deve também utilizar o código CPT 96116. Este código inclui o tempo para testes, interpretação, e um relatório escrito deve ser preparado. A codificação é completada em unidades de 1 hora, mas qualquer coisa inferior a uma hora é reclamada como 1 unidade. A documentação deve incluir partes clinicamente indicadas de uma avaliação de pensamento, raciocínio e julgamento (por exemplo, atenção, conhecimento adquirido, linguagem, memória e resolução de problemas). |
| Tratamento Prévio e Medicamentos: Solicitar que o paciente traga cópias de prontuários médicos anteriores referentes ao tratamento de lesões, ou que o paciente autorize a VA a receber cópias e/ou discutir o histórico médico com o clínico anterior. Peça que o paciente traga seus frascos de medicamentos e os documente dentro da CPRS. | |