Bien que les lentilles intraoculaires toriques soient considérées comme une option » premium » – une option qui peut avoir un impact profond sur la vision d’un patient – elles impliquent beaucoup moins de compromis visuels potentiels que les options premium telles que les LIO multifocales. Néanmoins, elles nécessitent un effort supplémentaire et la gestion d’un piège occasionnel. Dans cette optique, plusieurs chirurgiens ayant une grande expérience de l’implantation d’IOLs toriques répondent à 11 questions clés pour vous aider à vous assurer que vous vous retrouvez avec des patients IOLs toriques heureux.
1. Que dois-je utiliser pour déterminer la puissance et l’orientation torique ?
Y. Ralph Chu, MD, fondateur et directeur médical du Chu Vision Institute à Bloomington, Minnesota, et professeur associé adjoint d’ophtalmologie à l’Université du Minnesota, affirme que la mesure la plus critique lors de l’implantation d’une lentille torique est la topographie. « Cela définit non seulement l’ampleur de l’astigmatisme cornéen sur la surface cornéenne antérieure, mais aussi le type d’astigmatisme – régulier ou irrégulier », explique-t-il. « Lorsqu’ils pensent à implanter une LIO torique, les chirurgiens doivent passer de l’examen de l’astigmatisme dans la réfraction du patient à l’examen de ce que la topographie révèle. »
Le Dr Chu note que le simple fait de faire une kératométrie n’est pas suffisant. « La kératométrie est la façon classique de mesurer l’astigmatisme, et aujourd’hui, la plupart d’entre nous calculent la puissance des lentilles à l’aide d’instruments avancés comme le IOLMaster ou le Lenstar qui tiennent compte de la kératométrie », dit-il. « Cependant, se fier à quelque chose comme la kératométrie seule n’est pas suffisant. La topographie cornéenne est essentielle, en particulier chez les patients qui ont déjà subi une chirurgie réfractive cornéenne. »
George Waring IV, MD, FACS, fondateur et directeur médical du Waring Vision Institute à Mount Pleasant, en Caroline du Sud, estime qu’il est essentiel de baser votre choix de lentille torique sur au moins deux mesures. « Pour mesurer la magnitude et l’orientation, dit-il, vous devez utiliser la biométrie optique et soit la tomographie, soit la topographie basée sur le placido. »
David F. Chang, MD, professeur clinicien à l’Université de Californie San Francisco et en pratique privée à Los Altos, en Californie, dit que, selon son expérience, le facteur le plus important pour calculer la correction torique est d’utiliser le calculateur torique de Barrett. « Le calculateur torique de Barrett utilise les lectures kératométriques obtenues lors de l’examen et effectue ensuite un ajustement théorique pour l’astigmatisme cornéen postérieur », explique-t-il. « Le calculateur torique de Barrett est disponible en ligne sur les sites de l’American Society of Cataract and Refractive Surgery et de l’Asia Pacific Association of Cataract and Refractive Surgeons. Il est également intégré aux biomètres IOLMaster 700 et Lenstar LS 900. »
Le Dr Chu ajoute qu’il n’est généralement pas nécessaire de prendre plus de deux mesures en préopératoire ; il ne le fait qu’en fonction de chaque patient. « Dans notre pratique, nous avons la possibilité de prendre plusieurs mesures sur différents appareils pour recueillir plus de données sur l’astigmatisme d’un patient », dit-il. « Cela peut être utile pour déterminer si certains patients sont de bons candidats pour une LIO torique, notamment les patients qui ont déjà subi une correction de la vision au laser. Mais à tout le moins, une bonne topographie cornéenne est essentielle dans l’évaluation préopératoire des patients qui recherchent une LIO torique. »
2. L’astigmatisme mesuré dans la réfraction manifeste a-t-il une importance ?
« La sagesse conventionnelle dit de ne pas tenir compte de l’astigmatisme de réfraction », note le Dr Waring. « Cependant, nous avons une philosophie différente dans notre pratique, car nous opérons des patients de plus en plus jeunes, nous traitons les cataractes et le syndrome du cristallin dysfonctionnel ».
« Une des raisons pour lesquelles les chirurgiens ont négligé la réfraction manifeste est que le cristallin, qui peut contribuer à l’astigmatisme total, ressort », explique-t-il. « Cependant, nous avons constaté que la réfraction manifeste est utile pour prédire la contribution astigmatique de la cornée postérieure. Elle peut fournir des indices sur l’agressivité dont nous devons faire preuve pour traiter l’astigmatisme contre la règle ou oblique. Par exemple, si une personne présente un astigmatisme contre la règle, il n’est pas rare de constater la contribution de la cornée postérieure dans l’astigmatisme de réfraction. Cela peut nous indiquer que nous devons traiter l’astigmatisme cornéen total de manière plus agressive. »
3. Qu’est-ce qui fait d’une personne un mauvais candidat pour une LIO torique ?
« J’éviterais d’implanter une lentille torique dans un œil présentant un astigmatisme nettement irrégulier, où la réfraction manifeste ne parvient pas à neutraliser l’astigmatisme », déclare le Dr Waring. « L’astigmatisme irrégulier peut être regroupé en deux types : axe radial oblique et bowtie asymétrique. Dans les yeux présentant l’un ou l’autre de ces types, une lentille torique doit être utilisée avec prudence « .
« Si l’astigmatisme est un bowtie asymétrique, il est vrai qu’une LIO torique pourrait aider à le débuller », poursuit-il. « Cependant, dans un exemple extrême tel que le kératocône, il faut discuter soigneusement avec le patient, car il pourrait avoir besoin de porter une lentille de contact rigide ou hybride spécialisée par la suite ». En implantant une lentille torique dans cette situation, vous avez rendu l’astigmatisme beaucoup plus complexe sur le plan optique. »
Le Dr Chu est d’accord. « Je serais prudent quant à l’implantation d’une lentille torique dans un œil présentant un astigmatisme irrégulier », dit-il. « Cela inclut les yeux atteints de kératocône ou de dégénérescence marginale pellucide. Si l’astigmatisme résiduel doit encore être corrigé et que le patient a besoin d’une lentille de contact, la lentille requise peut être une lentille complexe telle qu’une lentille bi-torique. Celles-ci peuvent être plus difficiles à adapter, et elles sont plus coûteuses. Vous devez penser à ce qui se passera après la chirurgie si ce patient souhaite une réduction supplémentaire de l’astigmatisme. »
4. Dans quelle mesure l’astigmatisme de la surface postérieure de la cornée est-il important, et comment dois-je le prendre en compte ?
« Les LIO toriques existent depuis assez longtemps pour que la plupart d’entre nous sachent qu’il y a une composante d’astigmatisme cornéen postérieur que nous devons prendre en compte », déclare le Dr Chu. « De nombreux cabinets adoptent des instruments capables d’examiner les surfaces antérieure et postérieure de la cornée et de calculer la puissance cornéenne totale. C’est important lorsque nous essayons d’affiner les résultats, mais au minimum, lors de l’évaluation initiale, vous devez examiner une topographie de la surface antérieure pour déterminer la candidature à une LIO torique et son placement. »
Le Dr Waring estime que la prise en compte de la contribution réfractive de la cornée postérieure est essentielle. « Il est important de comprendre comment fonctionne l’astigmatisme postérieur », note-t-il. « Il a tendance à se comporter de manière prévisible, donc dans la plupart des cas, vous pouvez en tenir compte sans avoir une mesure exacte ».
« La grande majorité des gens ont naturellement un astigmatisme cornéen postérieur avec la règle », explique-t-il. « Du point de vue de la réfraction, cela crée un astigmatisme contre la règle car la cornée postérieure agit comme une lentille négative. Par conséquent, nous devons être plus agressifs lorsque nous traitons l’astigmatisme topographique de surface antérieure contre la règle, et moins agressifs lorsque nous traitons l’astigmatisme avec la règle « .
« Il faut cependant noter que les patients qui ont un astigmatisme avec la règle ont tendance à être plus prévisibles en termes de détermination de la contribution de la cornée postérieure », poursuit-il. « Cette contribution est moins prévisible lorsque l’astigmatisme est oblique, et encore plus imprévisible lorsqu’il est contre la règle. Heureusement, les progrès actuels de la technologie et du diagnostic nous permettent de mesurer directement la contribution de la cornée postérieure, en termes de magnitude et d’orientation. »
Le Dr Chang réitère que le calculateur torique de Barrett utilise les lectures de kératométrie obtenues lors de l’examen et effectue un ajustement théorique de l’astigmatisme cornéen postérieur. « L’astigmatisme cornéen postérieur affecte non seulement la quantité de puissance torique optimale, mais aussi l’axe pour l’astigmatisme oblique », souligne-t-il. « En outre, l’IOL Master 700 est désormais doté du logiciel TK qui mesure la kératométrie totale en combinant les courbures cornéennes antérieure et postérieure. Cette dernière est déduite en combinant l’épaisseur de la cornée, déterminée par l’OCT, avec les lectures de kératométrie télécentrique. »
Le Dr Chang ajoute qu’une étude menée par Tiago Ferreira, MD, et ses collègues a montré que la mesure directe de la courbure cornéenne postérieure ne produisait pas de meilleurs résultats que l’utilisation des ajustements théoriques du calculateur torique de Barrett.1 « Quoi qu’il en soit », dit le Dr Chang, « je n’ignorerais absolument pas l’astigmatisme cornéen postérieur. L’utilisation du calculateur torique de Barrett est très importante et, selon mon expérience, très fiable. »
Le Dr Chu dit qu’en tant que clinicien, il pense que négliger la contribution de la cornée postérieure peut ne pas faire une énorme différence dans le résultat pour de nombreux patients. « Néanmoins, dans notre pratique, nous l’examinons chez chaque patient », dit-il. « C’est une étape que vous devez franchir si vous voulez améliorer vos résultats. Cela permet de minimiser les surprises et d’améliorer le pourcentage de patients qui voient bien sans lunettes après l’implantation d’une LIO torique. »
Le Dr Waring ajoute qu’il est bon de viser à laisser environ 0,25 D d’astigmatisme avec la règle. « Cela s’explique par le fait que l’astigmatisme de la cornée antérieure se déplacera un peu au fur et à mesure que l’œil vieillit, passant de la position avec la règle à la position contre la règle », explique-t-il. « Laisser une très petite quantité d’astigmatisme avec la règle aidera à compenser ce changement au fil du temps. »
5. Les marques d’encre sont-elles suffisantes pour obtenir un alignement peropératoire précis ?
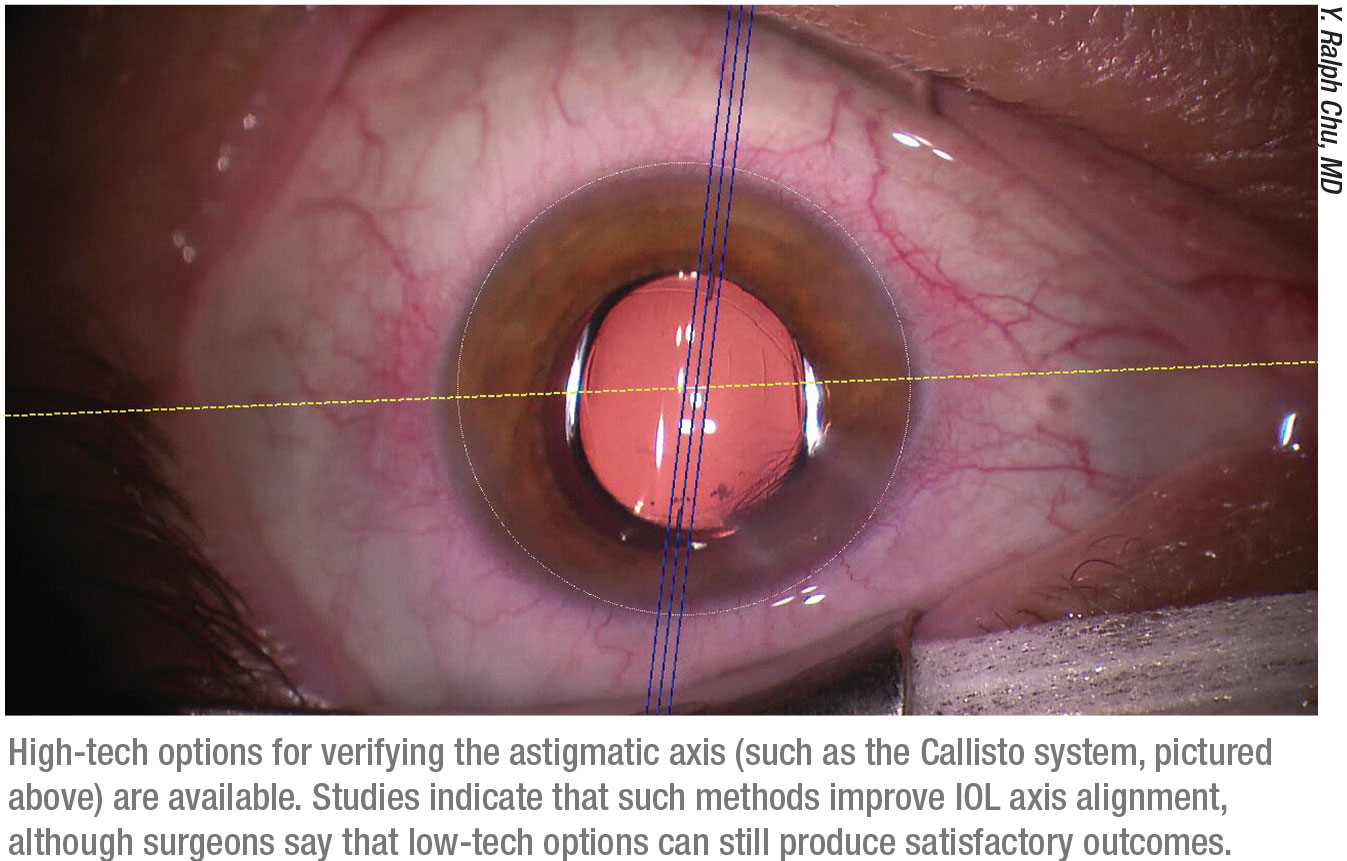
Le Dr Chu souligne qu’il est essentiel d’obtenir la bonne orientation de l’axe. « Un petit pourcentage d’yeux tournent un peu lorsque le patient passe de la position assise à la position couchée », note-t-il. « Donc, avoir une technique qui maintient l’axe d’orientation aligné est essentiel. Je pense que les techniques de marquage manuel fonctionnent toujours dans les mains d’un chirurgien expérimenté, mais il y a eu plusieurs avancées technologiques qui peuvent augmenter la précision de l’alignement. Dans notre pratique, par exemple, nous utilisons le système de guidage Callisto. (Voir image, p. 29.)
« Il existe de nombreux systèmes avancés », poursuit-il. « J’aime les technologies sans marqueur qui utilisent un alignement numérique basé sur une image cornéenne préopératoire qui peut être appliqué en temps réel pendant la chirurgie. Des études ont montré que ces technologies sont effectivement plus précises que les méthodes de marquage manuel. Toutefois, cela ne signifie pas que l’utilisation du marquage manuel est une mauvaise chose. J’ai vu certains dispositifs de marquage manuel qui fonctionnent bien, et certains chirurgiens obtiennent de bons résultats même en utilisant simplement des lignes directrices anatomiques. »
Le Dr Chang convient que se fier au marquage à l’encre de stylo peut être moins qu’idéal. « Une étude menée par Yasushi Inoue, MD, et ses collègues2 a montré que 28 % du désalignement moyen net des LIO toriques à un an est dû à un désalignement chirurgical, plutôt qu’à une rotation postopératoire », dit-il. « Les chirurgiens de cette étude ont utilisé un marquage à l’encre effectué à la lampe à fente en préopératoire. D’après mon expérience, l’enregistrement numérique de l’axe est une amélioration majeure par rapport au marquage à main levée de l’axe horizontal au stylo. Nous utilisons le système Callisto de Zeiss, qui enregistre l’image en direct du microscope Lumera 700 de Zeiss avec une image obtenue à partir de l’évaluation
IOLMaster 700. »
Pour assurer un alignement précis, le Dr Waring dit qu’il utilise une marque d’enregistrement torique intrastromale réalisée avec un laser femtoseconde. « Des systèmes sont en cours de développement pour l’alignement torique qui enregistreront la tomographie préopératoire sur une marque peropératoire faite avec un laser, que ce soit dans le plan cornéen ou dans le plan du cristallin sur la capsule », dit-il. « En plus de permettre un alignement précis, ces marques d’enregistrement femtoseconde intrastromales archivées nous permettent de vérifier le premier jour postopératoire pour confirmer que la lentille est bien dans la position prévue. En outre, si le patient présente un changement de vision à l’avenir, nous pouvons vérifier si la lentille est toujours correctement alignée. Nous utilisons également un aximètre et un marqueur torique pour revérifier l’alignement.
« Bien sûr, l’aberrométrie peropératoire a également un rôle dans ce cadre », ajoute-t-il. « Nous ne l’utilisons pas actuellement pour la gestion de l’astigmatisme dans notre pratique, principalement en raison de l’inefficacité et du nombre de variables peropératoires. Nous l’utilisons toujours pour les yeux qui ont subi une chirurgie réfractive antérieure, mais nous l’utilisons moins souvent même dans cette situation, principalement parce que les formules avancées de calcul de la puissance des LIO d’aujourd’hui sont si bonnes. Ces formules produisent d’excellents résultats sans l’aide de l’aberromètre. Cependant, nous avons des collègues respectés qui comptent beaucoup sur l’aberrométrie peropératoire, donc c’est un autre outil dans la boîte à outils. »
6. Que puis-je faire en peropératoire pour minimiser la rotation postopératoire ?
Ces stratégies peuvent aider :
– Soyez particulièrement attentif à la création et à la fermeture de la plaie. « Une construction et une fermeture méticuleuses de la plaie sont essentielles pour maintenir la lentille en position », déclare le Dr Waring.
– Évitez d’utiliser un OVD dispersif. « Un OVD dispersif rendra la surface de la LIO plus glissante », note le Dr Chang.
– Réaliser une capsulotomie automatisée. « Un capsulorhexis uniforme, en termes de taille et de forme, qu’il soit réalisé avec un laser femtoseconde ou à l’aide d’un dispositif thermique comme le Zepto, assure un chevauchement uniforme sur le bord de l’optique », souligne le Dr Waring. « Cela rend moins probable l’inclinaison ou le décentrage de la lentille. »
– Appliquez une légère pression postérieure sur l’optique de la lentille après l’implantation. « Cela permettra de s’assurer que l’optique et l’haptique sont assis dans la partie postérieure de la capsule », explique le Dr Waring.
– Veillez à retirer tout l’OVD derrière la LIO en utilisant l’instrument d’irrigation/aspiration. Le Dr Chu note qu’il est essentiel de faire sortir tout le viscoélastique de derrière la lentille. « Vous devez attendre que l’haptique et la lentille se soient ouvertes et qu’elles soient stables à l’intérieur du sac », dit-il. « La patience compte. Ensuite, une fois que l’objectif s’est correctement déplié, assurez-vous que toute la viscoélastique est sortie de derrière l’objectif. Faire attention à ces détails permet de maintenir la lentille en position après la chirurgie. »
– Laisser l’œil souple à la fin de la chirurgie. « Gonfler le sac capsulaire avec du BSS rendra la rotation postopératoire précoce plus probable », dit le Dr Chang.
7- Que doit savoir le patient ?
Les chirurgiens notent que les patients doivent être informés que, bien que peu probable, une correction postopératoire pourrait devenir nécessaire. En outre, le Dr Waring souligne que vous devez méticuleusement éduquer le patient sur la nécessité d’éviter toute pression interne ou externe postopératoire sur l’œil. « Cela inclut l’application d’une pression nulle sur l’œil au début de la période postopératoire », dit-il.
8. Quel degré de rotation postopératoire doit déclencher une correction ?
Dr. Chang affirme qu’il est très sûr et facile de faire pivoter une LIO torique mal alignée au bloc opératoire pendant les premières semaines suivant l’opération. « Néanmoins, de nombreux chirurgiens ne proposent pas cette option à leurs patients », note-t-il. « Le Dr Chang note que l’une de ses études, qu’il a coécrite avec son partenaire, Bryan Lee, MD, a montré que même dans des circonstances idéales, une LIO torique peut pivoter hors de l’axe après l’opération.3 L’étude a également révélé que toutes les LIO toriques n’ont pas la même stabilité de rotation. » Notre étude comparative des LIO toriques monofocales a montré que la plateforme AcrySof tournait beaucoup moins que la plateforme Tecnis « , explique-t-il. » À la suite de cette étude, Johnson & Johnson Vision a soigneusement étudié différentes modifications de conception pour réduire la rotation de la LIO torique Tecnis. Ces modifications ont été récemment approuvées et intégrées dans toutes leurs LIO toriques monofocales. » (Le Tecnis Toric II, qui possède ces nouvelles caractéristiques de conception, vient d’être approuvé à la mi-décembre.)
Alors : Comment décidez-vous qu’une LIO torique est suffisamment désalignée pour qu’elle doive être tournée à nouveau en postopératoire ? Le Dr Waring dit qu’il a un seuil bas pour revenir en arrière pour corriger l’alignement de la lentille – si plusieurs conditions sont remplies. « Premièrement, le problème doit être le résultat de la rotation de la lentille », dit-il. « Deuxièmement, il doit entraîner une baisse significative de la vision non corrigée du patient qui peut être neutralisée par la réfraction. Troisièmement, la vision du patient doit être proche d’un équivalent sphérique de plano. Quatrièmement, nous devons croire que le problème peut être résolu par un simple repositionnement de la lentille. Mais il est rare que nous ayons besoin de le faire, en utilisant les techniques chirurgicales que j’ai décrites. »
Le Dr Chu dit que ses patients porteurs de lentilles toriques sont des patients de chirurgie réfractive, et que cela influe sur sa décision. « Nous ne traitons pas seulement une réfraction », dit-il. « Nous nous concentrons sur le patient dans son ensemble et sur la façon dont les patients fonctionnent dans leur vie, et nous demandons s’ils sont satisfaits du résultat. »
« Bien sûr, l’opinion du patient est importante », convient le Dr Waring. « Cependant, nous pensons que si nous optimisons le résultat réfractif, même lorsque le patient n’est pas mécontent – en particulier s’il est « tiède » quant au résultat – nous pouvons passer de bon à excellent et faire bouger l’aiguille de la pénétration sur le marché. Nous pouvons augmenter le bouche à oreille et le buzz si nous prenons les mesures supplémentaires et donnons au patient la meilleure vision possible. Nous ne voulons pas de patients qui sont tièdes à propos de leur expérience. Nous voulons des patients qui sont extatiques à propos de leurs résultats et qui crient sur tous les toits à quel point ils voient bien. »
Le Dr Chu dit que le fait de retourner dans un œil pour ajuster une lentille qui a pivoté hors de l’alignement dépend de la situation. « Je n’ai pas un degré de rotation spécifique qui me fait décider de retourner dans l’œil », dit-il. « Il existe de nombreuses façons d’améliorer l’astigmatisme résiduel après l’implantation d’une LIO torique en plus du repositionnement de la LIO, comme la correction de la vision au laser et les lunettes. »
« Faites toute re-rotation assez tôt – mais
ne vous précipitez pas. »
-Y. Ralph Chu, MD
9. Combien de temps dois-je attendre avant de retourner à l’hôpital pour réaligner la lentille ?
Le Dr Waring dit que la rapidité avec laquelle vous retournez consulter pour corriger une rotation – dans le rare cas où cela est nécessaire – dépend de plusieurs facteurs. « Chaque personne guérit différemment, mais en général, plus tôt vous faites la correction, mieux c’est », dit-il. « Toutefois, dans certains cas, il est préférable d’attendre quelques jours pour donner à la cornée une chance de se stabiliser sur le plan de la réfraction. Je baserais le choix du moment sur les circonstances spécifiques du cas. Si le problème est une rotation évidente de la lentille, entraînant une baisse importante de la vision, alors je n’attendrais pas pour traiter le problème. Dans cette situation, l’attente jouera contre vous. Mais si le problème est subtil et que vous n’avez pas l’impression que la cornée s’est stabilisée sur le plan de la réfraction, il est raisonnable d’attendre une semaine ou deux pour déterminer quel est le problème. »
« Si vous devez faire pivoter à nouveau la lentille après l’opération, il est parfois utile d’attendre une semaine ou deux », dit le Dr Chu. « Cela permet à la capsule de se contracter légèrement, ce qui aide à maintenir la lentille dans une position plus stable après la re-rotation. Il n’est donc pas nécessaire d’effectuer une correction le lendemain. En fait, si vous le faites, il arrive que la lentille subisse une nouvelle rotation. L’essentiel est de faire toute ré-rotation assez tôt – mais ne vous précipitez pas. »
10. Comment puis-je réaligner une lentille aussi précisément que possible ?
« Un outil que de nombreux ophtalmologistes trouvent inestimable est le site Web astigmatismfix.com, créé par David Hardten, MD, et John
Berdahl, MD », note le Dr Waring. « Il s’agit d’un site Web gratuit. Vous entrez les données de réfraction et il vous dira si une rotation est indiquée ou non, et si oui, dans quelle direction et de combien. »
Le Dr Chang est d’accord. « Si une LIO torique est mal alignée, nous utilisons l’outil en ligne astigmatismfix.com pour voir quelle sera l’amélioration obtenue si nous faisons pivoter la lentille », ajoute-t-il. « Si nous calculons qu’il y aura une amélioration significative de la réfraction, nous suggérons agressivement cette option aux patients. »
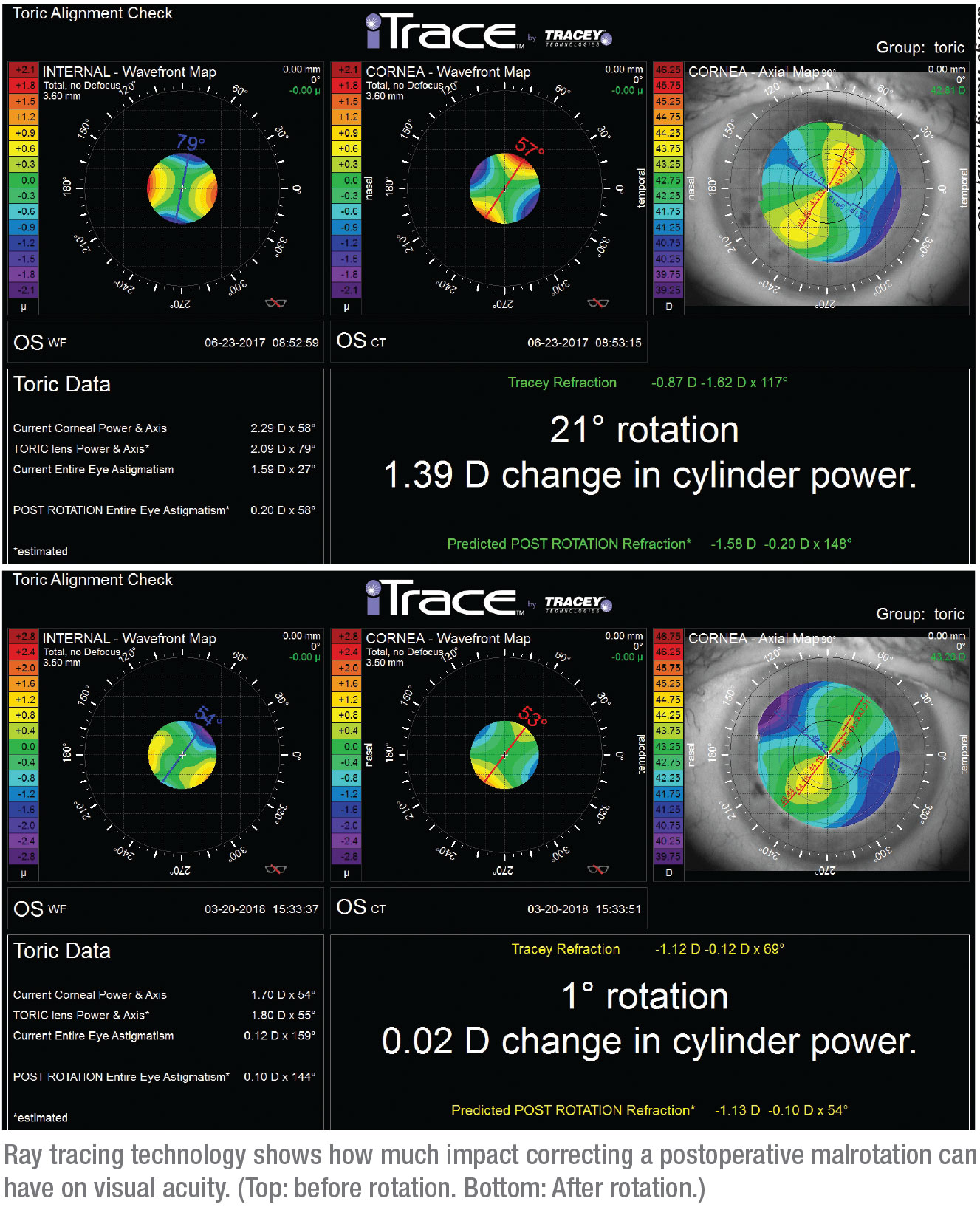
Le Dr Waring note qu’un autre instrument utile – à la fois pour déterminer si la rotation de la lentille est nécessaire, et si oui, de combien de rotation elle doit être faite – est le système iTrace de Tracey Technologies. « C’est un aberromètre à traçage de rayons », explique-t-il. « Il peut mesurer l’astigmatisme cornéen et la position de la lentille, puis vous dire en temps réel si une rotation est indiquée ou non, et de combien. »
11. Dois-je posséder la technologie la plus avancée avant de proposer des LIO toriques ?
« Pour les chirurgiens qui commencent tout juste à penser aux LIO toriques, le processus peut sembler intimidant, compte tenu de toutes les différentes technologies et outils disponibles », déclare le Dr Chu. « Je ne pense pas qu’ils doivent être intimidés. La technique chirurgicale d’implantation d’une lentille torique est bien connue des chirurgiens. Les étapes clés sont l’obtention d’une bonne topographie en préopératoire, puis le marquage et la confirmation de l’alignement en peropératoire.
« Les deux domaines qui pourraient être un peu difficiles pour quelqu’un qui propose des lentilles toriques pour la première fois sont de décider quand un patient n’est pas un bon candidat, et de tenter de corriger une petite quantité d’astigmatisme », ajoute-t-il. « Mais si vous commencez avec quelqu’un qui a un astigmatisme substantiel et régulier –
2 D, par exemple- vous obtiendrez de très bons résultats tant que vous alignez correctement la lentille. »
Qu’en est-il du besoin d’une technologie avancée pour mesurer directement l’impact réfractif de la surface postérieure de la cornée ? « Je ne dirais pas que c’est essentiel, mais c’est définitivement recommandé », dit le Dr Waring. « La technologie avancée d’aujourd’hui, qu’il s’agisse de l’OCT haute résolution qui peut mesurer directement la cornée postérieure, ou d’une unité de tomographie avancée, nous donne beaucoup plus d’informations, et cela peut nous aider à obtenir les meilleurs résultats possibles. »
Mettre les choses au point
Le Dr Chu note que l’aspect le plus important de tout cela est que l’astigmatisme n’est plus négligé. « Nous avons des ICL toriques ainsi que des lentilles intraoculaires toriques », souligne-t-il. « De plus en plus de chirurgiens pratiquent des incisions de relaxation limbique. La réalité est que penser à l’astigmatisme et faire ce que nous pouvons pour l’atténuer est devenu une partie essentielle de la chirurgie moderne de la cataracte. » REVUE
Le Dr Waring est consultant pour Johnson & Johnson Vision. Le Dr Chang est consultant pour Carl Zeiss et Johnson & Johnson Vision. Le Dr Chu est un consultant pour Bausch+Lomb et Carl Zeiss.
1. Ferreira TB, Ribeiro P, Ribeiro FJ, O’Neill JG. Comparaison des erreurs de prédiction astigmatique associées aux nouvelles méthodes de calcul des lentilles intraoculaires toriques. J Cataract Refract Surg 2017;43:3:340-347.
2. Inoue Y, Takehara H, Oshika T. Désalignement de l’axe de la lentille intraoculaire torique : Erreur de placement et rotation postopératoire. Ophthalmology 2017;124:9:1424-1425.
3. Lee BS, Chang DF. Comparaison de la stabilité rotationnelle de deux lentilles intraoculaires toriques dans 1 273 yeux consécutifs. Ophthalmology 2018;125:1325–1331.