トーリック眼内レンズは、患者の視力に大きな影響を与える「プレミアム」オプションと考えられていますが、多焦点眼内レンズなどのプレミアムオプションに比べると、視覚的トレードオフの可能性ははるかに少なくなっています。 とはいえ、多少の努力や落とし穴は必要です。 そこで、トーリック眼内レンズの挿入経験が豊富な外科医が、トーリック眼内レンズの患者さんを幸せにするための11の重要な質問にお答えします。
1. トーリックの度数や向きを決めるのに、何を使えばいいのでしょうか?
Y. ミネソタ州ブルーミントンのChu Vision Instituteの創設者兼メディカルディレクターであり、ミネソタ大学眼科の非常勤准教授であるRalph Chu, MDは、トーリックレンズを挿入する際に最も重要な測定はトポグラフィーであると述べています。 「角膜前面の乱視の大きさだけでなく、乱視のタイプ(規則的か不規則的か)を定義するのに役立ちます。 「トーリックIOLの挿入を考えるとき、外科医は患者の屈折の乱視を見ることから、トポグラフィーが何を明らかにするかを見ることにシフトする必要があります」
Chu博士は、角膜測定を行うだけでは十分ではないと指摘します。 「角膜測定は乱視を測定する古典的な方法であり、今日、私たちのほとんどは、角膜測定を考慮したIOLMasterやLenstarなどの高度な機器を使用してレンズパワーを計算しています」と、彼は言います。 「しかし、角膜測定のようなものだけに頼っていては十分ではありません。 角膜トポグラフィーは、特に角膜屈折矯正手術を受けたことのある患者には不可欠です」
George Waring IV, MD, FACS, Waring Vision Institute in Mount Pleasant, South Carolinaの創設者兼医療ディレクターは、トーリックレンズ選択の基礎を少なくとも二つの測定に基づいて行うことが不可欠であると信じています。 “大きさと向きを測定するために、”光学的生体測定とトモグラフィーまたはプラシドベーストモグラフィーどちらかを使うべきです。”と彼は言っています。
カリフォルニア大学サンフランシスコ校の臨床教授で、カリフォルニア州ロスアルトスで開業しているDavid F. Chang, MDは、彼の経験では、トーリック矯正を計算するときに最も重要な要素は、Barrett toric calculatorを使うことだと言っています。 「バレットトーリック計算機は、検査で得られた角膜測定値を使い、角膜後面乱視を理論的に調整します」と彼は説明します。 「バレットトーリック計算機は、アメリカ白内障屈折矯正手術学会とアジア太平洋白内障屈折矯正手術学会のウェブサイトからオンラインで入手できます。 また、IOLMaster 700とLenstar LS 900バイオメーターにも組み込まれています」
Chu博士は、術前に2つ以上の測定を行うことは通常必要ではなく、個々の患者に基づいて行うだけだと付け加えました。 「私たちの診療所では、患者の乱視についてより多くのデータを収集するために、異なる装置で複数の測定を行うことができます」と、彼は言います。 「これは、特に過去にレーザー視力矯正を受けたことのある患者さんがトーリック眼内レンズの良い候補者であるかどうかを判断するのに役立ちます。 しかし、少なくとも、トーリックIOLを希望する患者の術前評価には、良好な角膜トポグラフィーが不可欠です」
2. 顕微鏡屈折で測定した乱視は重要か?
「従来の常識では、屈折性乱視を無視するように言われています」と、Waring博士は指摘します。 しかし、私たちの診療所では、白内障や水晶体機能不全症候群の治療で、ますます若い患者を手術しているため、異なる哲学を持っています」と述べています。
「外科医が顕微屈折を軽視してきた理由のひとつは、全乱視の一因となりうる水晶体が表に出てくるからです」と彼は説明します。 「しかし、我々は、顕微屈折が後方角膜の乱視の寄与を予測するのに有用であることを発見しました。 これは、逆乱視や斜め乱視にどの程度積極的に取り組むべきかを知る手がかりになります。 例えば、斜位乱視がある場合、屈折性乱視の中に後角膜
の寄与が見られることはよくあることです。 これは、全角度乱視をより積極的に治療する必要があることを教えてくれるかもしれません」
3. トーリックIOLの候補にならない人は、どんな人ですか?
「私は、乱視が著しく不規則で、顕微屈折が乱視を中和できない眼には、トーリックレンズを挿入するのを避けます」と、ワーリング博士は言います。 「不規則な乱視は、歪んだ半径軸と非対称の蝶ネクタイの2つのタイプに分類されます。 これらのいずれかを持つ目では、トーリックレンズは慎重に使用されるべきです。
「乱視が非対称ボウタイである場合、トーリックIOLが乱視を取り除くのに役立つかもしれないのは事実です」と、彼は続けます。 「しかし、円錐角膜のような極端な例では、その後、特殊な硬質またはハイブリッドコンタクトレンズを装着する必要があるかもしれないので、患者さんと慎重に話し合う必要があります。 そのような状況でトーリックレンズを挿入すると、乱視を光学的にもっと複雑にしてしまうのです」
Chu博士も同意します。 “乱視のある目にトーリックレンズを入れるのは慎重である “と彼は言っています。 「円錐角膜や透明縁変性のある目も含まれます。 乱視が残っていて、コンタクトレンズが必要な場合、バイトーリックコンタクトレンズのような複雑なレンズが必要かもしれません。 このようなレンズは、装用が難しく、価格も高くなります。 角膜後面の乱視はどの程度重要なのか、また、どのようにそれを考慮すべきなのか。 「多くの診療所では、角膜の前面と後面の両方を観察し、角膜の総力を計算することができる機器に移行しています。 それは、結果を微調整しようとするときに重要ですが、少なくとも最初の評価では、トーリックIOLの候補とその配置を決定するために、前面トポグラフィーを見なければなりません」
Waring博士は、後方角膜の屈折寄与を考慮に入れることが不可欠であると考えています。 「後乱視がどのように機能するかを理解することが重要です」と、彼は指摘します。 「それは予測可能な方法で動作する傾向があるので、ほとんどの場合、正確な測定を持っていなくてもそれを説明することができます。
「大多数の人は、自然にルール通りの後方角膜乱視を持っています」と、彼は説明します。 「屈折すると、後角膜がマイナスレンズのように作用するため、逆乱視が生じるのです。 その結果、前面非点収差の治療にはより積極的に取り組み、非点収差の治療にはより積極的に取り組まなければならないのです。
「ただし、ルールあり乱視の患者は、後方角膜の寄与を決定する点でより予測可能である傾向があることに注意すべきです」と彼は続けます。 「乱視が斜めである場合、その寄与はあまり予測できませんし、逆乱視の場合はさらに予測不可能です。 幸いなことに、現在の技術と診断の進歩により、後方角膜の寄与を大きさと方向性の観点から直接測定することができるようになりました」
チャン博士は、バレットトーリック計算機が検査で得られた角膜測定値を使い、後方角膜乱視を理論的に調整すると繰り返し述べています。 “後角膜乱視は、最適なトーリックパワーの量だけでなく、斜め乱視の軸にも影響します。”と指摘します。 “さらに、IOL Master 700には、前方角膜曲率と後方角膜曲率を組み合わせて総合角膜を測定する「TK」ソフトウェアが搭載されました。 後者は、OCTによって決定された角膜の厚さとテレセントリック角膜測定値を組み合わせることによって推測されます」
Chang博士は、Tiago Ferreira, MDと同僚による研究では、後角膜曲率を直接測定しても、バレットトーリック計算機による理論的調整よりも良い結果をもたらさないことを示しています1「いずれにしても、私は絶対に後角膜乱視を無視しない」とChang博士は述べています。 バレットトーリック計算機を使うことはとても重要で、私の経験では、とても信頼できます」
チュー博士は、臨床家として、後方角膜の寄与を見落とすことは、多くの患者の結果に大きな違いをもたらさないかもしれないと考えていると言います。 「とはいえ、私たちの診療所では、すべての患者でそれを見ています」と彼は言う。 「とはいえ、私たちの診療所では、すべての患者さんについて、角膜の状態を調べています。 驚きを最小限に抑えることができますし、トーリックIOL挿入後に眼鏡なしでよく見える患者の割合も向上します」
Waring 博士は、ルール通りの乱視を約0.25D残すことを目指すのは良いことだと付け加えました。 角膜前面の乱視は、加齢に伴い、”With-the-Rule “から “Anti-the-Rule “に少しずつ変化していくからです。 「ごくわずかな乱視を残すことで、この経時的変化を相殺することができるのです」
5. 術中の正確なアライメントを達成するために、インクマークは十分ですか?
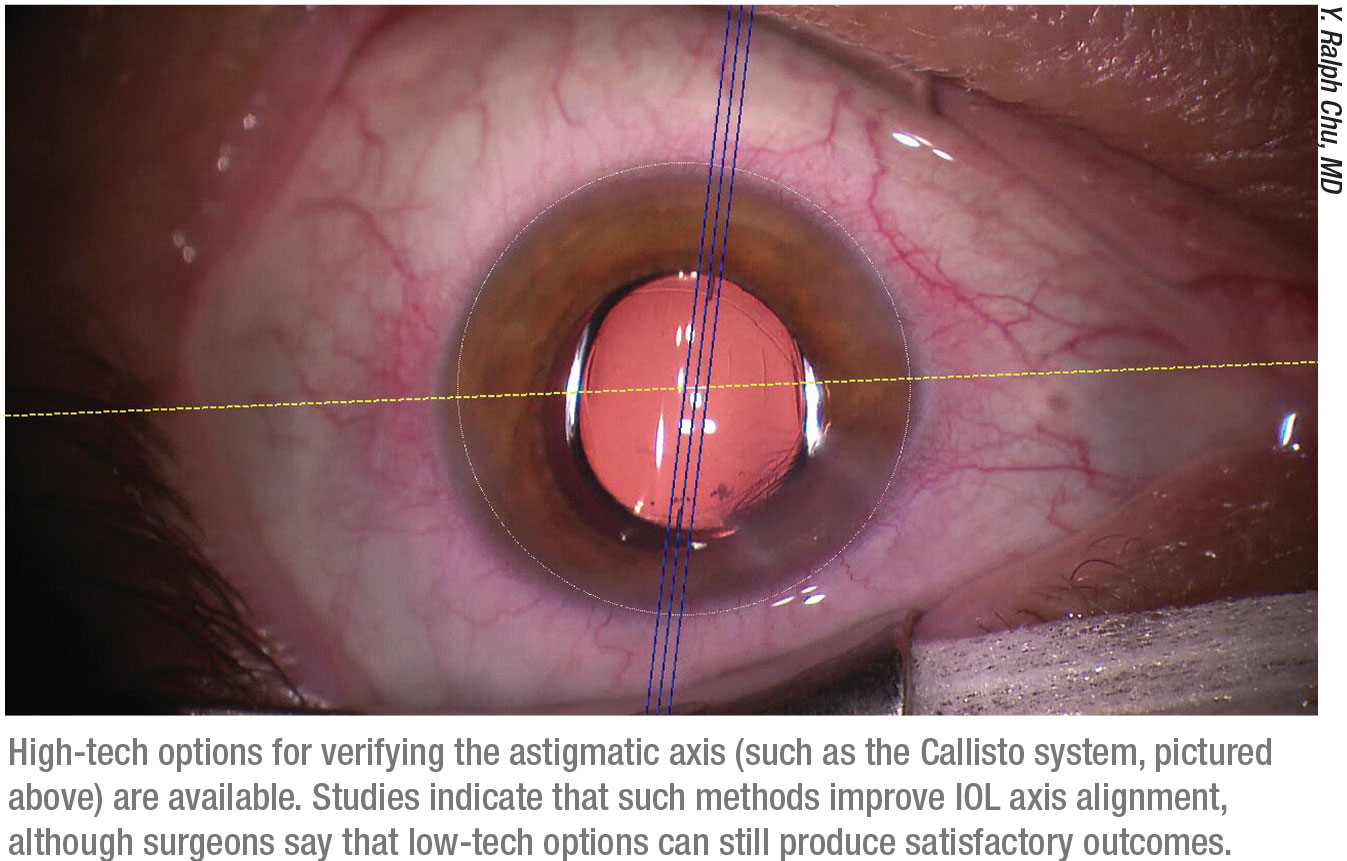
チュー博士は、正しい軸の方向を得ることが重要であると指摘しています。 「患者が座位から仰臥位になるとき、ごく一部の眼球は少し回転します」と、彼は指摘します。 「だから、軸の向きを揃える技術が重要なのです。 経験豊富な外科医の手にかかれば、手動のマーキング技術もまだ有効だと思いますが、アライメントの精度を高めることができる技術的な進歩もいくつかあります。 例えば、私たちの診療所では、カリスト(Callisto)ガイダンスシステムを使用しています。 (画像、p.29参照)
「世の中には、多くの先進的なシステムがあります」と彼は続けます。 「私は、術前の角膜画像に基づくデジタルアライメントを手術中にリアルタイムで適用できるマーカーレス技術を気に入っています。 これらの技術は、手動のマーキング方法よりも確かに正確であることが、研究によって示されています。 しかし、だからといって手動によるマーキングを使うことが悪いわけではありません。 うまく機能する手動マーキング装置をいくつか見たことがありますし、解剖学的ガイドラインを使用するだけでも良い結果を出している外科医もいます」
Chang 博士は、ペンインクによるマーキングに頼るのは理想的ではないかもしれないと同意しています。 「井上靖氏らの研究2 では、トーリックIOLの1年後の正味平均位置のずれの28%は、術後の回転ではなく、手術によるずれであることが示されています」と、彼は言います。 「この研究の外科医は、術前にスリットランプで行うインクマーキングを使用していました。 私の経験では、デジタル軸登録は、
水平軸をフリーハンドのペンでマーキングするよりも大きな改善です。 私たちは、ZeissのLumera 700顕微鏡からのライブ画像と
IOLMaster 700評価から得られた画像を登録するZeissのCallistoシステムを使用しています」
正確な位置合わせを確実にするために、Waring博士は、フェムト秒レーザーで作られた体内トーリック登録マークを使用していると言っています。 「角膜面であれ、カプセル上のレンズ面であれ、レーザーで作られた術中マークに術前断層撮影を登録するトーリックアライメント用のシステムが開発されています」と彼は言います。 「正確なアライメントを可能にするだけでなく、この記録用のフェムト秒レジストレーションマークによって、術後1日目にレンズが本当に意図した位置にあることを確認することができるのです。 さらに、将来的に患者さんの視力が変化した場合にも、レンズが適切に配置されているかどうかを確認することができます。 また、アキシメーターやトーリックマーカーを使用して、アライメントのダブルチェックを行います。
「もちろん、術中アベロメトリーもこのような場面で役割を担っています」と彼は付け加えます。 「私たちは現在、乱視の管理にこれを使用していませんが、その主な理由は非効率性と術中変数の数です。 屈折矯正手術を受けたことのある眼にはまだ使用していますが、そのような状況でも使用する頻度は低くなっています。これは、今日の高度なIOLパワー計算式が非常に優れていることが主な理由です。 この計算式は、アベロメーターを使わなくても素晴らしい結果を出しています。 しかし、術中の距離計に大きく依存している尊敬する同僚もいますので、これも道具箱の中の一つのツールです」
6.術後回転を最小限に抑えるために術中にできることは何でしょうか?
これらの戦略は有効です:
– 創傷の作成と閉鎖に特に注意することです。 「創の作成と閉鎖を丁寧に行うことは、レンズを所定の位置に保つために不可欠です」と、Waring博士は言います。 分散性OVDはIOLの表面をより滑りやすくする」とDr.Changは指摘する。「自動カプセルロトミーを実行する。 「フェムト秒レーザーで行うにせよ、Zeptoのような熱装置を使うにせよ、サイズと形が均一な被膜切開は、視標の端に均一な重なりを確保します」と、Waring博士は指摘します。 「そのため、レンズの傾きや偏位が起こりにくくなります」
– 埋込み後、レンズ光学系にわずかに後方から圧力をかけます。 「これは、光学系とハプティクスがカプセルの後部に収まることを確実にするのに役立ちます」とWaring博士は説明します。
– 洗浄/吸引器具を使用して、IOLの後ろのOVDをすべて取り除くように注意してください。 Chu博士は、水晶体の後ろから粘弾性体をすべて取り除くことが重要であると指摘しています。 「ハプティックとレンズが開き、バッグの中で安定するまで待つ必要があります」と彼は言います。 「忍耐が大切です。 そして、レンズが適切に展開されたら、粘弾性体がすべてレンズの裏側から出ていることを確認します。 このような細部にまで注意を払うことで、手術後にレンズを所定の位置に保つことができます」
– 手術の終了時には、眼球を柔らかい状態にしておくこと。 「BSSでカプセルバッグを膨らませると、術後早期の回転が起こりやすくなります」と、Chang博士は言います。
7. 患者が知っておくべきことは何でしょうか?
外科医は、可能性は低いものの、術後の矯正が必要になる可能性があることを患者に伝えるべきであると指摘している。 さらに、Waring博士は、術後の眼球の内圧や外圧を避けることについて、患者に細心の注意をもって教育する必要があると指摘しています。 「これには、術後早期に眼球に圧力をかけないようにすることも含まれます。 Changは、術後数週間のうちに、ずれたトーリック眼内レンズを手術室で回転させることは非常に安全で簡単だと言っています。 「それにもかかわらず、多くの外科医はこのオプションを患者に提供していません」と彼は指摘します。 「チャン博士は、パートナーのブライアン・リー医学博士と共著した研究の1つが、理想的な状況であっても、トーリックIOLが術後に軸から外れて回転する可能性があることを示したと述べています3。 “私たちのトーリック単焦点眼内レンズの比較研究では、AcrySofプラットフォームはTecnisプラットフォームよりも回転が著しく少ないことがわかりました。 “この研究の結果、ジョンソン&ジョンソンビジョンは、TecnisトーリックIOLの回転を低減するためのさまざまな設計変更を慎重に検討しました。 これらの修正は最近承認され、同社のすべての単焦点トーリックIOLに取り入れられました。” (これらの新しい設計上の特徴を持つTecnis Toric IIは、12月中旬に承認されたばかりです。)
それで。 トーリックIOLが術後に再び回転させる必要があるほど十分にずれていると、どのように判断するのでしょうか? Waring博士によると、いくつかの条件を満たせば、レンズのアライメントを修正するために再び手術を行う閾値は低いそうです。 「まず、問題はレンズの回転の結果でなければなりません」と彼は言います。 「第二に、その問題が患者の未矯正の視力を著しく低下させ、屈折矯正で中和できるものでなければなりません。 第三に、患者の視力が球面等価のプラノに近くなければなりません。 4つ目は、その問題が簡単なレンズの再配置で解決できると信じられることです。 しかし、私が説明したような手術技術を使って、これを行う必要があるのはまれなことです。 “私たちは、単に屈折を治療しているのではありません “と彼は言います。 “私たちは患者全体と患者が生活の中でどのように機能しているかを重視し、その結果に満足しているかどうかを尋ねているのです。”
“もちろん、患者の意見は重要です。” Waring博士も同意見です。 しかし、患者が満足していなくても、屈折矯正の結果を最適化すれば、特に患者が結果について「生ぬるい」場合、良い状態から素晴らしい状態にすることができ、市場への浸透に針を動かすことができると信じています。 患者さんに最高のビジョンを提供することで、口コミや話題を増やすことができるのです。 私たちは、患者さんが自分の経験について生温い思いをしないようにしたいのです。 私たちが望むのは、その結果について恍惚とし、どれほど素晴らしくよく見えるかを屋根の上から叫ぶ患者です」
チュー博士は、アライメントから回転したレンズを調整するために眼に戻るかどうかは状況に依存すると述べています。 「私は、どの程度の回転であれば、また戻ると決めているわけではありません」と、彼は言います。 「トーリック眼内レンズ移植後の残存乱視を改善する方法は、レーザー視力矯正や眼鏡など、眼内レンズの再調整以外にもたくさんあります」
「再回転はかなり早い段階で行いますが、
焦らないでください」
-Y. Ralph Chu, MD
9. レンズの再調整を行うには、どのくらい待てばよいのでしょうか。
ウォリング博士によると、回転を修正するためにどれだけ早く戻るかは、それが必要なまれなケースであっても、いくつかの要因に左右されるそうです。 「人それぞれ治り方が違いますが、一般的には、早く矯正した方が良いと思います」と彼は言います。 「しかし、場合によっては、角膜の屈折を安定させるために数日待った方が良いこともあります。 しかし、角膜の屈折が安定するのを待つために、数日待った方が良い場合もあります。 もし問題が明らかな水晶体回転で、視力の深刻な低下を引き起こしているのであれば、私はその問題を解決するために待つことはしません。 そのような状況では、待つことはあなたにとって不利に働きます。 しかし、問題が微妙で、角膜が屈折的に安定したと感じられない場合は、問題が何であるかを判断するために1、2週間待つのが妥当でしょう」
「もし術後にレンズを再回転させる必要がある場合は、1週間ほど待つと良い場合があります」とチュー博士は言います。 「そうすることで、カプセルがわずかに収縮し、再回転後のレンズをより安定した位置に保つことができるのです。 だから、翌日に矯正する必要はないのです。 むしろ、そうすると、レンズが再回転してしまうことがあります。 要するに、再回転はかなり早めに行うことですが、急がないことです」
10. 多くの眼科医が非常に貴重だと感じているツールの1つが、David Hardten, MDとJohn
Berdahl, MDによって作成された乱視矯正のウェブサイトです」とWaring博士は指摘します。 「これはフリーソースのウェブサイトです。 屈折データを入力すると、回転が適応されるかどうか、適応される場合はどの方向にどれだけ回転させるかを教えてくれます」
Chang 博士も同意します。 「トーリックIOLがズレている場合、レンズを回転させるとどの程度改善されるかを見るために、乱視フィックスドットコムのオンラインツールを使用します」と、彼は付け加えます。 「レンズを回転させることが必要かどうか、必要な場合はどの程度回転させるべきかを判断する上で、もう一つの有用な機器がTracey TechnologiesのiTraceシステムであるとWaring博士は指摘しています。 「これは光線追跡式の収差計です」と彼は説明します。 「角膜乱視とレンズの位置を測定し、回転が必要かどうか、どの程度回転させるかをリアルタイムで教えてくれるのです。
11. トーリックIOLを提供する前に、最先端の技術を所有する必要があるのでしょうか?
「トーリックIOLについて考え始めたばかりの外科医にとって、利用可能なすべての異なる技術やツールを考えると、そのプロセスは威圧的に見えるかもしれません」と、Chu博士は言います。 とChu博士は言います。「私は、彼らが怖気づく必要はないと思います。 トーリックレンズを挿入するための手術手技は、外科医にとって馴染み深いものです。 重要なステップは、術前に良好なトポグラフィーを得ること、そして術中にアライメントをマークし確認することです。
「初めてトーリックを提供する人にとって少し難しいかもしれない二つの領域は、患者が良い候補でない場合の判断と、少量の乱視を矯正しようとすることです」と、彼は言っています。 「しかし、かなりの乱視、例えば2Dの乱視を持つ人から始めれば、レンズを適切に配置する限り、本当に良い結果を得ることができます」
角膜の後面の屈折の影響を直接測定するための高度な技術は必要でしょうか? “必須とは言いませんが、間違いなくお勧めします。”とWaring博士は言います。 「角膜後面を直接測定できる高解像度OCTであれ、高度な断層撮影装置であれ、今日の高度な技術は、私たちにはるかに多くの情報を与えてくれます。 “我々はトーリックICLだけでなく、トーリック眼内レンズも持っています。”と彼は指摘します。 「より多くの外科医が辺縁緩和切開を行うようになりました。 現実には、乱視について考え、それを軽減するためにできることをすることが、現代の白内障手術の重要な一部になっているのです」。 REVIEW
Waring 博士はジョンソン&ビジョンのコンサルタントです。 Dr.Changはカールツァイスとジョンソン&ジョンソンビジョンのコンサルタントです。 Dr. Chuはボシュロム社とカールツァイス社のコンサルタントです。
1. フェレイラTB、リベイロP、リベイロFJ、オニールJG。 トーリック眼内レンズの新しい計算方法に関連する乱視予測誤差の比較。 J Cataract Refract Surg 2017;43:3:340-347.
2. Inoue Y, Takehara H, Oshika T. Toric intraocular lensの軸ズレ.J Cataract Refract Surg 2017;43:3:340-347.
2: 配置の誤差と術後の回転。 Ophthalmology 2017;124:9:1424-1425.
3. Lee BS, Chang DF. 連続した1,273眼における2つのトーリック眼内レンズの回転安定性の比較。 Ophthalmology 2018;125:1325–1331.