Og selv om toriske intraokulære linser betragtes som en “premium”-mulighed – en mulighed, der kan have en dybtgående indvirkning på patientens syn – indebærer de langt færre potentielle visuelle kompromiser end premium-muligheder som f.eks. multifokale IOL’er. Ikke desto mindre kræver de dog en ekstra indsats og håndtering af de lejlighedsvise faldgruber. Med det in mente besvarer flere kirurger med stor erfaring i at implantere toriske IOL’er 11 vigtige spørgsmål, der kan hjælpe dig med at sikre, at du ender med tilfredse patienter med toriske IOL’er.
1. Hvad skal jeg bruge til at bestemme torisk styrke og orientering?
Y. Ralph Chu, MD, grundlægger og medicinsk direktør for Chu Vision Institute i Bloomington, Minnesota, og adjungeret lektor i oftalmologi ved University of Minnesota, siger, at den mest kritiske måling ved implantation af en torisk linse er topografien. “Det definerer ikke kun størrelsen af hornhindeasytigmatisme på den forreste hornhindeoverflade, det er også med til at definere typen af astigmatisme – regelmæssig eller uregelmæssig”, siger han. “Når kirurgerne overvejer at implantere en torisk IOL, skal de skifte fra at se på astigmatismen i patientens refraktion til at se, hvad topografien afslører.”
Dr. Chu bemærker, at det ikke er tilstrækkeligt blot at foretage keratometri. “Keratometri er den klassiske måde at måle astigmatisme på, og i dag beregner de fleste af os linsestyrken ved hjælp af avancerede instrumenter som IOLMaster eller Lenstar, der tager keratometri i betragtning”, siger han. “Men at stole på noget som keratometri alene er bare ikke tilstrækkeligt. Corneatopografi er afgørende, især hos patienter, der tidligere har gennemgået refraktiv hornhindekirurgi.”
George Waring IV, MD, FACS, grundlægger og medicinsk direktør for Waring Vision Institute i Mount Pleasant, South Carolina, mener, at det er vigtigt at basere dit valg af toriske linser på mindst to målinger. “For at måle størrelsen og orienteringen”, siger han, “bør du bruge optisk biometri og enten tomografi eller placidobaseret topografi.”
David F. Chang, MD, klinisk professor ved University of California San Francisco og privatpraktiserende læge i Los Altos, Californien, siger, at det er hans erfaring, at den vigtigste faktor ved beregning af den toriske korrektion er at bruge Barretts toriske beregner. “Barrett toric-beregneren bruger keratometriaflæsningerne fra undersøgelsen og foretager derefter en teoretisk justering for astigmatisme i den bageste del af hornhinden”, forklarer han. “Barrett toric-beregneren er tilgængelig online via hjemmesiderne for American Society of Cataract and Refractive Surgery og Asia Pacific Association of Cataract and Refractive Surgeons. Den er også integreret i IOLMaster 700- og Lenstar LS 900-biometrene.”
Dr. Chu tilføjer, at det normalt ikke er nødvendigt at foretage mere end to målinger præoperativt; han gør det kun på baggrund af den enkelte patient. “I vores praksis har vi mulighed for at foretage flere målinger på forskellige apparater for at indsamle flere data om en patients astigmatisme”, siger han. “Det kan være nyttigt til at afgøre, om nogle patienter er gode kandidater til en torisk IOL, især patienter, der tidligere har fået foretaget synskorrektion med laser. Men i det mindste er en god hornhindetopografi vigtig i den præoperative vurdering af patienter, der søger en torisk IOL.”
2. Betyder den astigmatisme, der er målt i den manifeste refraktion, noget?
“Konventionel visdom siger, at man skal se bort fra refraktiv astigmatisme”, bemærker Dr. Waring. “Vi har imidlertid en anden filosofi i vores praksis, fordi vi opererer yngre og yngre patienter og behandler grå stær og dysfunktionelt linsesyndrom.
“En af grundene til, at kirurger har set bort fra den manifeste refraktion, er, at linsen, som kan bidrage til den samlede astigmatisme, kommer frem”, forklarer han. “Vi har imidlertid fundet ud af, at den manifeste refraktion er nyttig til at forudsige det astigmatiske bidrag fra den bageste cornea. Det kan give et fingerpeg om, hvor aggressivt vi skal være med hensyn til at behandle mod- eller skrå astigmatisme. Hvis en person f.eks. har astigmatisme mod den rette retning, er det ikke ualmindeligt at få øje på den bageste hornhinde
bidraget i den refraktive astigmatisme. Dette kan fortælle os, at vi skal behandle den samlede corneale astigmatisme mere aggressivt.”
3. Hvad gør en person til en dårlig kandidat til en torisk IOL?
“Jeg ville undgå at implantere en torisk linse i et øje med markant uregelmæssig astigmatisme, hvor den manifeste refraktion ikke formår at neutralisere astigmatismen,” siger Dr. Waring. “Uregelmæssig astigmatisme kan opdeles i to typer: skæv radialakse og asymmetrisk bowtie. I øjne med en af disse to typer bør en torisk linse anvendes med forsigtighed.
“Hvis astigmatismen er en asymmetrisk bowtie, er det rigtigt, at en torisk IOL kan hjælpe med at afvikle den”, fortsætter han. “Men i et ekstremt eksempel som keratoconus bør man have en omhyggelig diskussion med patienten, fordi han eller hun måske skal bære en speciel stiv eller hybrid kontaktlinse bagefter. Ved at implantere en torisk linse i den situation har man gjort astigmatismen meget mere optisk kompleks.”
Dr. Chu er enig. “Jeg ville være forsigtig med at anbringe en torisk linse i et øje med uregelmæssig astigmatisme,” siger han. “Det omfatter øjne med keratoconus eller pellucid marginal degeneration. Hvis den resterende astigmatisme stadig skal korrigeres, og patienten har brug for en kontaktlinse, kan det være nødvendigt med en kompleks linse som f.eks. en bi-torisk kontaktlinse. Disse kan være vanskeligere at tilpasse, og de er dyrere. Man skal tænke på, hvad der vil ske efter operationen, hvis patienten ønsker yderligere reduktion af astigmatismen.”
4. Hvor meget betyder astigmatisme på hornhindens bageste overflade, og hvordan skal jeg tage højde for det?
“Toriske IOL’er har eksisteret længe nok til, at de fleste af os ved, at der er en komponent af astigmatisme på den bageste del af hornhinden, som vi skal tage højde for,” siger Dr. Chu. “Mange praksis er ved at gå over til instrumenter, der kan se på både de forreste og bageste overflader af cornea og beregne den samlede corneale styrke. Det er vigtigt, når vi forsøger at finjustere resultaterne, men i det mindste skal man i den indledende vurdering se på den forreste overfladetopografi for at afgøre, om man er egnet til en torisk IOL og placeringen af den.”
Dr. Waring mener, at det er vigtigt at tage hensyn til det refraktive bidrag fra den bageste cornea. “Det er vigtigt at forstå, hvordan den posteriore astigmatisme fungerer,” bemærker han. “Den har en tendens til at opføre sig på forudsigelige måder, så i de fleste tilfælde kan man tage højde for den uden at have en nøjagtig måling.
“Langt de fleste mennesker har naturligt med-the-rule posterior corneal astigmatisme,” forklarer han. “Refraktivt set skaber det astigmatisme mod den ydre regel, fordi den bageste hornhinde fungerer som en minuslinse. Derfor skal vi være mere aggressive, når vi behandler topografisk astigmatisme på den forreste overflade mod den forreste kant, og mindre aggressive, når vi behandler astigmatisme med den forreste kant.
“Det skal dog bemærkes, at patienter, der har med-the-rule astigmatisme, har en tendens til at være mere forudsigelige med hensyn til at bestemme den bageste corneas bidrag”, fortsætter han. “Dette bidrag er mindre forudsigeligt, når astigmatismen er skrå, og endnu mere uforudsigeligt, når den er mod-the-rule. Heldigvis giver de nuværende fremskridt inden for teknologi og diagnostik os mulighed for direkte at måle bidraget fra den bageste hornhinde med hensyn til størrelse og retning.”
Dr. Chang gentager, at Barretts toriske beregner bruger keratometriaflæsningerne fra undersøgelsen og foretager en teoretisk justering for astigmatisme i den bageste hornhinde. “Den posteriore corneale astigmatisme påvirker ikke kun størrelsen af den optimale toriske effekt, men også aksen for skrå astigmatisme,” påpeger han. “Desuden har IOL Master 700 nu ‘TK’-software, der måler den samlede keratometri ved at kombinere de forreste og bageste hornhindekrømheder. Sidstnævnte udledes ved at kombinere hornhindetykkelsen, som bestemmes ved OCT, med de telecentriske keratometriaflæsninger.”
Dr. Chang tilføjer, at en undersøgelse af Tiago Ferreira, MD, og kolleger viste, at direkte måling af den bageste hornhindekrumning ikke gav bedre resultater end ved at bruge de teoretiske justeringer i Barretts toriske beregner.1 “Under alle omstændigheder”, siger Dr. Chang, “ville jeg bestemt ikke ignorere bageste hornhindeastigmatisme. Det er meget vigtigt at bruge Barretts toriske beregner og efter min erfaring meget pålideligt.”
Dr. Chu siger, at han som kliniker mener, at det måske ikke gør en stor forskel i resultatet for mange patienter at overse bidraget fra den bageste hornhinde, hvis man ser bort fra den bageste hornhinde. “Ikke desto mindre ser vi i vores praksis på det hos alle patienter”, siger han. “Det er et skridt, man er nødt til at tage, hvis man ønsker at forbedre sine resultater. Det hjælper med at minimere overraskelser, og det forbedrer procentdelen af patienter, der ser godt uden briller efter torisk IOL-implantation.”
Dr. Waring tilføjer, at det er godt at stræbe efter at efterlade ca. 0,25 D astigmatisme med den rette astigmatisme. “Det skyldes, at astigmatismen i den forreste hornhinde vil flytte sig en lille smule, efterhånden som øjet bliver ældre, fra med-the-rule til imod-the-rule,” forklarer han. “Hvis man efterlader en meget lille mængde med-the-rule-astigmatisme, vil det hjælpe med at opveje denne ændring over tid.”
5. Er blækmærker tilstrækkelige til at opnå nøjagtig intraoperativ justering?
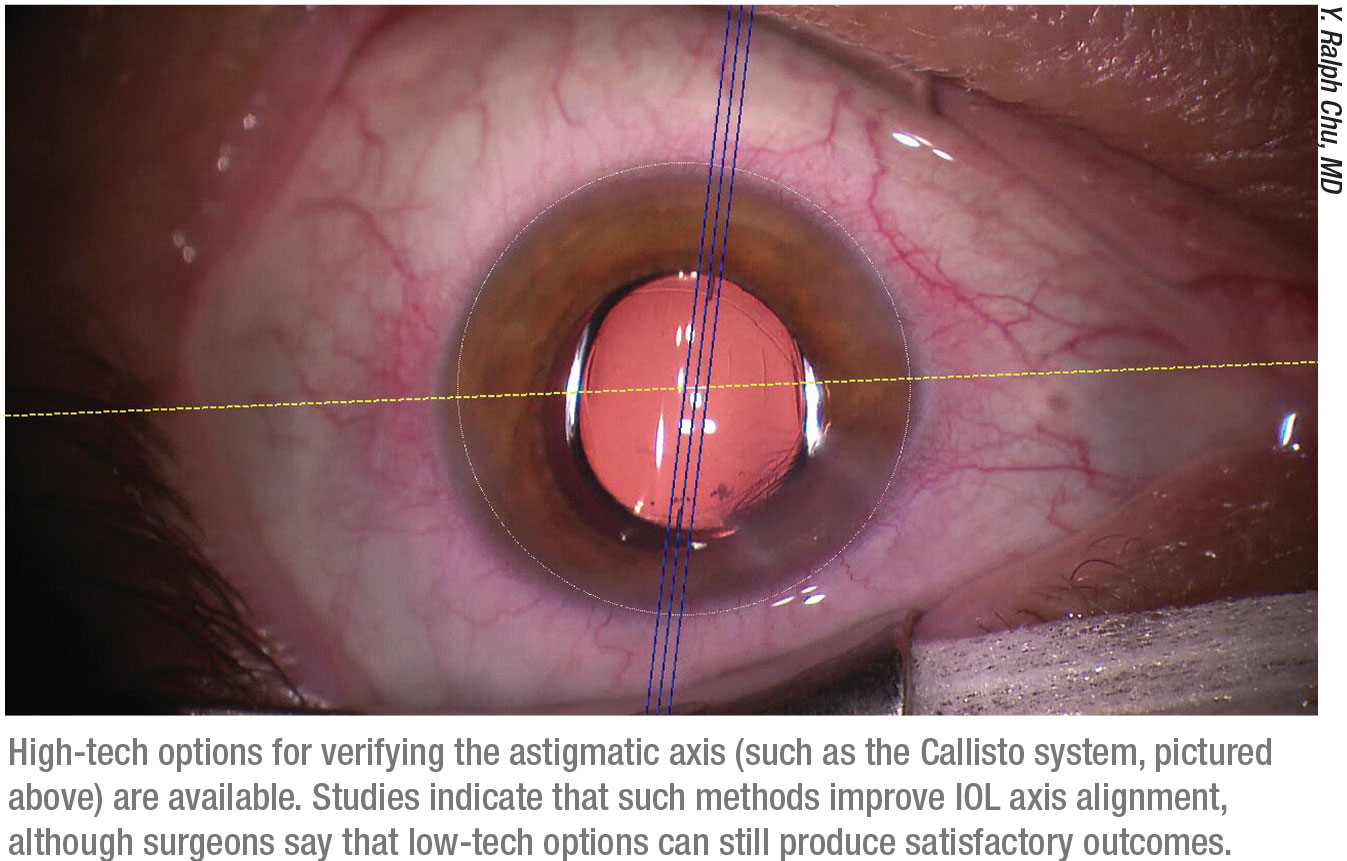
Dr. Chu påpeger, at det er afgørende at få den rigtige akseorientering. “En lille procentdel af øjnene roterer en smule, når patienten går fra siddende til liggende stilling,” bemærker han. “Så det er vigtigt at have en teknik, der holder orienteringsaksen justeret. Jeg mener, at manuelle markeringsteknikker stadig fungerer i hænderne på en erfaren kirurg, men der er sket flere teknologiske fremskridt, som kan øge nøjagtigheden af justeringen. I vores praksis bruger vi f.eks. Callisto vejledningssystemet. (Se billedet, s. 29.)
“Der findes mange avancerede systemer”, fortsætter han. “Jeg kan godt lide de markørløse teknologier, der anvender digital justering baseret på et præoperativt hornhindebillede, som kan anvendes i realtid under operationen. Undersøgelser har vist, at disse teknologier faktisk er mere præcise end manuelle markeringsmetoder. Det betyder dog ikke, at det er en dårlig ting at bruge manuel markering. Jeg har set nogle manuelle markeringsapparater, der fungerer godt, og nogle kirurger har gode resultater, selv ved blot at bruge anatomiske retningslinjer.”
Dr. Chang er enig i, at det kan være mindre end ideelt at stole på penneblækmarkering. “En undersøgelse af Yasushi Inoue, MD, og kolleger2 viste, at 28 procent af den gennemsnitlige nettomiddelfejljustering af toriske IOL’er efter et år skyldes kirurgisk fejljustering snarere end postoperativ rotation,” siger han. “Kirurgerne i denne undersøgelse anvendte blækmarkering udført præoperativt ved en spaltelampe. Min erfaring er, at digital akseregistrering er en væsentlig forbedring i forhold til frihåndsmærkning med pen af den horisontale akse. Vi bruger Zeiss’ Callisto-system, som registrerer live-billedet fra Zeiss’ Lumera 700-mikroskop med et billede fra
IOLMaster 700-evalueringen.”
For at sikre nøjagtig justering siger Dr. Waring, at han bruger en intrastromal torisk registreringsmarkering, der er lavet med en femtosekunderlaser. “Der er ved at blive udviklet systemer til torisk justering, som vil registrere præoperativ tomografi til et intraoperativt mærke lavet med en laser, uanset om det er i hornhindeplanet eller på linseplanet på kapslen,” siger han. “Ud over at give mulighed for præcis justering gør disse arkiverede, intrastromale femtosekund-registreringsmærker det muligt for os at kontrollere på den første postoperative dag for at bekræfte, at linsen rent faktisk er i den tilsigtede position. Desuden kan vi, hvis patienten nogensinde får en ændring i synet i fremtiden, se efter, om linsen stadig er korrekt justeret. Vi bruger også et aximeter og en torisk markør til at dobbelttjekke justeringen.
“Selvfølgelig spiller intraoperativ aberrometri også en rolle i denne sammenhæng”, tilføjer han. “Vi bruger det i øjeblikket ikke til astigmatismehåndtering i vores praksis, hovedsagelig på grund af ineffektivitet og antallet af intraoperative variabler. Vi bruger det stadig til øjne, der har gennemgået tidligere refraktiv kirurgi, men vi bruger det sjældnere selv i den situation, hovedsagelig fordi nutidens avancerede formler til beregning af IOL-styrke er så gode. Formlerne giver fremragende resultater uden hjælp fra aberrometeretret. Vi har dog respekterede kolleger, som er meget afhængige af intraoperativ aberrometri, så det er endnu et værktøj i værktøjskassen.”
6. Hvad kan jeg gøre intraoperativt for at minimere den postoperative rotation?
Disse strategier kan hjælpe:
– Vær særlig forsigtig med at oprette og lukke såret. “En omhyggelig sårkonstruktion og sårlukning er afgørende for at holde linsen i position,” siger Dr. Waring.
– Undgå at bruge en dispersiv OVD. “En dispersiv OVD vil gøre IOL-overfladen mere glat,” bemærker Dr. Chang.
– Udfør en automatiseret capsulotomi. “En ensartet capsulorhexis, hvad angår størrelse og form, uanset om den udføres med en femtosekunderlaser eller ved hjælp af et termisk apparat som Zepto, sikrer ensartet overlapning over kanten af optikken,” påpeger Dr. Waring. “Det gør det mindre sandsynligt, at du vil få linsen tiltet eller decentreret.”
– Påfør et let bagudrettet tryk på linseoptikken efter implantation. “Dette vil hjælpe med at sikre, at optik og haptik sidder i den bageste del af kapslen,” forklarer Dr. Waring.
– Vær omhyggelig med at fjerne al OVD bag IOL’en ved hjælp af skylle-/aspirationsservietten. Dr. Chu bemærker, at det er afgørende at få al viskoelastisk materiale ud bag linsen. “Du skal vente, indtil haptikken og linsen har åbnet sig, og de er stabile inde i posen,” siger han. “Tålmodighed tæller. Når linsen så har foldet sig ordentligt ud, skal man sikre sig, at al viskoelastik er ude bag linsen. At være opmærksom på disse detaljer er med til at holde linsen på plads efter operationen.”
– Lad øjet være blødt ved afslutningen af operationen. “Hvis kapselposen oppustes med BSS, vil det gøre tidlig postoperativ rotation mere sandsynlig,” siger Dr. Chang.
7. Hvad skal patienten vide?
Kirurgerne bemærker, at patienterne bør informeres om, at en postoperativ korrektion kan blive nødvendig, selv om det er usandsynligt, men at det kan blive nødvendigt. Dr. Waring påpeger desuden, at man skal oplyse patienten omhyggeligt om, at man skal undgå ethvert postoperativt indre eller ydre tryk på øjet efter operationen. “Det omfatter, at der ikke skal lægges noget tryk på øjet i den tidlige postoperative periode”, siger han.
8. Hvor meget postoperativ rotation bør udløse en korrektion?
Dr. Chang siger, at det er meget sikkert og nemt at rotere en fejljusteret torisk IOL på operationsstuen i løbet af de første uger efter operationen. “Alligevel er der mange kirurger, der ikke tilbyder deres patienter denne mulighed”, bemærker han. “Det berøver disse patienter et bedre refraktivt resultat.”
Dr. Chang bemærker, at en af hans undersøgelser, som han var medforfatter til sammen med sin partner, Bryan Lee, MD, viste, at selv under ideelle omstændigheder kan en torisk IOL rotere ud af akse postoperativt.3 Undersøgelsen viste også, at ikke alle toriske IOL’er har den samme rotationsstabilitet. “Vores sammenlignende undersøgelse af toriske monofokale IOL’er viste, at AcrySof-platformen roterede betydeligt mindre end Tecnis-platformen”, siger han. “Som et resultat af denne undersøgelse undersøgte Johnson & Johnson Vision omhyggeligt forskellige designmodifikationer for at reducere rotationen af den toriske Tecnis IOL. Disse ændringer blev for nylig godkendt og indarbejdet i alle deres monofokale toriske IOL’er.” (Tecnis Toric II, som har disse nye designfunktioner, blev netop godkendt i midten af december.)
Så: Hvordan beslutter man, at en torisk IOL er tilstrækkeligt fejljusteret til, at den skal roteres igen postoperativt? Dr. Waring siger, at han har en lav tærskel for at gå ind igen for at korrigere linsejusteringen – hvis flere betingelser er opfyldt. “For det første skal problemet være et resultat af rotation af linsen”, siger han. “For det andet skal det forårsage en betydelig nedgang i patientens ukorrigerede syn, som kan neutraliseres refraktivt. For det tredje skal patientens syn være tæt på en sfærisk ækvivalent til plano. For det fjerde skal vi tro, at problemet kan løses ved en simpel omplacering af linsen. Men det er sjældent, at vi har brug for at gøre dette ved hjælp af de kirurgiske teknikker, som jeg har beskrevet.”
Dr. Chu siger, at hans patienter med toriske linser er patienter med refraktiv kirurgi, og det påvirker hans beslutning. “Vi behandler ikke bare en refraktion,” siger han. “Vi fokuserer på hele patienten og på, hvordan patienterne fungerer i deres liv, og vi spørger, om de er tilfredse med resultatet.”
“Selvfølgelig er patientens mening vigtig,” er Dr. Waring enig. “Men vi mener, at hvis vi optimerer det refraktive resultat, selv når patienten ikke er utilfreds – især hvis patienten er “lunken” med resultatet – kan vi gå fra godt til godt og flytte nålen med hensyn til indtrængning på markedet. Vi kan øge mundtlig omtale og opmærksomhed, hvis vi tager de ekstra skridt og giver patienten det bedst mulige syn. Vi ønsker ikke patienter, der er lunkne over deres oplevelse. Vi vil have patienter, der er begejstrede for deres resultater og råber højt om, hvor fantastisk godt de ser.”
Dr. Chu siger, at det afhænger af situationen, om han vil gå tilbage til et øje for at justere en linse, der er roteret ud af positionen. “Jeg har ikke en bestemt grad af rotation, der får mig til at beslutte at gå ind igen”, siger han. “Der er mange måder at forbedre den resterende astigmatisme efter torisk IOL-implantation på ud over IOL-repositionering, såsom lasersynskorrektion og briller.”
“Foretag en eventuel re-rotation ret tidligt – men
skynd dig ikke at gøre det.”
-Y. Ralph Chu, MD
9. Hvor længe skal jeg vente, før jeg går ind igen for at omjustere linsen?
Dr. Waring siger, at det afhænger af flere faktorer, hvor hurtigt du går tilbage for at korrigere en rotation – i det sjældne tilfælde, hvor det er nødvendigt. “Alle heler forskelligt, men generelt gælder det, at jo hurtigere du foretager korrektionen, jo bedre,” siger han. “I nogle tilfælde vil du dog måske gerne vente et par dage for at give hornhinden en chance for at stabilisere sig refraktivt. Jeg ville basere timingen på de specifikke omstændigheder i det enkelte tilfælde. Hvis problemet er en tydelig linserotation, der forårsager en alvorlig forringelse af synet, ville jeg ikke vente med at tage fat på problemet. I den situation vil ventetid virke imod dig. Men hvis problemet er subtilt, og du ikke føler, at hornhinden har stabiliseret sig refraktivt, er det rimeligt at vente en uge eller to for at finde ud af, hvad problemet er.”
“Hvis du er nødt til at re-rotere linsen postoperativt, hjælper det nogle gange at vente en uge eller to,” siger Dr. Chu. “Det giver kapslen mulighed for at trække sig lidt sammen, hvilket hjælper med at holde linsen i en mere stabil position efter genrotationen. Så man behøver ikke at foretage en korrektion den næste dag. Faktisk vil linsen nogle gange rotere igen, hvis man gør det. Det vigtigste er at foretage en eventuel re-rotation ret tidligt – men man skal ikke haste sig ud i det.”
10. Hvordan kan jeg justere en linse så præcist som muligt?
“Et værktøj, som mange øjenlæger finder uvurderligt, er hjemmesiden astigmatismfix.com, der er oprettet af David Hardten, MD, og John
Berdahl, MD,” bemærker Dr. Waring. “Det er et websted med fri kilde. Du indtaster de refraktive data, og den fortæller dig, om der er behov for en rotation, og i så fald i hvilken retning og med hvor meget.”
Dr. Chang er enig. “Hvis en torisk IOL er fejljusteret, bruger vi onlineværktøjet astigmatismfix.com til at se, hvor meget forbedring der vil ske, hvis vi roterer linsen”, tilføjer han. “Hvis vi beregner, at der vil være en betydelig refraktiv forbedring, foreslår vi aggressivt denne mulighed til patienterne.”
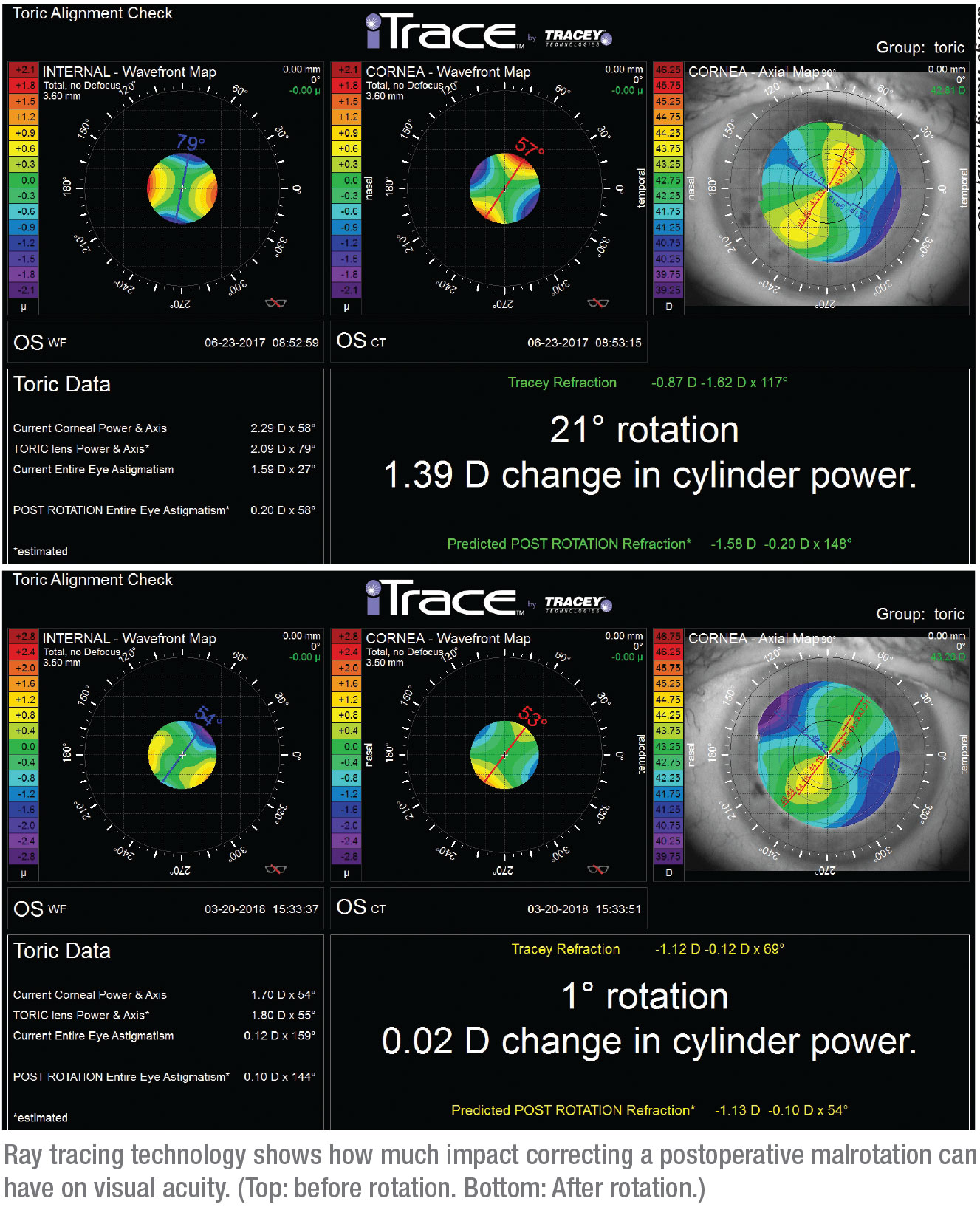
Dr. Waring bemærker, at et andet nyttigt instrument – både med hensyn til at afgøre, om det er nødvendigt at rotere linsen, og i så fald hvor meget der skal roteres – er iTrace-systemet fra Tracey Technologies. “Det er et ray-tracing aberrometer”, forklarer han. “Det kan måle hornhindens astigmatisme og linsens position og derefter fortælle dig i realtid, om der er behov for en rotation, og hvor meget.”
11. Skal jeg eje den mest avancerede teknologi, før jeg kan tilbyde toriske IOL’er?
“For kirurger, der lige er begyndt at tænke på toriske IOL’er, kan processen virke skræmmende i betragtning af alle de forskellige teknologier og værktøjer, der er til rådighed,” siger Dr. Chu. “Jeg tror ikke, at de skal lade sig skræmme. Den kirurgiske teknik til implantering af en torisk linse er velkendt for kirurger. De vigtigste trin er at opnå en god topografi præoperativt og derefter at markere og bekræfte justeringen intraoperativt.
“De to områder, der kan være lidt udfordrende for en person, der tilbyder toriske linser for første gang, er at afgøre, hvornår en patient ikke er en god kandidat, og at forsøge at korrigere en lille mængde astigmatisme”, siger han. “Men hvis du starter med en person, der har en betydelig, regelmæssig astigmatisme – f.eks. 2 D – vil du få rigtig gode resultater, så længe du justerer linsen korrekt.”
Hvad med behovet for avanceret teknologi til direkte at måle den refraktive virkning af hornhindens bageste overflade? “Jeg vil ikke sige, at det er afgørende, men det anbefales bestemt,” siger Dr. Waring. “Dagens avancerede teknologi, uanset om det er højopløsnings-OCT, der kan måle den bageste del af hornhinden direkte, eller en avanceret tomografienhed, giver os meget mere information, og det kan hjælpe os med at få de bedst mulige resultater.”
Geting It Right
Dr. Chu bemærker, at det vigtigste aspekt af alt dette er, at astigmatisme ikke længere bliver overset. “Vi har toriske ICL’er såvel som toriske intraokulære linser”, påpeger han. “Flere kirurger udfører limbal afslappende indsnit. Virkeligheden er, at det at tænke på astigmatisme og gøre, hvad vi kan for at mindske den, er blevet en vigtig del af den moderne kataraktkirurgi.” REVIEW
Dr. Waring er konsulent hos Johnson & Johnson Vision. Dr. Chang er konsulent for Carl Zeiss og Johnson & Johnson Vision. Dr. Chu er konsulent for Bausch+Lomb og Carl Zeiss.
1. Ferreira TB, Ribeiro P, Ribeiro FJ, O’Neill JG. Sammenligning af astigmatiske forudsigelsesfejl i forbindelse med nye beregningsmetoder for toriske intraokulære linser. J Cataract Refract Surg 2017;43:3:340-347.
2. Inoue Y, Takehara H, Oshika T. Axis misalignment of toric intraocular lens: Placeringsfejl og postoperativ rotation. Ophthalmology 2017;124:9:1424-1425.
3. Lee BS, Chang DF. Sammenligning af rotationsstabiliteten af to toriske intraokulære linser i 1.273 på hinanden følgende øjne. Ophthalmology 2018;125:1325–1331.