
ALLISON SIEBECKER, ND, MSOM, LAC
STEVEN SANDBURG-LEWIS, ND, DHANP
Uno dei nostri principali obiettivi è educare i medici sui trattamenti efficaci per la sindrome dell’intestino irritabile (IBS). Nel nostro ultimo articolo sulla crescita batterica dell’intestino tenue (SIBO), abbiamo spiegato le basi di questa importante causa di IBS. Come follow-up, ora discuteremo i punti sottili della diagnosi e dell’interpretazione dei test (con esempi di casi) così come la dieta, i probiotici, la riparazione e la prevenzione.
Diagnosi della SIBO
Ci sono 2 test che possono diagnosticare la SIBO: l’endoscopia con coltura e il test del respiro con idrogeno/metano. Né il test delle feci né quello degli acidi organici nelle urine possono diagnosticare la SIBO. Il metodo più comune per valutare la SIBO è il test del respiro con idrogeno/metano, perché offre le informazioni più accurate e dettagliate ed è anche non invasivo e poco costoso. In confronto, l’endoscopia, pur offrendo una misurazione diretta, ha diversi limiti. È invasiva, costosa e può campionare solo l’intestino tenue prossimale, poiché l’endoscopia in genere non si estende oltre il duodeno.1 Questa è una limitazione significativa poiché si ritiene che la SIBO distale sia più comune.2 Inoltre, la coltura non può riflettere accuratamente i batteri anaerobi presenti nella SIBO poiché la maggior parte dei batteri anaerobi non può essere coltivata.3 Allo stesso modo, il test degli acidi organici, che può indirettamente indicare la crescita eccessiva dei batteri attraverso la presenza di ippurato urinario, p-idrossibenzoato e altri metaboliti batterici, non può distinguere la posizione della crescita eccessiva tra l’intestino tenue distale e l’intestino crasso prossimale, né offrire i dettagli forniti in un test del respiro.4 I test delle feci possono solo suggerire la crescita eccessiva dei batteri nell’intestino crasso, anche se possono mostrare il malassorbimento dei grassi che spesso risulta dalla SIBO.
La crescita eccessiva dei batteri produce quantità eccessive di idrogeno e/o metano.5, 6 Questi gas non sono prodotti dall’uomo ma sono i sottoprodotti metabolici della fermentazione dei carboidrati da parte dei batteri intestinali.7 Il test del respiro misura questi gas ed è quindi un test indiretto; tuttavia, specifica quali gas sono presenti, così come la posizione e la gravità della SIBO. Queste informazioni sono spesso essenziali per il trattamento e la valutazione della prognosi. Inoltre, la maggior parte degli studi di ricerca sulla SIBO utilizza il breath test.
Dopo la raccolta di un campione di base a digiuno, viene ingerita una soluzione di lattulosio, uno zucchero sintetico non assorbibile, come substrato per la fermentazione batterica. Solo i batteri, non gli esseri umani, producono gli enzimi per digerire il lattulosio. Il lattulosio impiega circa 2 ore per attraversare l’intestino tenue. I campioni seriali di respiro sono presi ogni 15-20 minuti durante questo tempo per riflettere la quantità di batteri dell’intestino tenue, e per una terza ora, che riflette l’intestino crasso. Sebbene il tempo di transito del lattulosio nell’intestino tenue sia discusso in letteratura, un minimo di 90 minuti è generalmente accettato per riflettere correttamente la SIBO.2 Il glucosio può anche essere usato come substrato del test, ma a causa del suo rapido assorbimento nell’intestino tenue prossimale, non riesce a identificare la SIBO distale.2 Se il test del glucosio è negativo, un test del lattulosio è ancora necessario per verificare la SIBO distale.
Il test richiede una dieta di preparazione di 24 ore e un digiuno notturno. La preparazione per il test varia da laboratorio a laboratorio, ma una tipica dieta di preparazione è limitata a riso bianco, pesce/pollame/carne, uova, formaggi a pasta dura, brodo di manzo o di pollo (non brodo di ossa o brodo), olio, sale e pepe. Lo scopo della dieta preparatoria è quello di ottenere una reazione chiara alla soluzione del test riducendo la presenza di alimenti fermentabili. In alcuni casi, possono essere necessari 2 giorni di dieta preparatoria per ridurre sufficientemente i gas di base a negativi. Gli antibiotici non dovrebbero essere usati per almeno 2 settimane prima di un test iniziale, anche se alcune fonti raccomandano 4 settimane.7 Se un paziente è sotto antibiotici continui e si sospetta la SIBO, il test del respiro iniziale può essere eseguito senza interrompere gli antibiotici.
Il test può essere eseguito in una struttura con una macchina per il test del respiro o a casa con un kit che viene spedito per l’analisi. (Fare riferimento a www.siboinfo.com/testing.) Non tutti i laboratori testano il metano, poiché la strumentazione varia. Il test del metano è importante perché il trattamento può essere diverso per il metano rispetto all’idrogeno.
L’interpretazione del test può variare ampiamente tra i professionisti.2 Non ci sono criteri concordati, una situazione che speriamo di vedere risolta. È molto probabile che un paziente possa essere considerato positivo da un medico/laboratorio e negativo da un altro. I criteri forniti dal produttore della macchina per un test positivo sono i seguenti:8
– Un aumento rispetto al valore più basso precedente nella produzione di idrogeno di 20 parti per milione (ppm) o superiore entro 120 minuti dall’ingestione del lattulosio
– Un aumento rispetto al valore più basso precedente nella produzione di metano di 12 ppm o superiore entro 120 minuti dall’ingestione un aumento, rispetto al valore più basso precedente, della produzione combinata di idrogeno e metano pari o superiore a 15 ppm entro 120 minuti dall’ingestione del lattulosio
Abbiamo constatato che un livello assoluto di gas pari o superiore ai livelli positivi di ppm forniti da QuinTron, senza un aumento rispetto alla linea di base o al valore più basso precedente, si correla bene con la SIBO clinica. Questo è particolarmente vero per il gas metano, che può avere un modello di una linea di base elevata (> 12 ppm) che rimane elevata per tutta la durata del test (Figura 1). In casi come questi, il metano può aumentare solo di 5 ppm, ma il livello di ppm è costantemente sopra il cutoff positivo. L’interpretazione dell’idrogeno o del metano elevati sul campione di base (prima dell’ingestione di lattulosio) è controversa, ma noi preferiamo considerare un valore di base elevato come un test positivo9, 10 (Figura 2), a meno che i livelli di gas non scendano dopo la linea di base e continuino a diminuire o a rimanere bassi durante le prime 2 ore, indicando una dieta preparatoria impropria (Figure 3 e 3.5).
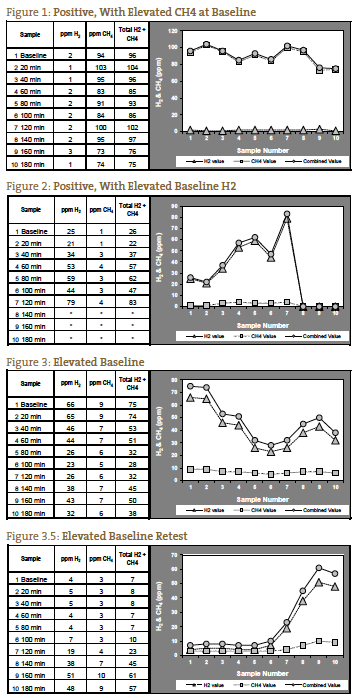
Il classico positivo per la SIBO è stato considerato un doppio picco, con il primo picco che rappresenta la SIBO e il secondo picco che rappresenta la normale abbondanza di batteri del grande intestino (Figura 4). Questa è una presentazione poco frequente nella nostra esperienza. Più spesso vediamo 1 picco che aumenta ancora di più nella terza ora, che rappresenta la SIBO distale seguita dai normali batteri dell’intestino crasso (Figura 5).
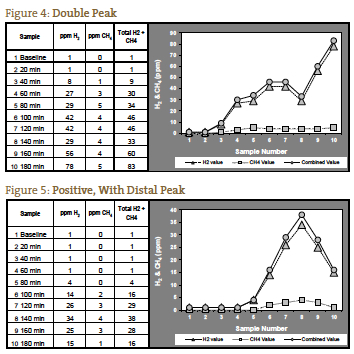
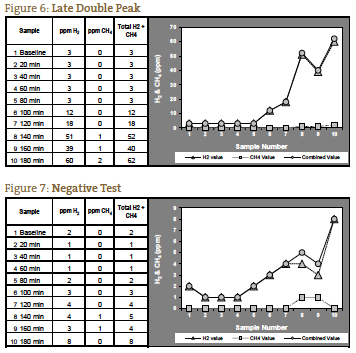
Se i gas misurati non aumentano fino a dopo 120 minuti, è possibile che ciò sia dovuto a un tempo di transito prolungato, che abbiamo visto in pazienti con grave costipazione. In un tale paziente con il quadro sintomatologico previsto per la SIBO di tipo costipazione, un aumento significativo a 140 minuti può essere interpretato come un test positivo (Figura 6). La Figura 7 rappresenta un test negativo; si noti che la scala a sinistra del grafico è ridotta per riflettere i livelli di gas più bassi. Le figure da 1 a 7 sono esempi di casi forniti dal laboratorio del NCNM.
I test del respiro possono essere utilizzati in casi pediatrici, a condizione che il bambino possa seguire correttamente le istruzioni per soffiare nel dispositivo di raccolta. Per quelli sotto i 3 anni, il test è meglio farlo in ufficio/laboratorio, a causa delle differenze nei metodi di raccolta rispetto ai kit casalinghi. Il dosaggio pediatrico del lattulosio è di 1g/kg di peso corporeo, con un massimo di 10 g (a partire da 22 libbre si riceve la dose massima di 10 g per gli adulti).11 I kit di lattulosio possono essere ordinati solo dai medici prescrittori, poiché il lattulosio è un prodotto soggetto a prescrizione medica.
Trattamento alimentare
Le diete usate per trattare la SIBO riducono la carica batterica e la fermentazione dei carboidrati, oltre a favorire la guarigione dei tessuti. Fanno questo diminuendo i polisaccaridi, oligosaccaridi e disaccaridi attraverso l’eliminazione di tutti i cereali, verdure amidacee, lattosio e dolcificanti diversi dal miele. I legumi vengono eliminati inizialmente. Abbiamo scoperto che utilizzare la Dieta dei Carboidrati Specifici™ (SCD) o la sua variante, la dieta Gut and Psychology Syndrome™ (GAPS) come dieta di base, con l’incorporazione delle raccomandazioni di frutta e verdura della dieta Low FODMAP™ (Tabella 1) è un approccio efficace. (Vedere la Tabella 2 per le risorse della dieta SIBO.) La dieta Low FODMAP è una dieta per il trattamento dell’IBS che è il risultato dello studio dei livelli di carboidrati fermentabili negli alimenti; ha un tasso di successo del 76% per l’IBS.12 La dieta FODMAP non è specificamente progettata per la SIBO e quindi non elimina fonti di polisaccaridi e disaccaridi come cereali, amido, verdure amidacee e saccarosio. L’eliminazione di questi polisaccaridi e disaccaridi è essenziale nella SIBO. Nella SIBO, i carboidrati ben assorbiti, alimenti che di solito vanno a nutrire l’ospite, alimentano invece l’aumento dei batteri dell’intestino tenue, creando sintomi e alimentando una maggiore crescita batterica1 (Figura 8).
Ogni dieta dovrà essere individualizzata per prove ed errori nel tempo. Fornire una tabella alimentare o una particolare prescrizione dietetica offre semplicemente un punto di partenza.
Le diete a basso contenuto di carboidrati sono diete per la perdita di peso. Si deve prestare particolare attenzione a coloro che sono borderline o sottopeso. Se una dieta SIBO porta ad un’eccessiva perdita di peso, questa strategia dietetica dovrà essere modificata per permettere più carboidrati. In queste circostanze una o più delle altre 3 opzioni di trattamento descritte nel nostro precedente articolo dovrebbero essere considerate, insieme al riso bianco, al glucosio e ad altre fonti di carboidrati.
I probiotici
I probiotici sono un intervento controverso nella SIBO perché i lattobacilli sono stati coltivati nella SIBO13 e c’è preoccupazione di aggiungere al sovraccarico batterico. Questo è particolarmente vero quando c’è una ridotta motilità dovuta a un complesso motore migrante disfunzionale (MMC). Nonostante questa preoccupazione, i pochi studi sui probiotici che si sono concentrati direttamente sulla SIBO hanno mostrato buoni risultati, con un tasso di eradicazione del 47% con Bacillus clausii come unico trattamento,14 un tasso di successo del 64% con Lactobacillus casei Shirota come unico trattamento,15 e un miglioramento clinico dell’82% con Lactobacillus casei e L. plantarum, Streptococcus faecalis, e Bifidobacter brevis come unico trattamento.16 Lo yogurt probiotico contenente Lactobacillus johnsonii ha normalizzato le risposte delle citochine, riducendo l’infiammazione cronica di basso grado riscontrata nella SIBO, dopo 4 settimane di integrazione.17 Abbiamo visto buoni risultati nei nostri pazienti con SIBO utilizzando vari probiotici multi ceppo e singoli, nonché yogurt fatto in casa senza lattosio e verdure coltivate.
Un punto chiave per l’uso di integratori probiotici nella SIBO è evitare i prebiotici come ingredienti principali. I prebiotici sono cibo fermentabile per i batteri che può esacerbare i sintomi durante la SIBO attiva e incoraggiare la crescita batterica post-SIBO. I prebiotici comuni che si trovano negli integratori probiotici includono: FOS (frutto-oligosaccaridi), MOS (mannano-oligosaccaridi), GOS (galatto-oligosaccaridi), inulina e arabinogalattano. I prebiotici possono essere tollerati singolarmente nelle piccole quantità usate come ingredienti di base.
Permeabilità intestinale
Gli studi che esaminano il tasso di guarigione della mucosa dopo la SIBO hanno scoperto che la permeabilità intestinale si normalizza nel 75%-100% dei pazienti con SIBO entro quattro settimane dal successo del trattamento antibiotico.18,19 Per coloro la cui permeabilità non si normalizza, gli integratori possono aiutare il processo di guarigione.
Le erbe mucillaginose sono tradizionalmente impiegate per la guarigione delle mucose, tra cui Glycyrrhiza glabra (liquirizia), Ulmus fulva (olmo scivoloso), Aloe vera, e Althea officinalis (altea); tuttavia, il loro uso post-SIBO è controverso a causa del loro contenuto di mucopolisaccaridi che potrebbero incoraggiare la ricrescita batterica. I nutrienti specifici che abbiamo usato includono colostro (2-6 g QD), L-glutammina (375-1500+ mg QD), zinco carnosina (75-150 mg QD), vitamine A e D, spesso date come olio di fegato di merluzzo (1 cucchiaio QD), curcumina (400 mg a 3 g QD), resveratrolo (250 mg a 2 g QD), glutatione, come liposomiale orale (50-425 mg QD) o il precursore del glutatione N-acetilcisteina (200-600 mg QD. Gli integratori sono dati per 1 a 3 mesi, o possono essere continuati a lungo termine. Dosaggi più elevati di curcumina e resveratrolo vengono somministrati per 2 settimane allo scopo di down-regolare NF-Κβ, un mediatore dell’aumentata permeabilità intestinale, seguiti da livelli di mantenimento più moderati.20, 21,22
Prevenzione
Supplementi
L’acido cloridrico betaina o gli integratori amari a base di erbe, che favoriscono la secrezione di acido cloridrico (HCl)23 possono essere usati per diminuire il carico di batteri ingeriti. Quando si considera l’integrazione di HCl, il test del pH di Heidelberg è il gold standard.
Spaziatura dei pasti
Oltre agli agenti procinetici (discussi nel nostro articolo di gennaio 2013), distanziare i pasti di 4 o 5 ore, ingerendo solo acqua, permette al complesso motore migrante (MMC) di pulire l’intestino tenue dai batteri durante la notte e tra i pasti.24 Abbiamo scoperto che questo è molto utile clinicamente. Se una dieta SIBO a basso contenuto di carboidrati non corregge l’ipoglicemia, questa strategia dovrà essere modificata per consentire pasti più frequenti.
Le prospettive attuali sull’interpretazione dei test e le strategie di trattamento saranno discusse al SIBO Symposium 2014, il 18-19 gennaio a Portland OR, e saranno disponibili anche tramite webinar dal vivo e registrati (www.sibosymposium.com).
 Allison Siebecker, ND, MSOM, LAc è laureata al National College of Natural Medicine (Portland, Oregon), dove è specializzata nel trattamento della crescita batterica del piccolo intestino (SIBO) ed è professore aggiunto di gastroenterologia avanzata. Attualmente sta scrivendo un libro sulla SIBO. Visita il suo sito educativo sulla SIBO all’indirizzo www.siboinfo.com.
Allison Siebecker, ND, MSOM, LAc è laureata al National College of Natural Medicine (Portland, Oregon), dove è specializzata nel trattamento della crescita batterica del piccolo intestino (SIBO) ed è professore aggiunto di gastroenterologia avanzata. Attualmente sta scrivendo un libro sulla SIBO. Visita il suo sito educativo sulla SIBO all’indirizzo www.siboinfo.com.
 Steven Sandberg-Lewis, ND, DHANP, è un medico naturopata praticante sin dalla sua laurea alla National University of Natural Medicine (NUNM) nel 1978. È stato professore alla NUNM dal 1985, insegnando una varietà di corsi ma concentrandosi principalmente sulla gastroenterologia e sulla medicina fisica GI. Le sue rotazioni cliniche sono particolarmente popolari tra gli studenti di dottorato della NUNM. Oltre a supervisionare le rotazioni cliniche, mantiene anche una pratica part-time presso 8Hearts Health and Wellness a Portland, Oregon.
Steven Sandberg-Lewis, ND, DHANP, è un medico naturopata praticante sin dalla sua laurea alla National University of Natural Medicine (NUNM) nel 1978. È stato professore alla NUNM dal 1985, insegnando una varietà di corsi ma concentrandosi principalmente sulla gastroenterologia e sulla medicina fisica GI. Le sue rotazioni cliniche sono particolarmente popolari tra gli studenti di dottorato della NUNM. Oltre a supervisionare le rotazioni cliniche, mantiene anche una pratica part-time presso 8Hearts Health and Wellness a Portland, Oregon.
È un popolare conferenziere internazionale ai seminari di medicina funzionale, presenta webinar, scrive articoli per NDNR e la Townsend Letter ed è spesso intervistato su questioni di salute e malattia digestiva. È l’autore del libro di testo medico Gastroenterologia funzionale: Assessing and Addressing the Causes of Functional Digestive Disorders, Second Edition, 2017, che è disponibile su amazon.com. Nel 2010 ha co-fondato il SIBO Center al NUNM che è uno dei soli quattro centri negli Stati Uniti per la diagnosi, il trattamento, l’educazione e la ricerca sulla crescita batterica del piccolo intestino. Nel 2014 è stato nominato uno dei “Top Docs” nel numero annuale sulla sanità della rivista Portland monthly e nel 2015 è stato inserito nella OANP/NUNM Hall of Fame.
Nell’ambito della gastroenterologia, ha particolare interesse e competenza nelle malattie infiammatorie intestinali (compresa la colite microscopica), nella sindrome dell’intestino irritabile (compresa la IBS post-infettiva), nella crescita batterica del piccolo intestino (SIBO), nell’ernia iatale, nel reflusso gastroesofageo e biliare (GERD), nella discinesia biliare e negli stati cronici di nausea e vomito.
Molti dei pazienti riferiti al Dr. Sandberg-Lewis hanno condizioni digestive che hanno sfidato la diagnosi e la risoluzione efficace. Spesso questi pazienti desiderano opzioni di trattamento naturopatico al posto dei cicli di trattamenti a cui si sono precedentemente sottoposti. Egli comprende le malattie del tratto gastrointestinale, ma può anche valutare la funzione e spesso trovare trattamenti di successo per ritrovare un equilibrio nel sistema digestivo.
Il dottor Sandberg-Lewis vive a Portland con sua moglie, Kayle. I suoi interessi includono mandolino, chitarra e voce; sci di fondo; scrittura e conferenze.
1. Lin HC. Piccola crescita batterica intestinale: un quadro per la comprensione della sindrome dell’intestino irritabile. JAMA. 2004;292(7):852-858.
2. Shah ED, Basseri RJ, Chong K, Pimentel M. Abnormal breath testing in IBS: una meta-analisi. Dig Dis Sci. 2010;55(9):2441-2449.
3. Khoshini R, Dai SC, Lezcano S, Pimentel M. Una revisione sistematica dei test diagnostici per piccola crescita batterica intestinale. Dig Dis Sci. 2008;53(6):1443-1454.
4. Lord RS, Bralley JA. Applicazioni cliniche degli acidi organici urinari. Parte 2. Marcatori di disbiosi. Altern Med Rev. 2008;13(4):292-306.
5. Riordan SM, Kim R. Crescita eccessiva batterica come causa della sindrome dell’intestino irritabile. Curr Opin Gastroenterol. 2006;22(6):669-673.
6. Koide A, Yamaguchi T, Odaka T, et al. Analisi quantitativa del gas intestinale utilizzando la radiografia addominale semplice in pazienti con sindrome dell’intestino irritabile. Am J Gastroenterol. 2000;95(7):1735-1741.
7. Eisenmann A, Amann A, Said M, et al. Implementazione e interpretazione dei test del respiro di idrogeno. J Breath Res. 2008;2(4):046002.
8. Protocolli e aiuto all’interpretazione, Hydrogen/Methane Breath Tests. Milwaukee, WI: QuinTron Instrument Company, Inc; 2013.
9. Quigley EM, Quera R. Piccola crescita batterica intestinale: ruoli di antibiotici, prebiotici e probiotici. Gastroenterologia. 2006;130(2 Suppl 1):S78-S90.
10. Pimentel M, Lin HC, Enayati P, et al. Il metano, un gas prodotto dai batteri enterici, rallenta il transito intestinale e aumenta l’attività contrattile del piccolo intestino. Am J Physiol Gastrointest Liver Physiol. 2006;290(6):G1089-G1095.
11. QuinTron catalogo e informazioni. Milwaukee, WI: QuinTron Instrument Company Inc; 2012:22.
12. Staudacher HM, Whelan K, Irving PM, Lomer MC. Confronto della risposta ai sintomi in seguito al consiglio di una dieta a basso contenuto di carboidrati fermentabili (FODMAPs) rispetto al consiglio dietetico standard in pazienti con sindrome dell’intestino irritabile. J Hum Nutr Diet. 2011;24(5):487–495.
13. Bouhnik Y, Alain S, Attar A, et al. popolazioni batteriche che contaminano l’intestino superiore in pazienti con sindrome da sovracrescita batterica intestinale piccolo. Am J Gastroenterol. 1999;94(5):1327–1331.
14. Gabrielli M, Lauritano EC, Scarpellini E, et al. Bacillus clausii come trattamento della piccola crescita batterica intestinale. Am J Gastroenterol. 2009;104(5):1327-1328.
15. Barrett JS, Canale KE, Gearry RB, et al. Effetti probiotici su modelli di fermentazione intestinale in pazienti con sindrome dell’intestino irritabile. World J Gastroenterol. 2008;14(32):5020-5024.
16. Soifer LO, Peralta D, Dima G, Besasso H. Efficacia clinica comparativa di un probiotico vs. un antibiotico nel trattamento di pazienti con crescita batterica intestinale e distensione funzionale addominale cronica: uno studio pilota. Acta Gastroenterol Latinoam. 2010;40(4):323-327.
17. Schiffrin EJ, Parlesak A, Bode C, et al. yogurt probiotico negli anziani con sovracrescita batterica intestinale: endotossiemia e funzioni immunitarie innate. Br J Nutr. 2009;101(7):961-966.
18. Lauritano EC, Valenza V, Sparano L, et al. Piccola crescita batterica intestinale e permeabilità intestinale. Scand J Gastroenterol. 2010;45(9):1131-1132.
19. Riordan SM, McIver CJ, Thomas DH, et al. Batteri luminali e permeabilità del piccolo intestino. Scand J Gastroenterol. 1997;32(6):556-563.
20. Ruland J. Ritorno all’omeostasi: downregulation delle risposte NF-κB. Nat Immunol. 2011;12(8):709-714.
21. Al-Sadi RM, Ma TY. IL-1beta causa un aumento della permeabilità della giunzione stretta epiteliale intestinale. J Immunol. 2007;178(7):4641-4649.
22. Csaki C, Mobasheri A, Shakibaei M. Effetti condroprotettivi sinergici di curcumina e resveratrolo in condrociti articolari umani: inibizione dell’infiammazione e dell’apoptosi mediata da NF-kappaB indotta da IL-1beta. Artrite Res Ther. 2009;11(6):R165.
23. Bowman G. L’intestino, il cervello e i disturbi gastrointestinali funzionali. Seminario di gastroenterologia funzionale: Livello 1. NCNM; Inverno, 2010:19.
24. Pimentel M. Una nuova soluzione IBS. Sherman Oaks, CA: Health Point Press; 2006.
.