
ALLISON SIEBECKER, ND, MSOM, LAC
STEVEN SANDBURG-LEWIS, ND, DHANP
Eines unserer Hauptziele ist es, Ärzte über wirksame Behandlungen für das Reizdarmsyndrom (IBS) aufzuklären. In unserem letzten Artikel über die bakterielle Überwucherung des Dünndarms (SIBO) haben wir die Grundlagen dieser Hauptursache des Reizdarmsyndroms erläutert. Im Anschluss daran gehen wir nun auf die Feinheiten der Diagnose und der Testauswertung (mit Fallbeispielen) sowie auf Ernährung, Probiotika, Sanierung und Vorbeugung ein.
Diagnose von SIBO
Es gibt zwei Tests, mit denen SIBO diagnostiziert werden kann: Endoskopie mit Kultur und Wasserstoff/Methan-Atemtest. Weder Stuhltests noch Tests auf organische Säuren im Urin können SIBO diagnostizieren. Die gebräuchlichste Methode zur Beurteilung von SIBO ist der Wasserstoff-/Methan-Atemtest, da er die genauesten und detailliertesten Informationen liefert und zudem nicht-invasiv und kostengünstig ist. Im Vergleich dazu hat die Endoskopie, die zwar eine direkte Messung ermöglicht, mehrere Einschränkungen. Sie ist invasiv, teuer und kann nur den proximalen Dünndarm beproben, da die Endoskopie in der Regel nicht über den Zwölffingerdarm hinausgeht.1 Dies ist eine erhebliche Einschränkung, da man davon ausgeht, dass SIBO im distalen Bereich am häufigsten vorkommt.2 Außerdem kann die Kultivierung die bei SIBO vorhandenen anaeroben Bakterien nicht genau wiedergeben, da die meisten anaeroben Bakterien nicht kultiviert werden können.3 Ebenso kann ein Test auf organische Säuren, der durch das Vorhandensein von Hippurat, p-Hydroxybenzoat und anderen bakteriellen Stoffwechselprodukten im Urin indirekt auf eine bakterielle Überwucherung hinweisen kann, weder den Ort der Überwucherung zwischen dem distalen Dünndarm und dem proximalen Dickdarm unterscheiden, noch die Details liefern, die ein Atemtest liefert.4 Stuhltests können nur auf eine bakterielle Überwucherung des Dickdarms hinweisen, obwohl sie die Fettmalabsorption zeigen können, die oft aus SIBO resultiert.
Bakterielle Überwucherung produziert überschüssige Mengen an Wasserstoff- und/oder Methangas.5, 6 Diese Gase werden nicht vom Menschen produziert, sondern sind die metabolischen Nebenprodukte der Fermentation von Kohlenhydraten durch Darmbakterien.7 Der Atemtest misst diese Gase und ist daher ein indirekter Test; er gibt jedoch an, welche Gase vorhanden sind, sowie den Ort und die Schwere der SIBO. Diese Informationen sind oft entscheidend für die Behandlung und die Beurteilung der Prognose. Außerdem wird in den meisten Forschungsstudien über SIBO der Atemtest verwendet.
Nach der Entnahme einer nüchternen Ausgangsprobe wird eine Lösung von Laktulose, einem nicht resorbierbaren synthetischen Zucker, als Substrat für die bakterielle Fermentation eingenommen. Nur Bakterien, nicht der Mensch, produzieren die Enzyme zur Verdauung von Laktulose. Die Laktulose benötigt etwa 2 Stunden, um den Dünndarm zu durchlaufen. Während dieser Zeit werden alle 15-20 Minuten Atemproben entnommen, um die Menge der Dünndarmbakterien zu ermitteln, und eine dritte Stunde lang, um den Dickdarm zu untersuchen. Obwohl die Transitzeit von Laktulose durch den Dünndarm in der Literatur umstritten ist, wird im Allgemeinen ein Minimum von 90 Minuten für die korrekte Darstellung von SIBO angenommen.2 Glukose kann ebenfalls als Testsubstrat verwendet werden, aber aufgrund ihrer schnellen Absorption im proximalen Dünndarm kann sie distale SIBO nicht identifizieren.2 Wenn der Glukosetest negativ ist, ist ein Laktulosetest erforderlich, um auf distale SIBO zu testen.
Der Test erfordert eine 24-stündige Vorbereitungsdiät und eine Fastennacht. Die Vorbereitung auf den Test variiert von Labor zu Labor, aber eine typische Vorbereitungsdiät beschränkt sich auf weißen Reis, Fisch/Geflügel/Fleisch, Eier, Hartkäse, klare Rinder- oder Hühnerbrühe (keine Knochenbrühe oder Bouillon), Öl, Salz und Pfeffer. Der Zweck der Vorbereitungsdiät besteht darin, eine klare Reaktion auf die Testlösung zu erzielen, indem die Anwesenheit von fermentierbaren Lebensmitteln reduziert wird. In manchen Fällen kann eine 2-tägige Vorbereitungsdiät erforderlich sein, um die Ausgangsgase ausreichend auf einen negativen Wert zu reduzieren. Vor dem ersten Test sollten mindestens 2 Wochen lang keine Antibiotika eingenommen werden, obwohl einige Quellen 4 Wochen empfehlen.7 Wenn ein Patient kontinuierlich Antibiotika einnimmt und der Verdacht auf SIBO besteht, kann der erste Atemtest ohne Absetzen der Antibiotika durchgeführt werden.
Der Test kann in einer Einrichtung mit einem Atemtestgerät oder zu Hause mit einem Kit durchgeführt werden, das zur Analyse eingeschickt wird. (Siehe www.siboinfo.com/testing.) Nicht alle Labors testen auf Methan, da die Geräteausstattung unterschiedlich ist. Methantests sind wichtig, weil die Behandlung von Methan anders ausfallen kann als die von Wasserstoff.
Die Interpretation des Tests kann von Arzt zu Arzt sehr unterschiedlich ausfallen.2 Es gibt keine einheitlichen Kriterien, und wir hoffen, dass hier Abhilfe geschaffen wird. Es ist durchaus möglich, dass ein Patient von einem Arzt/Labor als positiv und von einem anderen als negativ eingestuft wird. Die vom Gerätehersteller angegebenen Kriterien für einen positiven Test lauten wie folgt:8
– Ein Anstieg der Wasserstoffproduktion von 20 Teilen pro Million (ppm) oder mehr innerhalb von 120 Minuten nach der Einnahme von Laktulose gegenüber dem niedrigsten vorhergehenden Wert
– Ein Anstieg der Methanproduktion von 12 ppm oder mehr innerhalb von 120 Minuten nach der Einnahme von Laktulose
– Ein Anstieg der kombinierten Summe von Wasserstoff- und Methanproduktion von 15 ppm oder mehr innerhalb von 120 Minuten nach der Einnahme von Laktulose
Wir haben festgestellt, dass ein absoluter Wert von Gasen bei oder über den von QuinTron angegebenen positiven ppm-Werten, ohne einen Anstieg über den Ausgangswert oder den niedrigsten vorangegangenen Wert, gut mit klinischem SIBO korreliert. Dies gilt insbesondere für Methangas, das ein Muster mit einem erhöhten Ausgangswert (> 12 ppm) aufweisen kann, der für die Dauer des Tests erhöht bleibt (Abbildung 1). In solchen Fällen steigt Methan vielleicht nur um 5 ppm an, aber der ppm-Wert liegt konstant über dem positiven Grenzwert. Die Interpretation erhöhter Wasserstoff- oder Methanwerte in der Ausgangsprobe (vor der Einnahme von Laktulose) ist umstritten, aber wir ziehen es vor, einen hohen Ausgangswert als positiven Test zu betrachten9, 10 (Abbildung 2), es sei denn, die Gaswerte fallen nach dem Ausgangswert und nehmen weiter ab oder bleiben während der ersten zwei Stunden niedrig, was auf eine unsachgemäße vorbereitende Ernährung hinweist (Abbildungen 3 und 3.5).
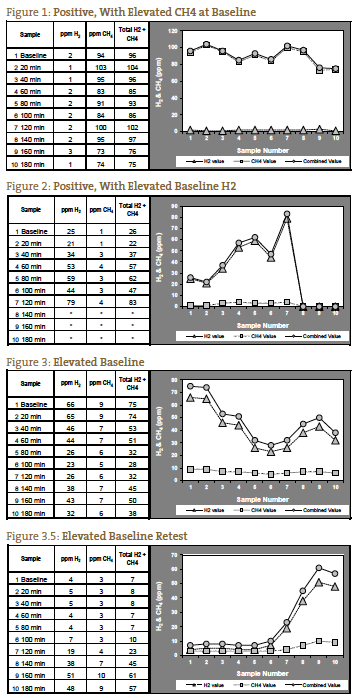
Der klassische positive Befund für SIBO wird als Doppelpeak angesehen, wobei der erste Peak für SIBO und der zweite Peak für die normale Fülle an Dickdarmbakterien steht (Abbildung 4). Dies ist unserer Erfahrung nach ein seltenes Bild. Häufiger sehen wir einen Peak, der in der dritten Stunde sogar noch höher ansteigt und das distale SIBO darstellt, gefolgt von den normalen Dickdarmbakterien (Abbildung 5).
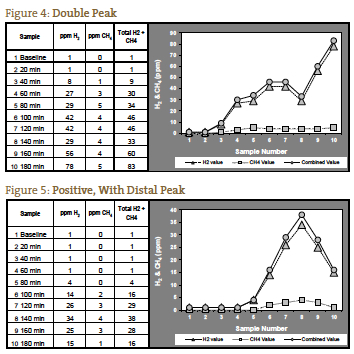
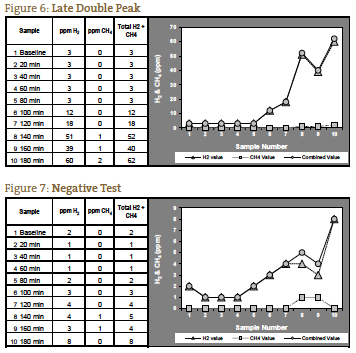
Wenn die gemessenen Gase erst nach 120 Minuten ansteigen, ist es möglich, dass dies auf eine verlängerte Transitzeit zurückzuführen ist, was wir bei Patienten mit schwerer Verstopfung gesehen haben. Bei einem solchen Patienten mit dem erwarteten Symptombild einer SIBO vom Typ Verstopfung kann ein deutlicher Anstieg nach 140 Minuten als positiver Test interpretiert werden (Abbildung 6). Abbildung 7 stellt einen negativen Test dar; beachten Sie, dass die Skala auf der linken Seite des Diagramms verkleinert ist, um die niedrigeren Gaswerte widerzuspiegeln. Bei den Abbildungen 1 bis 7 handelt es sich um Fallbeispiele, die vom NCNM-Labor zur Verfügung gestellt wurden.
Atemtests können in pädiatrischen Fällen eingesetzt werden, sofern das Kind die Anweisungen zum Einblasen in die Sammelvorrichtung richtig befolgen kann. Bei Kindern unter 3 Jahren wird der Test am besten in der Praxis/im Labor durchgeführt, da sich die Entnahmemethoden von den Kits für zu Hause unterscheiden. Die pädiatrische Laktulose-Dosierung beträgt 1 g/kg Körpergewicht, mit einem Maximum von 10 g (ab 22 lbs erhalten Erwachsene die maximale Dosis von 10 g).11 Laktulose-Kits können nur von verschreibenden Ärzten bestellt werden, da Laktulose verschreibungspflichtig ist.
Diätetische Behandlung
Die zur Behandlung von SIBO verwendeten Diäten reduzieren die bakterielle Belastung und die Fermentation von Kohlenhydraten und unterstützen die Heilung von Gewebe. Dies geschieht durch die Verringerung von Polysacchariden, Oligosacchariden und Disacchariden durch den Verzicht auf Getreide, stärkehaltiges Gemüse, Laktose und andere Süßungsmittel als Honig. Hülsenfrüchte werden zunächst eliminiert. Wir haben festgestellt, dass die Verwendung der Spezifischen Kohlenhydrat-Diät™ (SCD) oder ihrer Variante, der Gut and Psychology Syndrome™-Diät (GAPS), als Kerndiät mit der Einbeziehung der Obst- und Gemüseempfehlungen der Low FODMAP™-Diät (Tabelle 1) ein wirksamer Ansatz ist. (Siehe Tabelle 2 für SIBO-Diät-Ressourcen.) Die Low-FODMAP-Diät ist eine Diät zur Behandlung des Reizdarmsyndroms, die auf der Untersuchung des Gehalts an fermentierbaren Kohlenhydraten in Lebensmitteln beruht und eine Erfolgsquote von 76 % bei Reizdarmsyndrom aufweist.12 Die FODMAP-Diät wurde nicht speziell für SIBO entwickelt und eliminiert daher keine Polysaccharid- und Disaccharidquellen wie Getreide, Stärke, stärkehaltiges Gemüse und Saccharose. Die Eliminierung dieser Poly- und Disaccharide ist bei SIBO unerlässlich. Bei SIBO ernähren gut resorbierte Kohlenhydrate, die normalerweise den Wirt ernähren, stattdessen die vermehrten Dünndarmbakterien, was zu Symptomen führt und das Bakterienwachstum fördert1 (Abbildung 8).
Jede Diät muss im Laufe der Zeit durch Ausprobieren individuell angepasst werden. Eine Lebensmitteltabelle oder ein bestimmtes Diätrezept bieten lediglich einen Ausgangspunkt.
Kohlenhydratarme Diäten sind Diäten zur Gewichtsabnahme. Besondere Aufmerksamkeit muss denjenigen gewidmet werden, die grenzwertig oder untergewichtig sind. Wenn eine SIBO-Diät zu einer übermäßigen Gewichtsabnahme führt, muss diese Diätstrategie geändert werden, um mehr Kohlenhydrate zuzulassen. Unter diesen Umständen sollten eine oder mehrere der anderen drei in unserem früheren Artikel beschriebenen Behandlungsmöglichkeiten in Betracht gezogen werden, zusammen mit weißem Reis, Glukose und anderen Kohlenhydratquellen.
Probiotika
Probiotika sind eine umstrittene Maßnahme bei SIBO, da Laktobazillen bei SIBO13 kultiviert wurden und die Sorge besteht, die bakterielle Überlastung zu verstärken. Dies ist insbesondere dann der Fall, wenn die Motilität aufgrund eines dysfunktionalen Migrationsmotorkomplexes (MMC) verringert ist. Trotz dieser Bedenken haben die wenigen probiotischen Studien, die sich direkt auf SIBO konzentriert haben, gute Ergebnisse gezeigt, mit einer Ausrottungsrate von 47 % bei Bacillus clausii als einziger Behandlung,14 einer Erfolgsrate von 64 % bei Lactobacillus casei Shirota als einziger Behandlung,15 und einer klinischen Verbesserung von 82 % bei Lactobacillus casei und L. plantarum, Streptococcus faecalis und Bifidobacter brevis als einziger Behandlung.16 Probiotischer Joghurt, der Lactobacillus johnsonii enthält, normalisierte die Zytokinreaktionen und reduzierte die niedriggradige, chronische Entzündung, die bei SIBO auftritt, nach einer vierwöchigen Supplementierung.17 Wir haben bei unseren SIBO-Patienten gute Ergebnisse mit verschiedenen Multistamm- und Einzelprobiotika sowie mit selbstgemachtem laktosefreiem Joghurt und kultiviertem Gemüse erzielt.
Ein wichtiger Punkt bei der Verwendung probiotischer Ergänzungsmittel bei SIBO ist die Vermeidung von Präbiotika als Hauptbestandteil. Präbiotika sind fermentierbare Nahrung für Bakterien, die während einer aktiven SIBO die Symptome verschlimmern und nach einer SIBO das Bakterienwachstum fördern können. Zu den gängigen Präbiotika in probiotischen Nahrungsergänzungsmitteln gehören: FOS (Fructo-Oligosaccharid), MOS (Mannan-Oligosaccharid), GOS (Galacto-Oligosaccharid), Inulin und Arabinogalactan. Präbiotika können in den geringen Mengen, die als Basiszutaten verwendet werden, individuell verträglich sein.
Darmdurchlässigkeit
Studien, die die Heilungsrate der Darmschleimhaut nach SIBO untersuchten, ergaben, dass sich die Darmdurchlässigkeit bei 75 % bis 100 % der SIBO-Patienten innerhalb von vier Wochen nach einer erfolgreichen Antibiotikabehandlung normalisierte.18,19 Bei denjenigen, deren Permeabilität sich nicht normalisiert, können Nahrungsergänzungsmittel den Heilungsprozess unterstützen.
Traditionell werden schleimbildende Kräuter zur Heilung der Schleimhäute eingesetzt, darunter Glycyrrhiza glabra (Süßholz), Ulmus fulva (Ulme), Aloe vera und Althea officinalis (Eibisch); ihre Verwendung nach SIBO ist jedoch umstritten, da ihr Gehalt an Mucopolysacchariden das erneute Wachstum von Bakterien fördern könnte. Zu den spezifischen Nährstoffen, die wir verwendet haben, gehören Colostrum (2-6 g QD), L-Glutamin (375-1500+ mg QD), Zink-Carnosin (75-150 mg QD), die Vitamine A und D, die häufig in Form von Lebertran (1 Esslöffel QD) verabreicht werden, Curcumin (400 mg bis 3 g QD), Resveratrol (250 mg bis 2 g QD), Glutathion in Form von oralen Liposomen (50-425 mg QD) oder der Glutathion-Vorstufe N-Acetylcystein (200-600 mg QD). Die Nahrungsergänzungsmittel werden 1 bis 3 Monate lang verabreicht, können aber auch über einen längeren Zeitraum eingenommen werden. Höhere Dosierungen von Curcumin und Resveratrol werden 2 Wochen lang verabreicht, um NF-Κβ, einen Vermittler der erhöhten Darmpermeabilität, herunterzuregulieren, gefolgt von moderateren Erhaltungsmengen.20, 21,22
Vorbeugung
Ergänzungsmittel
Betain-Salzsäure oder pflanzliche Bitterstoffe, die die Salzsäuresekretion (HCl) anregen23 , können verwendet werden, um die Belastung durch aufgenommene Bakterien zu verringern. Wenn eine HCl-Supplementierung in Betracht gezogen wird, ist der Heidelberger pH-Test der Goldstandard.
Abstand zwischen den Mahlzeiten
Zusätzlich zu den prokinetischen Mitteln (die in unserem Artikel vom Januar 2013 besprochen wurden) ermöglicht ein Abstand von 4 bis 5 Stunden zwischen den Mahlzeiten und die Einnahme von nichts anderem als Wasser, dass der migrierende motorische Komplex (MMC) den Dünndarm nachts und zwischen den Mahlzeiten von Bakterien säubern kann.24 Wir haben festgestellt, dass dies klinisch sehr hilfreich ist. Wenn eine kohlenhydratarme SIBO-Diät die Hypoglykämie nicht korrigiert, muss diese Strategie geändert werden, um häufigere Mahlzeiten zu ermöglichen.
Aktuelle Perspektiven zur Testinterpretation und zu Behandlungsstrategien werden auf dem SIBO-Symposium 2014 am 18. und 19. Januar in Portland, OR, erörtert und sind auch als Live- und aufgezeichnetes Webinar verfügbar (www.sibosymposium.com).
 Allison Siebecker, ND, MSOM, LAc ist Absolventin des National College of Natural Medicine (Portland, Oregon), wo sie sich auf die Behandlung von bakterieller Überbesiedelung des Dünndarms (SIBO) spezialisiert hat und als außerordentliche Professorin für fortgeschrittene Gastroenterologie tätig ist. Derzeit schreibt sie ein Buch über SIBO. Besuchen Sie ihre lehrreiche SIBO-Website unter www.siboinfo.com.
Allison Siebecker, ND, MSOM, LAc ist Absolventin des National College of Natural Medicine (Portland, Oregon), wo sie sich auf die Behandlung von bakterieller Überbesiedelung des Dünndarms (SIBO) spezialisiert hat und als außerordentliche Professorin für fortgeschrittene Gastroenterologie tätig ist. Derzeit schreibt sie ein Buch über SIBO. Besuchen Sie ihre lehrreiche SIBO-Website unter www.siboinfo.com.
 Steven Sandberg-Lewis, ND, DHANP, ist seit seinem Abschluss an der National University of Natural Medicine (NUNM) im Jahr 1978 praktizierender Arzt für Naturheilkunde. Seit 1985 ist er Professor an der NUNM und unterrichtet eine Vielzahl von Kursen, wobei er sich vor allem auf Gastroenterologie und physikalische Medizin konzentriert. Seine Klinik-Rotationen sind bei den Doktoranden der NUNM besonders beliebt. Neben der Betreuung der klinischen Rotationen unterhält er auch eine Teilzeitpraxis bei 8Hearts Health and Wellness in Portland, Oregon.
Steven Sandberg-Lewis, ND, DHANP, ist seit seinem Abschluss an der National University of Natural Medicine (NUNM) im Jahr 1978 praktizierender Arzt für Naturheilkunde. Seit 1985 ist er Professor an der NUNM und unterrichtet eine Vielzahl von Kursen, wobei er sich vor allem auf Gastroenterologie und physikalische Medizin konzentriert. Seine Klinik-Rotationen sind bei den Doktoranden der NUNM besonders beliebt. Neben der Betreuung der klinischen Rotationen unterhält er auch eine Teilzeitpraxis bei 8Hearts Health and Wellness in Portland, Oregon.
Er ist ein beliebter internationaler Dozent bei Seminaren zur funktionellen Medizin, hält Webinare ab, schreibt Artikel für NDNR und den Townsend Letter und wird häufig zu Fragen der Verdauungsgesundheit und -krankheit befragt. Er ist der Autor des medizinischen Lehrbuchs Functional Gastroenterology: Assessing and Addressing the Causes of Functional Digestive Disorders, zweite Auflage, 2017, erhältlich bei amazon.com. Im Jahr 2010 war er Mitbegründer des SIBO-Zentrums am NUNM, das eines von nur vier Zentren in den USA für die Diagnose, Behandlung, Ausbildung und Forschung von Small Intestine Bacterial Overgrowth ist. 2014 wurde er in der jährlichen Gesundheitsausgabe des Portland Monthly Magazine zu einem der „Top Docs“ ernannt, und 2015 wurde er in die OANP/NUNM Hall of Fame aufgenommen.
In der Gastroenterologie hat er ein besonderes Interesse und Fachwissen über entzündliche Darmerkrankungen (einschließlich mikroskopischer Kolitis), Reizdarmsyndrom (einschließlich postinfektiösem Reizdarmsyndrom), bakterielle Dünndarmüberwucherung (SIBO), Hiatushernie, gastroösophagealen und Gallen-Reflux (GERD), biliäre Dyskinesie und chronische Zustände von Übelkeit und Erbrechen.
Viele der Patienten, die sich an Dr. Sandberg-Lewis wenden, haben Verdauungsprobleme, die sich einer Diagnose und einer wirksamen Behandlung entziehen. Oft wünschen sich diese Patienten naturheilkundliche Behandlungsmöglichkeiten anstelle der bisherigen Therapien, die sie durchlaufen haben. Er kennt sich mit Erkrankungen des Magen-Darm-Trakts aus, kann aber auch die Funktion beurteilen und oft erfolgreiche Behandlungen finden, um das Gleichgewicht des Verdauungssystems wiederherzustellen.
Dr. Sandberg-Lewis lebt mit seiner Frau Kayle in Portland. Zu seinen Interessen gehören Mandoline, Gitarre und Gesang, Skilanglauf, Schreiben und Vortragen.
1. Lin HC. Small intestinal bacterial overgrowth: a framework for understanding irritable bowel syndrome. JAMA. 2004;292(7):852-858.
2. Shah ED, Basseri RJ, Chong K, Pimentel M. Abnormal breath testing in IBS: a meta-analysis. Dig Dis Sci. 2010;55(9):2441-2449.
3. Khoshini R, Dai SC, Lezcano S, Pimentel M. A systematic review of diagnostic tests for small intestinal bacterial overgrowth. Dig Dis Sci. 2008;53(6):1443-1454.
4. Lord RS, Bralley JA. Klinische Anwendungen von organischen Säuren im Urin. Part 2. Dysbiosis markers. Altern Med Rev. 2008;13(4):292-306.
5. Riordan SM, Kim R. Bacterial overgrowth as a cause of irritable bowel syndrome. Curr Opin Gastroenterol. 2006;22(6):669-673.
6. Koide A, Yamaguchi T, Odaka T, et al. Quantitative Analyse der Darmgase anhand von Röntgenbildern bei Patienten mit Reizdarmsyndrom. Am J Gastroenterol. 2000;95(7):1735-1741.
7. Eisenmann A, Amann A, Said M, et al. Implementation and interpretation of hydrogen breath tests. J Breath Res. 2008;2(4):046002.
8. Protocols and Interpretation Help, Hydrogen/Methane Breath Tests. Milwaukee, WI: QuinTron Instrument Company, Inc; 2013.
9. Quigley EM, Quera R. Small intestinal bacterial overgrowth: roles of antibiotics, prebiotics, and probiotics. Gastroenterology. 2006;130(2 Suppl 1):S78-S90.
10. Pimentel M, Lin HC, Enayati P, et al. Methan, ein von Darmbakterien produziertes Gas, verlangsamt die Darmpassage und steigert die kontraktile Aktivität des Dünndarms. Am J Physiol Gastrointest Liver Physiol. 2006;290(6):G1089-G1095.
11. QuinTron Katalog und Informationen. Milwaukee, WI: QuinTron Instrument Company Inc; 2012:22.
12. Staudacher HM, Whelan K, Irving PM, Lomer MC. Vergleich der Symptomreaktion nach Empfehlung einer Diät mit wenig fermentierbaren Kohlenhydraten (FODMAPs) im Vergleich zu einer Standard-Diätberatung bei Patienten mit Reizdarmsyndrom. J Hum Nutr Diet. 2011;24(5):487–495.
13. Bouhnik Y, Alain S, Attar A, et al. Bacterial populations contaminating the upper gut in patients with small intestinal bacterial overgrowth syndrome. Am J Gastroenterol. 1999;94(5):1327–1331.
14. Gabrielli M, Lauritano EC, Scarpellini E, et al. Bacillus clausii als Behandlung der bakteriellen Überwucherung des Dünndarms. Am J Gastroenterol. 2009;104(5):1327-1328.
15. Barrett JS, Canale KE, Gearry RB, et al. Probiotic effects on intestinal fermentation patterns in patients with irritable bowel syndrome. World J Gastroenterol. 2008;14(32):5020-5024.
16. Soifer LO, Peralta D, Dima G, Besasso H. Vergleichende klinische Wirksamkeit eines Probiotikums gegenüber einem Antibiotikum bei der Behandlung von Patienten mit bakterieller Darmüberwucherung und chronischer abdominaler funktioneller Dehnung: eine Pilotstudie. Acta Gastroenterol Latinoam. 2010;40(4):323-327.
17. Schiffrin EJ, Parlesak A, Bode C, et al. Probiotic yogurt in the elderly with intestinal bacterial overgrowth: endotoxaemia and innate immune functions. Br J Nutr. 2009;101(7):961-966.
18. Lauritano EC, Valenza V, Sparano L, et al. Bakterielle Überwucherung des Dünndarms und intestinale Permeabilität. Scand J Gastroenterol. 2010;45(9):1131-1132.
19. Riordan SM, McIver CJ, Thomas DH, et al. Luminal bacteria and small-intestinal permeability. Scand J Gastroenterol. 1997;32(6):556-563.
20. Ruland J. Rückkehr zur Homöostase: Downregulation von NF-κB-Reaktionen. Nat Immunol. 2011;12(8):709-714.
21. Al-Sadi RM, Ma TY. IL-1beta verursacht einen Anstieg der Permeabilität der intestinalen epithelialen tight junction. J Immunol. 2007;178(7):4641-4649.
22. Csaki C, Mobasheri A, Shakibaei M. Synergistic chondroprotective effects of curcumin and resveratrol in human articular chondrocytes: inhibition of IL-1beta-induced NF-kappaB-mediated inflammation and apoptosis. Arthritis Res Ther. 2009;11(6):R165.
23. Bowman G. The Gut, the Brain and the Functional GI Disorders. Seminar über funktionelle Gastroenterologie: Level 1. NCNM; Winter, 2010:19.
24. Pimentel M. A New IBS Solution. Sherman Oaks, CA: Health Point Press; 2006.