La hidroxicloroquina, vendida bajo la marca Plaquenil (Sanofi-Aventis), es un fármaco antipalúdico que se ha generalizado en el tratamiento de varias enfermedades autoinmunes, como el lupus eritematoso sistémico y la artritis reumatoide.1 Según algunas estimaciones, sólo en Estados Unidos hay más de 150.000 pacientes en tratamiento a largo plazo con este medicamento.2 La toxicidad retiniana asociada al uso de HCQ es relativamente rara, estimada en un 1 por ciento después de cinco años y que aumenta con el tratamiento continuado.3 Sin embargo, la retinopatía, descrita como un ojo de buey, es intratable y tiende a progresar incluso después de suspender el medicamento. En consecuencia, en los últimos años se ha puesto un mayor énfasis en medidas de cribado más efectivas utilizando técnicas de imagen multimodales para obtener signos tempranos de toxicidad antes de que los cambios avanzados característicos se manifiesten clínicamente. Esta revisión resume la presentación clínica de la retinopatía por HCQ, las directrices actuales de cribado recomendadas por la Academia Americana de Oftalmología y la contribución de los estudios de imagen auxiliares para establecer un diagnóstico oportuno.
Presentación clínica &Examen
En las primeras etapas de la toxicidad por HCQ, los pacientes suelen ser asintomáticos y conservar la agudeza visual. Sin embargo, los individuos perceptivos pueden reportar dificultad con la visión nocturna, deslumbramiento o escotomas paracentrales que interfieren con la lectura.4-6 El escotoma típicamente se hace evidente para el paciente mucho antes de que los cambios se vean en el examen. Si bien se ha descrito el reconocimiento de una sutil despigmentación foveal en algunos casos de toxicidad temprana, esto fue sólo después de la corroboración con estudios de imagen auxiliares.7
Por otro lado, la retinopatía de ojo de buey visible, caracterizada por un anillo de degeneración del epitelio pigmentario de la retina que a menudo evita el centro foveal, es un hallazgo tardío que indica un daño avanzado (Ver Figura 1). Por lo tanto, la oftalmoscopia por sí sola no es suficiente para detectar la toxicidad de la HCQ.7,8 Dicho esto, un examen detallado del segmento anterior y posterior para evaluar la verticillata corneal, así como la enfermedad macular concurrente (es decir, la degeneración macular relacionada con la edad), sigue siendo importante en el seguimiento de estos pacientes a largo plazo.
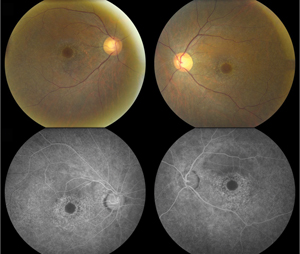
Figura 1. Las fotografías del fondo de ojo (arriba) demuestran una extensa despigmentación paracentral del epitelio pigmentario de la retina que evita la fóvea central bilateralmente, consistente con una maculopatía de ojo de buey. La angiografía con fluoresceína (abajo) muestra una hiperfluorescencia granular parafoveal que se correlaciona con una alteración del EPR en parches con el consiguiente defecto de la ventana.
Directrices de cribado
En 2002, la AAO publicó sus Patrones de Práctica Preferida iniciales para el cribado de la retinopatía por HCQ en respuesta a los diversos regímenes que se defendían en ese momento.9 Estas recomendaciones se revisaron en 2011 para reflejar la mayor sensibilidad de las nuevas técnicas de diagnóstico por imagen.4
Si se consideraba que un paciente tenía un riesgo bajo de retinopatía, se recomendaban exámenes de seguimiento a partir de los cinco años de tratamiento después de la línea de base inicial. Si un paciente presentaba un riesgo elevado, se recomendaba un seguimiento anual. El riesgo alto se definió como alguien con una duración de uso de HCQ de más de cinco años, más de 1.000 gramos de consumo acumulado, más de 6,5 mg/kg/día de dosis diaria, mayor edad (no se especificó el punto de corte), enfermedad hepática/renal concomitante o maculopatía preexistente de otra etiología.4
Además de un examen oftalmológico y una prueba de campo visual de Humphrey de umbral automatizado con un patrón blanco 10-2 (que debe interpretarse con un umbral bajo de anormalidad y con la repetición de la prueba si se observan irregularidades), se recomienda al menos uno de los siguientes estudios de imagen objetivos complementarios: 1) tomografía de coherencia óptica de dominio espectral; 2) autofluorescencia del fondo de ojo; o 3) electrorretinografía multifocal, al inicio y anualmente en cada visita después de cinco años de uso de HCQ.4 Notablemente ausente, la angiografía con fluoresceína no se recomendó en estas directrices. Aunque la AF puede revelar el patrón de ojo de buey de la hiperfluorescencia granular y puede ser capaz de dilucidar defectos sutiles del EPR, no se ha demostrado que sea tan sensible como las pruebas mencionadas anteriormente y conlleva una morbilidad añadida debido a su carácter invasivo.4
OCT de dominio espectral
Al generar imágenes transversales de alta resolución de la retina in vivo, la SD-OCT puede detectar alteraciones estructurales significativas antes del desarrollo de la retinopatía visible por HCQ. Los hallazgos de la OCT descritos anteriormente en la toxicidad por HCQ incluyen la pérdida de la membrana limitante externa, la alteración de la zona elipsoide externa, el adelgazamiento parafoveal de la capa nuclear externa y el daño del EPR.6,7,10 A pesar de estos diversos cambios, numerosos estudios han respaldado la noción de que la «resistencia foveal» relativa es común en la toxicidad por HCQ, como lo demuestra la preservación de las capas externas subfoveales de la retina, lo que explica la agudeza visual central intacta que puede observarse incluso en estados avanzados de la enfermedad.6 Esta preservación foveal sirve de base para el signo del «platillo volante» de la retinopatía por HCQ descrito por Eric Chen, MD, y sus colegas, donde se crea una apariencia ovoide por las estructuras retinianas externas foveales centrales intactas que contrastan con la pérdida perifoveal adyacente de la banda elipsoide de fotorreceptores y la atrofia de la ONL (Ver Figura 2).11
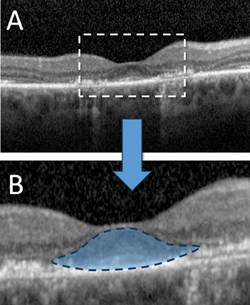
Figura 2. Tomografía de coherencia óptica de dominio espectral que demuestra una retinopatía avanzada por hidroxicloroquina con pérdida parafoveal de la membrana limitante externa, alteración de la zona elipsoide externa, adelgazamiento de la capa nuclear externa y alteración de la capa epitelial pigmentaria retiniana subyacente (A). La relativa preservación de las estructuras subfoveales da lugar al característico signo del «platillo volante» de la toxicidad avanzada (B).11
Aunque gran parte de la literatura se ha centrado en los cambios de la retina externa en la retinopatía por HCQ, los primeros hallazgos de toxicidad en la SD-OCT pueden localizarse en la retina interna. Sirichai Pasadhika, MD, y sus colegas observaron un adelgazamiento selectivo de la retina interna perifoveal en la SD-OCT, especialmente de las capas de células ganglionares y plexiformes internas, en pacientes tratados con HCQ a largo plazo (más de cinco años) en ausencia de cambios estructurales en la retina externa/RPE u otra toxicidad clínicamente evidente.12 Curiosamente, no se encontró un adelgazamiento de la capa de fibras nerviosas de la retina en estos pacientes, lo que los autores propusieron que sólo ocurre una vez que se ha producido una degeneración significativa de las células ganglionares de la retina. En otro estudio diseñado para comparar pacientes tratados crónicamente con y sin evidencia oftalmoscópica de toxicidad, se observó un adelgazamiento significativo de la retina interna, externa y de todo el espesor en los pacientes con toxicidad retiniana clínicamente aparente, mientras que sólo se detectó un adelgazamiento selectivo de la retina interna en el grupo sin cambios en el fondo de ojo.13 Una vez más, el adelgazamiento del RNFL estuvo ausente en los pacientes con exposición crónica a HCQ y sin cambios en el fondo de ojo; sin embargo, el grupo con cambios en el fondo de ojo relacionados con la toxicidad del fármaco demostró un adelgazamiento del RNFL peripapilar. Recientemente, Ulviye Yigit y sus coautores corroboraron estos hallazgos al medir un adelgazamiento significativo de la retina interna durante el tratamiento con HCQ, especialmente en las zonas para- y perifoveal, en ausencia de cambios clínicos en el fondo de ojo.14 La particularidad de su estudio fue la inclusión de los pacientes que recibieron tratamiento con HCQ durante menos de cinco años (duración media: 2,5 años).
Es necesario realizar más investigaciones con un mayor número de pacientes para determinar mejor qué índices basados en la SD-OCT pueden evaluarse de forma fiable en la toxicidad temprana de la HCQ. Sin embargo, dado su rápido tiempo de adquisición de imágenes, su naturaleza no invasiva y su amplia disponibilidad en muchas clínicas, la mayoría de los profesionales siguen favoreciendo la SD-OCT como complemento principal de las pruebas de campo visual en la detección de HCQ.
Autofluorescencia de fondo
Las imágenes con FAF pueden ayudar a dilucidar las alteraciones tóxicas del EPR subyacente debidas al tratamiento con HCQ a largo plazo. Un aumento de la señal de FAF suele indicar la acumulación de lipofuscina, en particular el fluoróforo A2E, dentro del EPR, ya sea por un metabolismo anormal con un aumento de la fagocitosis de los segmentos externos de los fotorreceptores o por un defecto heredado/adquirido de los procesos fagocitarios.15,16 Una señal de FAF extinguida, por otro lado, indica la muerte de las células del EPR.17
El hallazgo temprano de un anillo pericentral de mayor intensidad de FAF, que aparece como un brillo hiperfluorescente, puede observarse en la toxicidad por HCQ antes de que se desarrolle la degeneración del EPR, y se cree que representa áreas de daño temprano de los fotorreceptores por la acumulación de restos del segmento externo.4,18,19 Sin embargo, esto puede ser bastante sutil y puede pasar desapercibido fácilmente por el revisor no entrenado. Cuando se ha observado, también se han detectado anormalidades coexistentes de mfERG o SD-OCT, lo que sugiere una base fisiopatológica para el hallazgo de FAF.7,18 A pesar de esto, todavía faltan pruebas que apoyen la utilidad de FAF en la detección de toxicidad subclínica temprana, lo que hace que sea menos fiable como herramienta de cribado primario.
Más importante que el cribado, el verdadero valor de la FAF reside en su capacidad para controlar la progresión en casos conocidos de retinopatía por HCQ, como cuando se ha interrumpido la medicación en un paciente, pero éste sigue necesitando exámenes de seguimiento periódicos. En este contexto, la FAF proporciona un indicador sensible de la degeneración del EPR a medida que progresa la toxicidad, especialmente en las fases avanzadas. A medida que el EPR se atrofia, la intensidad de la FAF en la mácula pericentral cambia a un aspecto moteado, y finalmente se fusiona en áreas oscuras de ausencia de señal de FAF una vez que las células han muerto (véase la figura 3).
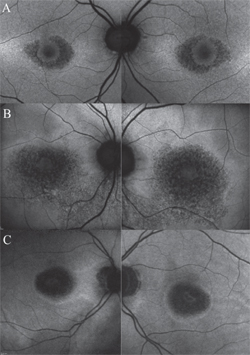
Figura 3. Patrones de autofluorescencia del fondo de ojo en varios estadios de la retinopatía por hidroxicloroquina. Aspecto clásico de maculopatía de ojo de buey (A). A medida que el EPR se atrofia, la intensidad de la FAF en la mácula pericentral cambia a un aspecto moteado (B), y finalmente se fusiona en áreas oscuras de ausencia de señal de FAF una vez que las células han muerto (C). Estas regiones oscuras pueden estar delimitadas por un borde de mayor autofluorescencia (A-C), lo que presagia que las células del EPR sufrirán la siguiente degeneración.
Estas regiones oscuras pueden estar delimitadas por un borde de autofluorescencia aumentada, lo que presagia que las células del EPR sufrirán la siguiente degeneración.17 Cabe destacar que no todos los casos asociados a la atrofia avanzada de la retina, confirmada por otras técnicas (es decir, SD-OCT), tienen una apariencia marcada en la FAF. Este hallazgo subraya la importancia de las directrices de la AAO de utilizar más de una modalidad de imagen al identificar los efectos tóxicos de la HCQ.
Electrorretinografía multifocal
La electrorretinografía de campo completo tradicional representa una prueba de la función global de la retina en respuesta a la estimulación fótica. Como no es sensible a los cambios funcionales localizados en la mácula, los casos de toxicidad por HCQ demostrarían anomalías sólo después de que se haya producido un daño retiniano difuso, lo que limita su utilidad en los programas de cribado.4,9
Por el contrario, la ERG multifocal, con su capacidad para registrar los defectos retinianos centrales localizados, ha sido aceptada como un excelente candidato para detectar cambios sutiles en las primeras etapas de la toxicidad.20 Raj Maturi, MD, y sus colegas informaron por primera vez de una marcada reducción en la amplitud central de 16˚ mfERG en un paciente con retinopatía manifiesta por HCQ en el entorno de un ERG de campo completo normal.21 Se han obtenido resultados similares en estudios posteriores que caracterizan a los usuarios de HCQ. Timothy Y.Y. Lai, MMedSc, MRCS, y sus colegas observaron un declive longitudinal en la función retiniana de los pacientes que recibían HCQ a largo plazo, y propusieron que los mfERG seriados pueden ayudar a detectar los cambios retinianos tempranos asociados a la toxicidad.22 En un estudio de seguimiento, demostraron que las respuestas del mfERG se correlacionaban con los valores de desviación media del HVF 10-2 y, por lo tanto, podían complementar las pruebas de campo visual proporcionando una medición objetiva de la función retiniana en los pacientes que utilizan HCQ.23
El patrón de forma de onda más específico que se observa en los pacientes con toxicidad por HCQ es la pérdida de amplitud paracentral, que indica una disminución de la función retiniana en la perifovea susceptible. En otro estudio, el Dr. Maturi y sus colegas propusieron que el tiempo implícito prolongado, cuando se observa junto con la pérdida paracentral de amplitud, puede ser una característica más específica de la toxicidad por HCQ.24 Además, demostraron tres configuraciones adicionales, además de la pérdida paracentral, de los cambios anormales de amplitud del mfERG: 1) pérdida foveal central; 2) pérdida periférica; y 3) pérdida generalizada.24 Su sistema para clasificar los patrones de cambios del mfERG ha sido corroborado desde entonces por otros grupos.20,22
En un esfuerzo por aumentar la sensibilidad sobre la interpretación estándar de mfERG en la detección de la toxicidad temprana de HCQ, Jonathan S. Lyons, MD, y Matthew L. Severns, PhD, desarrollaron un algoritmo novedoso para tabular los datos de mfERG, denominado «método de proporción de anillo» (Ver Figura 4).20,25 Dado que la amplitud de cualquier mfERG administrado individualmente puede variar hasta un 30 por ciento de una prueba posterior,26 la proporción de anillo fue diseñada para disminuir este ruido de fondo y crear valores más normativos para ayudar en la toma de decisiones clínicas. Para ello, los datos de un mfERG de 61 hexágonos se estructuran en cinco zonas de anillos concéntricos (R1-R5).
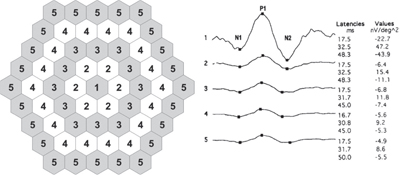
Figura 4. El método de relación de anillos para la interpretación del electrorretinograma multifocal. El diagrama del sistema de patrón de estímulo de 61 hexágonos de la izquierda muestra los hexágonos que pertenecen a cada anillo. Las formas de onda promediadas en anillo de un paciente normal están a la derecha. (Véanse las notas finales para el crédito de la imagen.)
Las proporciones de los anillos del mfERG se definen como las proporciones de la amplitud del anillo central (R1) con respecto a cada una de las amplitudes de los anillos periféricos, lo que da lugar a cinco mediciones para cada ojo: R1, R1/R2, R1/R3, R1/R4 y R1/R5. Dado que R1 tiene la mayor amplitud de anillo en el ojo normal, los cocientes de anillo normales son superiores a 1,0; sin embargo, dado que las áreas de amplitud de mfERG deprimida en la toxicidad por HCQ suelen tener forma de anillo pericentral, y la zona macular central suele estar a salvo hasta una fase tardía del proceso de la enfermedad, estos pacientes suelen mostrar un cociente de anillo mayor del que cabría esperar (por encima de los límites del 99% de los normales aceptados creados a partir de un subconjunto de sujetos sanos).20
Aunque las pruebas de mfERG han demostrado ser muy prometedoras como medida objetiva para detectar la toxicidad temprana de la HCQ, así como para hacer un seguimiento de la progresión de los cambios maculares en la enfermedad conocida, están limitadas por su dependencia de la cooperación del paciente, la formación del personal especializado para su administración e interpretación, y el coste general. Tal vez lo más importante es que no es tan fácil de conseguir ni de realizar de forma fiable como la SD-OCT o la FAF, lo que limita su uso generalizado hasta la fecha.
No hay una única «mejor prueba»
A pesar de la creciente integración de estos sistemas de imagen en los foros de investigación y práctica clínica, sigue sin haber consenso sobre cuál es la prueba de referencia para detectar la toxicidad temprana de la HCQ. La discordia es evidente en toda la literatura, ya que varios proponentes han argumentado a favor de los campos visuales, FAF, mfERG o SD-OCT como el método más sensible/específico. En un reciente estudio retrospectivo basado en la práctica privada de 219 pacientes, David J. Browning, MD, PhD, llegó a la conclusión de que las directrices revisadas que hacen hincapié en el FAF auxiliar, el SD-OCT o el mfERG, en realidad han aumentado el coste del cribado sin mejorar la detección de casos de toxicidad.27
Mientras tanto, otros han sugerido que ciertos pacientes pueden diferir en su sensibilidad aparente a diferentes pruebas y, por lo tanto, es probable que un cribado cuidadoso con múltiples modalidades aumente el rendimiento diagnóstico en la detección de la toxicidad antes del inicio de la pérdida estructural/funcional irreversible.7 Michael Marmor, MD, y Ronald Melles, MD, ilustraron recientemente la necesidad de este enfoque multifacético en un subconjunto de 11 pacientes que representan el 10 por ciento de sus pacientes con toxicidad conocida de HCQ. Esta cohorte demostró una pérdida de campo 10-2 patognomónica con escotomas anulares parafoveales prominentes que eran fuertemente indicativos de retinopatía; sin embargo, no mostraban ninguna evidencia de daño estructural en las imágenes SD-OCT.28 Los autores enfatizaron la necesidad de adoptar un enfoque amplio cuando se trata de la detección de HCQ, de no depender únicamente de un solo procedimiento, y de hacer un seguimiento de cualquier resultado equívoco con pruebas confirmatorias adicionales.
Direcciones futuras
El advenimiento de las imágenes de óptica adaptativa ha permitido la visualización del mosaico de fotorreceptores de conos in vivo a resoluciones de ≤ 2 µm compensando las aberraciones de la óptica ocular.29-31 Utilizando esta tecnología, se han descubierto anomalías de los fotorreceptores en varias enfermedades de la retina que no eran discernibles de otro modo con las imágenes SD-OCT.32,33
El uso de la óptica adaptativa en la retinopatía por HCQ es relativamente nuevo. Kimberly E. Stepien, MD, y sus colegas demostraron la alteración del mosaico de conos fotorreceptores en áreas correspondientes a los defectos del HVF 10-2 y a las anomalías de la zona elipsoide de la SD-OCT en dos pacientes sometidos a un tratamiento prolongado con HCQ.33 De forma similar, los investigadores coreanos observaron un patrón de mosaico de conos alterado con conos individuales de formas y tamaños irregulares en un paciente con maculopatía de ojo de buey.34 Además, las densidades generales de conos medidas estaban disminuidas en todos los puntos de prueba predeterminados a varias distancias del centro foveal. En conjunto, ambos grupos propusieron que la OA proporciona una modalidad no invasiva, cuantitativa y de alta resolución para obtener imágenes de los pacientes con retinopatía HCQ, y puede permitir la detección de anomalías subclínicas que preceden a la pérdida objetiva del campo visual. Se requieren estudios a mayor escala para validar estos hallazgos.
Recientemente, dos grupos han descrito el uso de sistemas de microperimetría para evaluar la toxicidad temprana de la HCQ.35,36 Al probar la perimetría bajo la visualización simultánea del fondo de ojo, se puede obtener un correlato anatómico preciso de una aberración funcional.35 Lucía Martínez-Costa y sus colegas observaron diferencias significativas en las mediciones de sensibilidad retiniana por microperimetría entre 209 pacientes que tomaban HCQ o cloroquina en comparación con 204 sujetos de control.36 Renu Jivrajka, MD, y sus colegas detallaron sus hallazgos en una cohorte de 16 pacientes en tratamiento con HCQ durante más de cinco años sin signos de toxicidad mediante pruebas convencionales de HVF 10-2, SD-OCT, FAF o mfERG; sin embargo, con la microperimetría observaron una reducción general significativa en la sensibilidad media de la retina entre los pacientes y los controles de edad similar.35 Una ventaja adicional del sistema de microperimetría utilizado fue su capacidad para obtener imágenes SD-OCT simultáneas y superponer los valores de sensibilidad y grosor de la retina, lo que refuerza aún más la idea de correlacionar la respuesta funcional con una estructura anatómica. Se necesitan futuros estudios longitudinales prospectivos, con pruebas de microperimetría en serie, para determinar mejor si las sensibilidades retinianas reducidas representan realmente la toxicidad subclínica temprana de la HCQ.
La hidroxicloroquina es un fármaco valioso con un perfil general de bajos efectos secundarios. Aunque los efectos tóxicos oculares son infrecuentes, pueden estar asociados a una morbilidad significativa e irreversible del paciente. La detección precoz de la toxicidad durante las fases subclínicas con la interrupción de la medicación puede ayudar a prevenir un mayor deterioro estructural y funcional. Por ello, los clínicos deben mantener un umbral bajo para sospechar la toxicidad de la HCQ. Las anomalías sutiles detectadas mediante una modalidad justifican la realización de pruebas de seguimiento adicionales para confirmar o refutar estos hallazgos, con el objetivo final de realizar un diagnóstico temprano antes de la pérdida visual irreversible. REVISIÓN
Figura 4 reproducida con permiso de: Lyons JS, Severns ML. Detección de la toxicidad retiniana temprana por hidroxicloroquina mejorada por el análisis de la relación de anillos de la electrorretinografía multifocal. Am J Ophthalmol 2007. May;143(5):801-809.
El Dr. Rahimy es becario de segundo año en el Wills Eye Hospital e instructor clínico de oftalmología en la Facultad de Medicina de la Universidad Thomas Jefferson. El Dr. Vander es cirujano adjunto del Servicio de Retina del Wills Eye Hospital y profesor de oftalmología en la Facultad de Medicina de la Universidad Thomas Jefferson. Se puede contactar con el Dr. Rahimy en [email protected]. Se puede contactar con el Dr. Vander en jvander@midatlantic retina.com.
1. Tehrani R, Ostrowski RA, Hariman R, Jay WM. Toxicidad ocular de la hidroxicloroquina. Semin Ophthalmol 2008;23(3):201-209.
2. Semmer AE, Lee MS, Harrison AR, Olsen TW. Hydroxychloroquine retinopathy screening. Br J Ophthalmol 2008;92(12): 1653-1655.
3. Wolfe F, Marmor MF. Tasas y predictores de toxicidad retiniana por hidroxicloroquina en pacientes con artritis reumatoide y lupus eritematoso sistémico. Arthritis Care Res (Hoboken) 2010;62(6):775-784.
4. Marmor MF, Kellner U, Lai TY, Lyons JS, Mieler WF. Recomendaciones revisadas sobre el cribado de la retinopatía por cloroquina e hidroxicloroquina. Ophthalmology 2011;118:415-422.
5. Michaelides M, Stover NB, Francis PJ, Weleber RG. Toxicidad retiniana asociada a hidroxicloroquina y cloroquina: Factores de riesgo, detección y progresión a pesar del cese de la terapia. Arch Ophthalmol 2011;129:30-39.
6. Mititelu M, Wong BJ, Brenner M, Bryar PJ, Jampol LM, Fawzi AA. Progresión de los efectos tóxicos de la hidroxicloroquina tras el cese del tratamiento farmacológico: Nueva evidencia de la imagen multimodal. JAMA Ophthalmol 2013;131:1187-1197.
7. Marmor MF. Comparación de los procedimientos de cribado en la toxicidad por hidroxicloroquina. Arch Ophthalmol 2012;130:461-469.
8. Elder M, Rahman AM, McLay J. Pérdida temprana del campo visual paracentral en pacientes que toman hidroxicloroquina. Arch Ophthalmol 2006;124:1729-1733.
9. Marmor MF, Carr RE, Easterbrook M, Farjo AA, Mieler WF. Recomendaciones sobre el cribado de la retinopatía por cloroquina e hidroxicloroquina: Un informe de la Academia Americana de Oftalmología. Ophthalmology 2002;109:1377-1382.
10. Kellner S, Weinitz S, Kellner U. Spectral domain optical coherence tomography detects early stages of chloroquine retinopathy similar to multifocal electroretinography, fundus autofluorescence and near-infrared autofluorescence. Br J Ophthalmol 2009;93(11):1444-1447.
11. Chen E, Brown DM, Benz MS, et al. Spectral domain optical coherence tomography as an effective screening test for hydroxychloroquine retinopathy (the flying saucer sign). Clin Ophthalmol 2010;4:1151-1158.
12. Pasadhika S, Fishman GA, Choi D, Shahidi M. Selective thinning of the perifoveal inner retina as an early sign of hydroxychloroquine retinal toxicity. Eye (Lond) 2010;24(5):756-762; quiz 763.
13. Pasadhika S, Fishman GA. Effects of chronic exposure to hydroxychloroquine or chloroquine on inner retinal structures. Eye (Lond) 2010;24(2):340-346.
14. Ulviye Y, Betul T, Nur TH, Selda C. Spectral domain optical coherence tomography for early detection of retinal alterations in patients using hydroxychloroquine. Indian J Ophthalmol 2013;61(4):168-171.
15. Kennedy CJ, Rakoczy PE, Constable IJ. Lipofuscina del epitelio pigmentario de la retina: A review. Eye (Lond) 1995;9 ( Pt 6)):763-771.
16. Okubo A, Rosa RH, Jr., Bunce CV, et al. Las relaciones de los cambios de edad en el epitelio pigmentario de la retina y la membrana de Bruch. Invest Ophthalmol Vis Sci 1999;40(2):443-449.
17. Holz FG, Bellman C, Staudt S, Schutt F, Volcker HE. Fundus autofluorescence and development of geographic atrophy in age-related macular degeneration. Invest Ophthalmol Vis Sci 2001;42(5):1051-1056.
18. Kellner U, Renner AB, Tillack H. Fundus autofluorescence and mfERG for early detection of retinal alterations in patients using chloroquine/hydroxychloroquine. Invest Ophthalmol Vis Sci 2006;47(8):3531-3538.
19. Marmor MF. La autofluorescencia del fondo de ojo no es el mejor cribado temprano de la toxicidad por hidroxicloroquina. JAMA Ophthalmol 2013;131:1487-1488.
20. Lyons JS, Severns ML. Detección de toxicidad retiniana temprana por hidroxicloroquina mejorada por el análisis de la relación de anillos de la electrorretinografía multifocal. Am J Ophthalmol 2007;143:801-809.
21. Maturi RK, Folk JC, Nichols B, Oetting TT, Kardon RH. Hydroxychloroquine retinopathy. Arch Ophthalmol 1999;117:1262-1263.
22. Lai TY, Chan WM, Li H, Lai RY, Lam DS. Multifocal electroretinographic changes in patients receiving hydroxychloroquine therapy. Am J Ophthalmol 2005;140:794-807.
23. Lai TY, Ngai JW, Chan WM, Lam DS. Visual field and multifocal electroretinography and their correlations in patients on hydroxychloroquine therapy. Doc Ophthalmol 2006;112(3):177-187.
24. Maturi RK, Yu M, Weleber RG. Multifocal electroretinographic evaluation of long-term hydroxychloroquine users. Arch Ophthalmol 2004;122:973-981.
25. Lyons JS, Severns ML. Using multifocal ERG ring ratios to detect and follow Plaquenil retinal toxicity: a review : Review of mfERG ring ratios in Plaquenil toxicity. Doc Ophthalmol 2009;118(1):29-36.
26. Tzekov RT, Gerth C, Werner JS. Senescencia de los componentes del electrorretinograma multifocal humano: Un enfoque localizado. Graefes Arch Clin Exp Ophthalmol 2004;242(7):549-560.
27. Browning DJ. Impacto de las directrices revisadas de la academia americana de oftalmología respecto al cribado con hidroxicloroquina en la práctica real. Am J Ophthalmol 2013;155:418-428.e411.
28. Marmor MF, Melles RB. Disparidad entre los campos visuales y la tomografía de coherencia óptica en la retinopatía por hidroxicloroquina. Ophthalmology 2014;121:1257-62.
29. Roorda A, Romero-Borja F, Donnelly Iii W, Queener H, Hebert T, Campbell M. Adaptive optics scanning laser ophthalmoscopy. Opt Express 2002;10(9):405-412.
30. Park SP, Chung JK, Greenstein V, Tsang SH, Chang S. A study of factors affecting the human cone photoreceptor density measured by adaptive optics scanning laser ophthalmoscope. Exp Eye Res 2013;108:1-9.
31. Kim JE, Chung M. Óptica adaptativa para la obtención de imágenes de la retina: Estado actual. Retina 2013;33:1483-1486.
32. Carroll J, Neitz M, Hofer H, Neitz J, Williams DR. Pérdida funcional de fotorreceptores revelada con óptica adaptativa: Una causa alternativa del daltonismo. Proc Natl Acad Sci U S A 2004;101(22):8461-8466.
33. Stepien KE, Martínez WM, Dubis AM, Cooper RF, Dubra A, Carroll J. Disrupción subclínica de los fotorreceptores en respuesta a un traumatismo craneal grave. Arch Ophthalmol 2012;130:400-402.
34. Bae EJ, Kim KR, Tsang SH, Park SP, Chang S. Retinal damage in chloroquine maculopathy, revealed by high resolution imaging: Un informe de caso utilizando oftalmoscopia láser de escaneo de óptica adaptativa. Korean J Ophthalmol 2014;28(1):100-107.
35. Jivrajka RV, Genead MA, McAnany JJ, Chow CC, Mieler WF. Sensibilidad microperimétrica en pacientes en tratamiento con hidroxicloroquina (Plaquenil). Eye (Lond) 2013;27(9):1044-1052.
36. Martínez-Costa L, Victoria Ibáñez M, Murcia-Bello C, et al. Uso de la microperimetría para evaluar la toxicidad retiniana de la hidroxicloroquina y la cloroquina. Can J Ophthalmol 2013;48(5):400-405.