Esittely
Kilpirauhasen toiminnan muutosten esiintyvyys naisilla on hyvin suuri (kilpirauhasen vajaatoiminta 5/1000 ja kilpirauhasen liikatoiminta 3/10001), ja koska monet näistä tiloista ilmenevät hedelmällisessä iässä, ei ole mitenkään omituista ajatella, että raskaus liittyisi näihin sairauksiin. Lisäksi kun kilpirauhashormonipitoisuuksien (TH) mittaamista raskaana olevilta naisilta koskeva kliininen käytäntö on laajentunut, yhä useammat kilpirauhasen toiminnan poikkeavuudet, jotka muissa olosuhteissa olisi jätetty huomiotta, havaitaan nyt raskaana olevilla naisilla.
Toisaalta äidin kilpirauhasen toiminta muuttuu merkittävästi raskauden aikana, mikä johtaa muutoksiin eri laboratorioparametreissa. Tämän vuoksi raskaana olevilla naisilla olisi käytettävä erilaista lähestymistapaa kuin ei-raskaana olevilla naisilla eri kilpirauhasen toimintaparametrien tulkinnassa, jotta vältetään väärät diagnoosit ja arvioinnit, joilla voi olla vakavia seurauksia.
Edellisen johdosta viime vuosina on herännyt kiinnostus kilpirauhasen fysiologiaan ja mahdollisiin muutoksiin raskauden aikana.2 Näistä olemme tarkastelleet raskaudenaikaiseen kilpirauhasen liikatoimintaan liittyviä näkökohtia, sen haasteita ja mahdollisia seurauksia sekä raskauden aikana (äidissä ja/tai sikiössä) että synnytyksen jälkeen (äidissä ja/tai vastasyntyneessä).
Kilpirauhasen toiminnan arviointi raskauden aikana
Raskauden aikana tapahtuu merkittäviä fysiologisia muutoksia, jotka vaikuttavat merkittävästi äidin kilpirauhasen toiminnan eri parametreihin3,4, mukaan lukien seuraavat:
- –
TSH. TSH-tasojen on perinteisesti havaittu laskevan missä tahansa raskauden vaiheessa verrattuna ei-raskaana olevilla naisilla todettuihin tasoihin5 , ja ensimmäisen raskauskolmanneksen aikana TSH-tasot ovat pienimmillään, minkä jälkeen ne nousevat toisella ja kolmannella raskauskolmanneksella. Nämä muutokset TSH-tasoissa heijastavat muutoksia ihmisen koriongonadotropiinipitoisuuksissa (HCG), jotka ovat suurimmillaan ensimmäisellä raskauskolmanneksella ja laskevat vähitellen sen jälkeen. Tämän vuoksi eri tiedeyhteisöt ovat vahvistaneet normaalit viitearvot6-8 (taulukko 1).
Taulukko 1.TSH:n viitearvot eri tieteellisten järjestöjen mukaan.
Yhteiskunta TSH-pitoisuudet (μU/ml) raskauden aikana Ensimmäinen raskauskolmanneksen Toisen raskauskolmannes Kolmas raskauskolmannes Endo 2007/SEEN 2009 ATA 2011 0.1-2.5 0.2-3 0.3-3 ATA: American Thyroid Association; Endo: Endocrine Society; SEEN: Spanish Society of Endocrinology and Nutrition.
Lähteet: Stagnaro-Green ym.6, Abalovich ym.7 ja Galofré ym.8
On syytä huomioida, että TSH-tasojen lasku on vieläkin suurempaa monisikiöraskauksissa ja että raskaana olevilla naisilla, jotka tupakoivat, on alhaisemmat TSH-pitoisuudet ensimmäisellä ja kolmannella raskauskolmanneksella.9
- –
TBGT-T4. Raskauteen liittyvät kohonneet estrogeenitasot nostavat TBG-tasoja ja siten myös TT4-arvoja. TT4-tasojen muutokset ovat kuitenkin hyvin johdonmukaisia (ne nousevat 150 %), ja ne tapahtuvat sekä kolmanneksesta että käytetystä menetelmästä riippumatta. Näin ollen, jos TT4-tasot ovat käytettävissä, raskaana olevien naisten T4-tuotanto voidaan arvioida kertomalla ei-raskaana olevien naisten viitearvot 1,5:llä.
- –
FT4. Kliinisessä käytännössä suurinta osaa vapaan T4:n (FT4) mittauksista ei tehdä käyttäen kultaista standardia tasapainodialyysi- tai ultrasuodatusmenetelmää. Rutiininomaisesti käytetty menetelmä on immunomääritysjärjestelmä, jossa FT4 ei ole suoraan kvantifioitu arvo, vaan se arvioidaan proteiinille herkällä menetelmällä (johon vaikuttavat TBG ja albumiini), ja joka siksi muuttuu voimakkaasti raskauden vaikutuksesta ja vaihtelee myös trimesterin mukaan. Lisäksi kullakin tutkimusmenetelmällä on erityisiä variaatioita. Tämä tarkoittaa, että raskauden aikaisen FT4:n asianmukaista tulkintaa varten on oltava käytettävissä viitearvot, jotka riippuvat raskausajasta ja käytetystä menetelmästä, kuten American Thyroid Association (ATA) toteaa.6
Kilpirauhasen liikatoiminnan vaikutukset äitiin ja sikiöön
Kuten taulukosta 2 käy ilmi, raskaudenaikaisella kilpirauhasen liikatoiminnalla voi olla vakavia seurauksia sekä äidille ja sikiölle että synnytyksen jälkeen vastasyntyneelle.10-12 On myös huomattava, että endogeenisen kilpirauhasen liikatoiminnan yhteydessä on hiljattain raportoitu lisääntyneestä tromboosiriskistä, joka on ilmeisesti palautuva, kun kilpirauhasen liikatoiminta saadaan hallintaan.13 Koska syvän laskimotromboosin ja keuhkotromboembolian riski on suurentunut raskauden aikana,14 on syytä pitää yllä korkeaa epäilyksen tasoa, jotta tämä komplikaatio voidaan havaita varhaisessa vaiheessa, ja ennaltaehkäiseviä toimenpiteitä voidaan joutua harkitsemaan.
Ylilääkityksen vaikutukset äitiyteen ja sikiöön.
Äitiys
Keskenmeno
Preklampsia (moninkertaistaa riskin × 5)7
Ennenaikainen synnytys (moninkertaistaa riskin × 10)12
. Abruptio placentae
Sydämen vajaatoiminta (moninkertaistaa riskin×20)12
Kilpirauhasen myrsky (moninkertaistaa riskin×10)12
Laskimotromboosi13
Sikiön
matala syntymäpaino
Kohdunsisäinen kasvun hidastuminen
Ennenaikaisuus
Pieni raskausikään nähden
Sikiön kuolema
Kilpirauhasen toimintahäiriö (kilpirauhasen liikatoiminta). tai kilpirauhasen vajaatoiminta)
Sikiön struuma
Vastasyntynyt
Ohimenevä kilpirauhasen liikatoiminta
Ohimenevä tai pysyvä kilpirauhasen vajaatoiminta
Raskaudenaikaisen kilpirauhasen liikatoiminnan luokittelu
Taulukossa 3 kuvataan eri diagnostisia mahdollisuuksia, kun kilpirauhasen liikatoimintaa esiintyy raskauden aikana. Yhtäältä on olemassa useita suoraan itse raskaudesta johtuvia tiloja, jotka voidaan sisällyttää nimikkeeseen ohimenevä raskausajan tyreotoksikoosi (TGT). Toisaalta mikä tahansa tila, joka johtaa kilpirauhasen liikatoimintaan raskauden ulkopuolella, voi esiintyä myös raskauden aikana. Lopuksi, kohonneita TH-pitoisuuksia voi esiintyä myös eksogeenisen TH-tarjonnan vuoksi.
Raskauden aikaisen kilpirauhasen liikatoiminnan etiologinen luokittelu.
Ohimenevä gestationaalinen tyreotoksikoosi
Hyperemesis gravidarum
Monisikiöraskaus
Trofoblastinen kilpirauhasen liikatoiminta (mole, koriokarsinooma)
Hyperreactio luteinalis
Familiaalinen gestationaalinen tyreotoksikoosi
Hyperplacentoosi
Kilpirauhasen vajaatoiminta
Basedowin tauti
Gravesin tauti
Kilpirauhastulehdus
Multinodulaarinen struuma
Toksinen kilpirauhasen adenooma
Iatrogeeninen
Ylihoito
Kilpirauhashormonien tahaton saanti (elintarvikkeiden kontaminaatio, jne.)
Tosiasiallinen
Transienttinen gestationaalinen tyreotoksikoosi
Tämä on yleisin raskaudenaikaisen kilpirauhasen liikatoiminnan syy, ja sitä voi esiintyä 1-3 %:ssa kaikista raskauksista.15,16 Se on määritelty ohimeneväksi kilpirauhasen liikatoiminnaksi, joka rajoittuu raskauden ensimmäiselle puoliskolle ja jolle on ominaista kohonnut FT4- tai TT4-taso (sovitettu) ja suppressoitunut tai havaitsematon TSH-taso ilman kilpirauhasen autovasta-aineita16 tai Gravesin tautiin (GD) viittaavia fyysisiä piirteitä.17 Tämä johtuu tavallisesti kohonneista HCG-pitoisuuksista tai suuremmasta affiniteetista TSH-reseptoreihin.
Tyypillisin tila tässä ryhmässä (taulukko 3) on hyperemesis gravidarum (HG), mutta on myös muita tiloja, joihin liittyy kohonneita HCG-pitoisuuksia, kuten monisikiöraskaus tai trofoblastisairaus (hydatidimola tai koriokarsinooma), joiden TGT-esiintyvyys on jopa 50 %.17 On myös muita harvinaisempia syitä, kuten hyperreactio luteinalis,18 jolle on ominaista theca-luteiinikystien muodostuminen raskauden aikana, tai hyperplacentoosi,19 jossa istukan paino ja HCG-tuotanto ovat lisääntyneet. On myös olemassa perinnöllinen tila (familiaalinen gestationaalinen tyrotoksikoosi20 ), jossa TSH-reseptorin yliherkkyys fysiologisille HCG-pitoisuuksille johtuu dominoivasta autosomaalisesta mutaatiosta; tälle on kliinisesti ominaista TGT:n kehittyminen kaikissa raskauksissa ja kaikilla suvun naisilla, joilla on normaalit HCG-pitoisuudet.
Hyperemesis gravidarum
Yleisin TGT:n aiheuttaja on HG. HG:tä esiintyy 0,5-10/1000:ssa kaikista raskauksista,21 ja siihen liittyy kohonnut vapaa TH-pitoisuus ja TSH:n suppressio 30-60 %:ssa tapauksista.22 On huomattava, että HG:n käsite tulisi rajoittaa tiloihin, joihin liittyy raskauden ensimmäisellä kolmanneksella oksentelua, nestehukkaa, vähintään 5 %:n painonpudotusta ja ketonuriaa.23
Näissä tapauksissa kilpirauhasen liikatoiminnalle on ominaista TSH:n pitoisuuksien suppressio ja minimissään FT4:n kohoaminen, ja tavallisesti myös tavanomaisen normaalit FT3:n tasot. Kilpirauhasen liikatoiminta sekä siihen liittyvä oksentelu häviävät yleensä spontaanisti ennen 20. viikkoa, ja oireenmukainen hoito suonensisäisellä nesteytyksellä ja B-vitamiinikompleksilla riittää ehkäisemään Wernicken enkefalopatian poikkeuksellisen suuren riskin24. Ei ole näyttöä siitä, että hoidosta kilpirauhaslääkkeillä (ATD) olisi mitään hyötyä,25 ja siksi niiden käyttö ei ole suositeltavaa.6
Poikkeuksellisesti HG, jossa on erittäin selvä kilpirauhasen liikatoimintakomponentti, tai GD, johon liittyy ruoansulatuskanavan intoleranssia (pahoinvointia ja oksentelua), voivat viitata tarpeeseen tehdä erotusdiagnostiikka näiden välillä. Taulukossa 4 esitetään tärkeimmät erot. Joka tapauksessa, jos kilpirauhasen liikatoiminta jatkuu yli ensimmäisen raskauskolmanneksen, on syytä epäillä muuta syytä kuin TGT:tä.
Kilpirauhasen liikatoiminnan ja hyperemeesin erot.
| Tunnus | Gravesin tauti | Hyperemeesi | ||
| Kilpirauhasen liikatoiminnan oireet ennen raskautta | ++ | – | ||
| Kilpirauhasen liikatoiminnan oireet raskauden aikana. | +/++ | -/+ | ||
| Pahoinvointi/oksentelu | -/+ | +++ | ||
| Goiter/silmänpainetauti. | + | – | ||
| Kilpirauhasen vasta-aineet | ++ | – | ||
| T-US | Hypervaskulaarinen | Normaali | ||
| Suvussa esiintynyt HG | – | + | ||
| Samankaltaiset oireet aiemmassa raskaudessa | – | + | ||
| T4 | ||||
| T3 | ||||
| TT3/TT4 suhde | >20 |
T-US: Kilpirauhasen ultraääni; HG: hyperemesis gravidarum.
Gravesin tauti
Kilpirauhassairauksista GD on yleisin raskaudenaikaisen kilpirauhasen liikatoiminnan syy, ja sitä esiintyy 0,1-1 %:ssa kaikista raskauksista (kliininen kilpirauhasen liikatoiminta 0,4 %:ssa ja subkliininen kilpirauhasen liikatoiminta 0,6 %:ssa).10
GD:n luonnollinen taudinkuva raskauden aikana on oireiden paheneminen ensimmäisen raskauskolmanneksen aikana johtuen HCG:n aiheuttaman TSH-reseptorin stimulaation additiivisesta vaikutuksesta, jota seuraa paraneminen raskauden jälkipuoliskolla raskauden immunomoduloivan vaikutuksen vuoksi, ja sen uusiutuminen synnytyksen jälkeen.
Gravesin tauti raskauden aikana
Aktiivisen GD:n oireet raskauden aikana eivät poikkea taudille tyypillisistä oireista. Jotkin oireet saattavat joskus sekoittua itse raskauteen liittyviin oireisiin. Mahdolliset silmäoireet ja struuma auttavat tilan selvittämisessä, ja hormonimittaukset mahdollistavat diagnoosin.
Gravesin taudin hoito raskauden aikana
Kuten hyvin tiedetään, ei-raskaana olevilla naisilla GD:n hoidossa on kolme potentiaalista hoitomenetelmää: 131I:n käyttö, leikkaus tai lääkehoito ATD-lääkkeillä. Näistä kolmesta vaihtoehdosta 131I:n antaminen on vasta-aiheista raskauden aikana epämuodostumariskin vuoksi7 , joten vaihtoehdot rajoittuvat tyreoidektomiaan tai ATD-lääkkeiden käyttöön. Leikkaus tulisi tehdä vain poikkeustapauksissa, kuten jäljempänä käsitellään.
Lääkehoito. Kilpirauhaslääkkeet
Kilpirauhasen vajaatoiminnan lääkehoidossa raskauden aikana propyylitiourasiilia (PTU) pidettiin perinteisesti ensisijaisena hoitona metimatsoliin/karbimatsoliin (MM/CM) verrattuna vielä muutama vuosi sitten.26 Tämä käsitys perustui joihinkin tutkimuksiin, jotka viittasivat PTU:n minimaaliseen siirtymiseen istukan läpi MM/CM:ään verrattuna27 ja MM/CM:n teratogeenisiin vaikutuksiin. Nykyään tiedetään, että molemmat ATD-lääkkeet läpäisevät istukan ja että niillä on siten sama mahdollisuus vaikuttaa sikiöön ja aiheuttaa sikiön kilpirauhasen vajaatoimintaa26 .
Lisäksi MM/CM:n rooli sikiön aplasia cutis ja choanal- ja esofageaalinen atresia sekä eräät muut epämuodostumat, joita kutsutaan yleisesti ”metimatsoliembryopatiaksi ”28 , ovat olleet hyvin kiistanalaisia29-31 , ja nämä epämuodostumat on joissakin tapauksissa liitetty itse kilpirauhasen liikatoiminnan haitallisiin vaikutuksiin. Viimeaikaiset tutkimukset32,33 kuitenkin osoittavat, että MM/CM:llä on teratogeenisia vaikutuksia, toisin kuin PTU:lla.
Toisaalta viime vuosina on raportoitu tapauksista, joissa PTU:lla hoidetuilla potilailla on esiintynyt fulminantti toksinen hepatiitti34,35 , jonka esiintyvyys on ollut 0,1-0,5 %, ja kuolleisuus on ollut suuri (25-50 %).10,36 On jopa raportoitu tapauksia, joissa PTU:lla hoidetuille äideille on syntynyt vastasyntyneiden vastasyntyneiden vastasyntyneiden neonataalista hepatiittia37,38.
Olemme siis dilemman edessä: toisaalta näyttää olevan selvästi tunnustettu, että MM/CM:ään liittyy epämuodostumariski, ja toisaalta se, että PTU voi aiheuttaa kuolemaan johtavia komplikaatioita.
Tämän vaihtoehdon edessä eräät kirjoittajat ovat suositelleet ablaatiohoitoa ennen raskautta GD:tä sairastaville naisille.39 Ratkaisu tuskin kuitenkaan ratkaisee ongelmaa, sillä GD:tä sairastavat naiset eivät useimmissa tapauksissa suunnittele raskautta. Toisaalta tämä toimenpide ei estä mahdollista sikiön kilpirauhasen liikatoimintaa (Fhyper), joka johtuu kilpirauhasta stimuloivien vasta-aineiden (TSI) korkeiden pitoisuuksien pysyvyydestä, mikä edellyttää lääkehoitoa, jolloin ongelma nousee uudelleen esiin.
Tästä syystä ATA on asettanut kriteerit PTU:n käytölle väestössä yleensä ja raskaana oleville naisille.40 Raskauden osalta ATA ei suosittele MM/CM:n käyttöä raskauden ensimmäisellä kolmanneksella (organogeneesin aikana) ja suosittelee PTU:n käyttöä. Raskausviikon 12 jälkeen PTU:n käyttö olisi lopetettava maksasairauden riskin vuoksi, ja GD:n valvontaa olisi jatkettava MM/CM:llä. Raskauden ulkopuolella PTU:n käyttöä suositellaan vain kahdessa tilanteessa: ensinnäkin, jos esiintyy kilpirauhasmyrskyä, ja toiseksi, jos esiintyy MM/CM:n aiheuttamia haittavaikutuksia.
Jotta PTU-hoidon aloittaminen ei viivästyisi, GD:tä sairastavilla naisilla, jotka voivat mahdollisesti tulla raskaaksi ja jotka eivät käytä mitään ehkäisymenetelmää, on suositeltavaa, että kotona on saatavilla PTU:ta ja että heitä ohjeistetaan vaihtamaan lääkitys (MM/CM:stä PTU:uun) heti kun raskaus todennetaan.
Lääkehoito. Kliininen hoito
Kuten edellä on käsitelty, GD:n hoidon raskauden aikana tulisi koostua PTU:sta ensimmäisen raskauskolmanneksen aikana ja MM/CM:stä sen jälkeen. Aloitusannos voi olla 50-300 mg/vrk PTU:ta kolmena jaettuna annoksena, 5-15 mg/vrk metimatsolia tai 10-15 mg/vrk karbimatsolia kerta-annoksena.6 On aina pyrittävä käyttämään pienintä mahdollista annosta.
Betasalpaajia tulisi käyttää vain ohimenevästi, koska niiden pitkäaikaiseen käyttöön on liitetty kohdunsisäistä kasvun hidastumista, bradykardiaa ja vastasyntyneen hypoglykemiaa.41 Lisäksi jotkut kirjoittajat ovat raportoineet lisääntyneistä keskenmenoista yhdistetyn propranololi- ja ATD-hoidon yhteydessä.42
Vaikutussalpaajalääkkeiden annosta säädettäessä on pyrittävä pitämään äidin kilpirauhasen toiminta lähellä subkliinisen liikatoiminnan rajaa, koska sikiön kilpirauhanen on paljon herkempi ATD-lääkkeiden salpaavalle vaikutukselle. Itse asiassa havaittavan TSH:n esiintyminen on osoitus siitä, että ATD-annosta olisi pienennettävä.10,43
Raskauden aikainen GD:n kulku on hyvin dynaaminen, joten jopa 20-30 %:lla potilaista saavutetaan sellainen kontrolli, että ATD:n käyttö voidaan lopettaa raskauden viimeisen kolmanneksen aikana.44 Yhdistelmähoidon (ATD:t ja TH:t) käyttö GD:n hoidossa on ehdottoman vasta-aiheista raskauden aikana, koska se aiheuttaa sikiön kilpirauhasen vajaatoimintaa (Fhypo).6,43
Kirurgia
Kyseessä, joka koskee leikkauksen käyttöä GD:n hallitsemiseksi raskaana olevilla naisilla, eri yhteisymmärryksessä ja kliinisissä ohjeissa6,7,43 ollaan yksimielisiä siitä, että leikkauksen käyttöä voidaan suositella vain, jos ilmenee seuraavia tapauksia:
- 1
Haitallisia reaktioita, joita ilmenee, kun ATD:t aiheuttavat, ja jotka estävät niiden käytön.
- 2
Tarve suurille ATD-annoksille.
- 3
Potilas ei noudata lääkehoitoa.
Italialaisissa ohjeissa43 suositellaan lisäksi leikkausta tapauksiin, joissa äidin laaja-alaisella struumaatikolla on hengitysteiden kompressio.
Mikäli se tehdään, paras leikkausajankohta on toiselta kolmannekselta alkaen. Tämä oikeuttaa käyttämään beetasalpaajia ja natriumjodidia (50-100 mg/vrk)45 lyhyen ajan (10-14 päivää) raskaana olevilla naisilla, joilla on GD, leikkaukseen valmistautumiseksi. Kuten edellä todettiin, pitkäaikaista beetasalpaajahoitoa on vältettävä. Varovaisuutta on noudatettava myös annettaessa kaliumjodidia, jotta estetään struuman ja/tai Fhypon kehittyminen.
Leikkaus aiheuttaa syvällisen muutoksen tilanteeseen. Toisaalta kilpirauhasen liikatoiminta korjaantuu raskaana olevilla naisilla, mutta äidille aiheutuu kilpirauhasen vajaatoiminta, joka vaatii nopeaa korvaamista ja säännöllistä TSH:n seurantaa. Myös TSI-tasoja on valvottava, ja sikiön kilpirauhasen liikatoimintaa on tarvittaessa seurattava.
Kilpirauhasen autoimmuniteetin muutokset raskauden aikana
Jotkut kirjoittajat ovat osoittaneet ainakin joissakin tapauksissa, että TSH-reseptoria vastaan olevien vasta-aineiden toiminnallinen aktiivisuus muuttuu stimuloivasta aktiivisuudesta inhiboivaan tai estävään aktiivisuuteen.46,47 Tämä tarkoittaa, että raskaus ei ainoastaan modifioi autovasta-aineiden pitoisuuksia, vaan myös niiden toiminnallista profiilia. Tämä käsite merkitsee sitä, että GD voi raskauden aikana kehittyä normaalin toiminnan lisäksi jopa hypofunktioksi tämän stimuloivan ja estävän aktiivisuuden muutoksen vuoksi, kuten joissakin tapauksissa on raportoitu48. Toisin sanoen GD raskauden aikana on muuttuva prosessi, joka vaatii jatkuvaa säännöllistä seurantaa ja jota ei pitäisi laiminlyödä, vaikka näennäinen remissio, joka ei edellytä ATD-lääkitystä, olisi saavutettu.
Kilpirauhasta stimuloivien vasta-aineiden mittaaminen raskauden aikana
Välttääkseen mahdollisten kilpirauhasta stimuloivien autovasta-aineiden vaikutusta sikiön kilpirauhaseen ETA julkaisi vuonna 199849 kriteerit, joissa vahvistettiin indikaatiot kilpirauhasta stimuloivien autovasta-aineiden mittaamiselle raskauden aikana äidin GD:n ominaisuuksien mukaan (taulukko 5).
Euroopan kilpirauhasyhdistyksen mukaiset indikaatiot TSI:n mittaamiseen.
(I) Euthyroidinen nainen, jolla on GD ja joka on parantunut lääkehoidolla ennen raskautta
– Ei mittausta
(II) Euthyroidinen nainen, jolla on GD ja joka on parantunut131I:n tai leikkauksen jälkeen
– Mittaa TSI:tä varhain: jos positiivinen, seuraa sikiön kilpirauhasen liikatoimintaa
– Mittaa TSI kolmannella raskauskolmanneksella (jos positiivinen ensimmäisellä raskauskolmanneksella): jos positiivinen, seuraa vastasyntyneen kilpirauhasen liikatoimintaa
(III) Nainen, jota hoidetaan GD:n vuoksi raskauden aikana
– Mittaa TSI kolmannella raskauskolmanneksella, jos positiivinen, seuraa vastasyntyneen kilpirauhasen liikatoimintaa
GD: Gravesin tauti. Laurberg ym.49
Tapauksissa, joissa GD on parantunut ennen raskautta lääkehoidolla, immuunitila katsotaan poistuneeksi, eikä TSI-mittausta tarvita.
Kun GD on poistunut ablaatiohoidolla (leikkaus tai sädehoito), immuunitila voi jatkua. TSI-arvot muuttuvat yleensä negatiivisiksi 12-18 kuukauden kuluttua leikkauksesta. 131I-ablaatiohoidon jälkeen tasot nousevat aluksi ensimmäisten kuukausien aikana ja laskevat sen jälkeen, vaikka ne voivat pysyä korkeina jopa viiden vuoden ajan.50 Tämä tarkoittaa, että mahdollisen Fhyperin estämiseksi 131I:n jälkeen on ylläpidettävä pitkäaikaista ehkäisyä. Näin ollen naisilla, jotka haluavat tulla raskaaksi ja joilla on korkeat TSI-tiitterit, leikkaus on parempi vaihtoehto kuin 131I. Kaikissa näissä tapauksissa TSI-tasot olisi kvantitoitava varhaisessa vaiheessa mahdollisen Fhyper-riskin arvioimiseksi, ja ne olisi mitattava uudelleen kolmannella raskauskolmanneksella sen selvittämiseksi, ovatko ne edelleen positiivisia ja onko näin ollen olemassa vastasyntyneen kilpirauhasen liikatoiminnan riski.
Tapauksessa, jossa raskauden aikana esiintyy aktiivista GD:tä, mahdollinen Fhyper-riski hallitaan hoitamalla äitiä ATD-lääkkeillä. TSI:n testaamista raskauden lopussa pidetään kuitenkin suositeltavana vastasyntyneen kilpirauhasen liikatoiminnan riskin arvioimiseksi.
ATA6 neuvoo testaamaan noin 20-24 raskausviikolla ja antaa paljon yleisempiä suosituksia:
- –
Äiti, jolla on aktiivinen kilpirauhasen liikatoiminta.
- –
Historiaa 131I:llä annetusta hoidosta.
- –
Edellinen kilpirauhasen poistoleikkaus.
- –
Edellinen vastasyntynyt, jolla on kilpirauhasen liikatoiminta.
Kilpirauhasen liikatoiminta sikiöllä
On syytä muistaa, että sikiön kilpirauhanen saavuttaa kypsyysasteen viikolla 20, ja se kykenee näin ollen reagoimaan samoihin vaikutustekijöihin (ATD-lääkkeisiin ja TSI-lääkkeisiin) kuin aikuisen kilpirauhas. Tämän vuoksi GD:n yhteydessä raskauden aikana voidaan todeta sekä Fhypo että Fhyper.
Sikiön kilpirauhasen vajaatoiminta
Fhypo johtuu yleensä suhteellisesta ATD:n yliannostuksesta, joka saattaa ylläpitää normaalia toimintaa äidissä, mutta aiheuttaa selvän hypofunktion sikiössä.
Viitteelliset kliiniset merkit
Tilaa voidaan kliinisesti epäillä sikiön struuman perusteella synnytysultrassa ja polyhydramnion kehittyessä ATD-hoitoa saavalla raskaana olevalla naisella.
Sikiön struuman esiintyminen on toiminnallisista näkökohdista riippumatta hälytyssignaali massavaikutuksensa vuoksi51 (kuva 1). On otettava huomioon, että kilpirauhasen suurentuminen aiheuttaa sikiön niskan takaosan hyperextensiota, mikä puolestaan heikentää sikiön kohdunsisäistä liikkuvuutta ja johtaa sen seurauksena epänormaaliin synnytyssynnytykseen (olkapäädystokia, perätilasynnytys jne.). Vaikka tämä hyperextensio ei estäisikään sikiön riittävää kefaalista asentoa, se estää sikiön kaulan riittävän taivutuksen synnytystä varten, mikä aiheuttaa kasvojen synnytyksen. Kaikki nämä tilanteet edellyttävät keisarinleikkausta. Tämä ei kuitenkaan ole tärkein komplikaatio, sillä sikiön epäkypsään henkitorven rustoon kohdistuva puristus voi aiheuttaa henkitorven ja ruokatorven puristusta. Tämä johtaa hengitysteiden tukkeutumiseen ja siihen liittyvään tukehtumisriskiin. Lisäksi ruokatorven puristuminen heikentää lapsiveden nielemistä, mikä johtaa nesteen kertymiseen ja polyhydramnion kehittymiseen. Tämä suosii ennenaikaista syntymää, joka on tärkein vastasyntyneiden sairastavuuden ja kuolleisuuden syy.
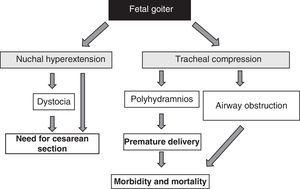
Sikiön struuman kehittymisen seuraukset.
Diagnostiikka
Ainut täysin luotettava menettely fhypoepäilyn vahvistamiseksi on sikiön TH-tasojen mittaaminen chordocentesis-menetelmällä. Tämä on toimenpide, joka ei ole komplikaatioita vailla (siihen liittyy 2 prosentin sikiökuoleman riski52 ) ja joka on monimutkaisempi kuin yksinkertainen lapsivesipunktio. Sikiön TH-pitoisuuksien mittaaminen lapsivedestä ei kuitenkaan ole luotettavaa eikä korreloi niiden mittaamisen kanssa sikiön verestä.53 On muistettava, että lapsivedestä voi löytyä äidin TH:ta.54 Eri ohjeiden6,43 mukaan akordosentoosi tulisi tehdä vain silloin, kun sikiöllä, jonka äiti käyttää ATD-lääkkeitä, havaitaan struuma, eikä varmaa Fhyper- tai Fhypo-diagnoosia voida tehdä, ja aina kokeneessa keskuksessa.
Tämän lähestymistavan sijaan on äskettäin ehdotettu sikiön TH:iden aineenvaihdunnasta syntyvän yhdiste W:n mittaamista. Toisin kuin aikuisilla, sikiössä TH:iden metabolia noudattaa sulfokonjugaatioreittiä muodostaen dijodityroniinisulfaattia; tämä yhdiste puolestaan metyloituu istukassa ja kohdun seinämässä, ennen kuin se kulkeutuu äidin verenkiertoon ja muodostaa yhdisteen W. Tätä yhdistettä esiintyy kaikissa raskaana olevissa naisissa sikiön kilpirauhasen toiminnan kehittymisestä lähtien, ja se lisääntyy vähitellen raskauden aikana ja häviää synnytyksen jälkeen. Siksi sitä on ehdotettu sikiön kilpirauhasen toiminnan merkkiaineeksi.55 Tässä yhteydessä yhdiste W:n pitoisuuksien riittämätön eteneminen ATD-hoitoa saaneella raskaana olevalla naisella voi viitata fypon kehittymiseen.56 Toistaiseksi tämä on kuitenkin vain kvasikokeellinen menetelmä.
Hoito
Ensimmäinen toimenpide on ATD-lääkityksen lopettaminen. Koska ATD:n vaikutukset ovat kuitenkin latentteja sen jälkeen, kun ne on lopetettu, tarvitaan myös TH:n korvaamista, kunnes sikiön kilpirauhanen palautuu täysin. TH:iden kulkeutuminen istukan kautta on rajallista, joten ne olisi annettava lapsivesireittiä pitkin. Vaikka tämä reitti on invasiivinen, se on paljon turvallisempi kuin akordosentoosi, ja keskenmenon riski on minimaalinen raskauden ensimmäisen puoliskon jälkeen.57
Sikiön amnioninsisäisestä T4-hoidosta ei ole vakiintunutta hoitosuunnitelmaa, ja kirjallisuustiedot ovat varsin ristiriitaisia.53,58,59 Tuoreessa katsauksessa51 tähän mennessä raportoiduista tapauksista päädyttiin tulokseen, että keskimääräinen annos on noin 279μg levotyroksiinia kerran viikossa (yhdestä kuuteen viikkoa). Tämä näyttää kumoavan sikiön struuman 0,5-2,5 viikon kuluttua ensimmäisestä annoksesta. Joissakin tapauksissa tehtiin toistuvia TH-mittauksia, kun taas toisissa tapauksissa struuman häviämistä seurattiin vain ultraäänitutkimuksella.
Sikiön kilpirauhasen liikatoiminta
Sikiön liikatoiminta on harvinainen komplikaatio, ja sitä voi esiintyä jopa 1-2 %:lla niistä vauvoista, jotka ovat syntyneet äideille, joilla on nykyinen tai aiempi GD, vaikkakin se saattaa mahdollisesti olla alidiagnosoitu tila.60,61
Fhyperin kehittyminen, lukuun ottamatta hyvin harvinaisia TSH-reseptorimutaatioiden aiheuttamia tapauksia62 , voi olla seurausta huonosti kontrolloidusta GD:stä raskaana olevalla naisella tai yleisemmin se voi syntyä raskaana olevalla naisella, jolla on ennen raskautta ablaatiohoidolla parantunut GD ja jolla on edelleen korkeat TSI-pitoisuudet. TSI:n mittaamisen indikaatioita Fhyper-riskin selvittämiseksi on jo käsitelty. Normaalia 3- tai 5-kertaisesti suuremmat TSI-tasot6,63 merkitsevät Fhyperin riskiä.
Viitteelliset kliiniset oireet
Sikiön struuman esiintyminen on yksi varhaisimmista piirteistä. Sikiön bradykardiaa, pitkälle edennyttä luustoa, yleistä kasvun hidastumista ja kraniosynostoosia voi myös esiintyä.64 Vaikeammissa muodoissa voi esiintyä sydämen vajaatoimintaa, johon liittyy sikiön hydropsia, tai keskushermoston heikentynyttä kypsymistä, johon liittyy henkistä hidastumista. Lopulta voi esiintyä ennenaikaista synnytystä.65
Diagnoosi
Edellä mainitut merkit eivät ole lopullisia; takykardiaa ei aina esiinny, ja ultraäänitutkimuksessa havaittu struuma on yleinen löydös Fhypon yhteydessä. Jos herää epäilys siitä, onko kyseessä ATD:iden vaikutuksesta johtuva Fhypo vai äidin huonosta kontrollista johtuva Fhyper, jotkut kirjoittajat ovat ehdottaneet ultraäänitietoihin perustuvaa pisteytysjärjestelmää66 (taulukko 6). Jos epäilys säilyy, sikiön TH:t on mitattava chordocentesis-menetelmällä, kuten Fhypo-kohdassa todetaan. Yhdiste W:stä (aiemmin käsitelty) voi mahdollisesti olla apua tähän tarkoitukseen tulevaisuudessa.
Ultraäänipisteytys, jolla voidaan erottaa kilpirauhasen liikatoiminta kilpirauhasen liikatoiminnasta kilpirauhasen vajaatoiminnasta sikiön goiterissa.
| Ultraääniominaisuus | Pisteet | ||
| Sikiön syke | |||
| Takykardia | 1 | ||
| Normaali | 0 | ||
| Goiterin verisuonitus | |||
| Keskeinen | 1 | ||
| Perifeerinen tai puuttuu | 0 | ||
| Sikiön liikkeet | |||
| Normaali | 1 | ||
| Lisääntynyt | 0 | ||
| Luusto kypsyminen | |||
| Nopeutunut | -1 | ||
| Normaali | 0 | ||
| Viivästynyt | 1 | ||
| Pistemäärän tulkinta | |||
| ≥2 viittaa siihen. kilpirauhasen liikatoimintaa | |||
Hoito
Hoidon tulisi perustua ATD:hen. Tässä tapauksessa, toisin kuin Fhypon kohdalla, hoitoa ei pitäisi antaa intra-amnioottista reittiä, koska ATD:t läpäisevät vapaasti istukan. Jos Fhyper esiintyy raskaana olevalla naisella, jolla on huonosti hallinnassa oleva GD, tarvitaan vain äidin hoidon mukauttamista. Sitä vastoin, jos äidin toiminta on normaali aikaisemman ablaatiohoidon ansiosta ja vain sikiöllä on hyperfunktio, MM/CM:ää on annettava äidille alkaen annoksilla 10-20 mg/vrk. Hoitoa on seurattava 4-5 päivän välein sikiön HR:n ja struuman kulun perusteella, jotta sikiölle ei anneta yliannostusta ja aiheuteta fhypoa.10
Jos äidillä esiintyy kilpirauhasen vajaatoimintaa ATD-lääkityksen yhteydessä, hänelle on annettava levotyroksiinia, joka tuskin läpäisee istukan ja kompensoi näin ollen kilpirauhasen vajaatoimintaa vaikuttamatta sikiöön. Tämä on ainoa olosuhde, jossa yhdistelmäsuunnitelmaa voidaan käyttää.
Gravesin tauti vastasyntyneellä
Vastasyntyneillä GD raskauden aikana voi aiheuttaa sekä kilpirauhasen liikatoimintaa että kilpirauhasen vajaatoimintaa.
Vastasyntyneen kilpirauhasen liikatoiminta
Tätäkin voi esiintyä 1-5 %:lla niistä vauvoista, jotka ovat syntyneet raskaana oleville naisille, joilla on aktiivinen GD10 ja korkeat TSI-tiitterit viimeisen kolmanneksen aikana. Sikiö säilyttää normaalin toimintansa raskauden aikana äidin saamien ATD:iden vaikutuksesta. ATD:iden puoliintumisaika on 24-72 tuntia, ja tämän jälkeen niiden vaikutus sikiön kilpirauhaseen lakkaa. Tämä altistuu äidin TSI:lle, joka voi säilyä jopa 12 viikkoa synnytyksen jälkeen.
Kilpirauhasen liikatoiminta ja jopa sydämen vajaatoiminta, jotka ilmenevät pari päivää synnytyksen jälkeen alun perin oireettomalla vastasyntyneellä.
Tätä tilaa voi esiintyä myös vastasyntyneillä, joiden äidit ovat saaneet ablaatiohoitoa ennen raskautta ja joiden TSI-pitoisuudet ovat edelleen koholla, ja joilla on esiintynyt diagnosoimatonta Fhyperiä. Näissä tapauksissa vastasyntyneen kilpirauhasen liikatoiminta on Fhyperin jatkumo; vastasyntyneillä on vaikea osallistuminen, alhainen paino ja kiihtynyt luun kypsyminen syntymähetkellä.
Hoidon tulisi koostua MM/CM:n antamisesta annoksina 0,5-1 mg painokiloa kohti/vrk ja propranololin antamisesta 2 mg painokiloa kohti/vrk36 kliinisen kulun mukaan ja pitäen mielessä, että kyseessä on ohimenevä tilanne. On huomattava, että TSI:t voivat lopulta muuttaa toiminnallista profiiliaan niin, että ne muuttuvat reseptorin salpaajiksi ja kehittävät kilpirauhasen vajaatoimintaa.
Sekundaarinen vastasyntyneen kilpirauhasen vajaatoiminta
Vauvoilla, jotka ovat syntyneet äideille, joilla on huonosti hallittu GD, voidaan havaita, että kohonneet TH-pitoisuudet, joille he ovat altistuneet raskauden aikana, ovat aiheuttaneet TSH:n erityksen suppressiota, mikä johtaa sekundaariseen kilpirauhasen vajaatoimintaan syntyessään.67 Tämä tilanne voi olla ohimenevä tai lopullinen TSH:n erityksen pysyvän aivolisäkkeen vajaatoiminnan seurauksena.
Syntyneille tulisi antaa levotyroksiinia, minkä jälkeen niitä tulisi arvioida säännöllisesti, kunnes TSH:n eritys lopulta palautuu.
Transienttista vastasyntyneen kilpirauhasen vajaatoimintaa, joka johtuu äidin RSH-reseptoria salpaavien autovasta-aineiden pysyvyydestä, saatetaan myös nähdä.68
Gravesin tauti synnytyksen jälkeisillä naisilla
Edellinen hallittu GD, joko ennen raskautta tai sen jälkeen, voi uusiutua synnytyksen jälkeen. Uusiutumisprosentti synnytyksen jälkeen voi olla jopa 84 % verrattuna 56 %:iin naisilla, joilla ei ole raskautta.69 Siksi suositellaan, että äidin TH:t mitataan kuusi viikkoa synnytyksen jälkeen ja jopa vuoden ajan.10
Jos GD uusiutuu, tarvitaan lääkehoitoa MM/CM:llä. Vaikka ATD:t erittyvät rintamaitoon, niiden antamiseen ei liity riskiä imetyksen aikana, ja jopa 20-30 mg MM/CM:ää voidaan ottaa ilman vaikutusta vastasyntyneen kilpirauhaseen.70 ATD:t on otettava jaettuina annoksina ja aina maidon saannin päätyttyä.
On esitetty, että rintamaidon sisältämät TSI:t saattaisivat kulkeutua vastasyntyneiden yleiseen verenkiertoon imeväisikäisen kypsymättömän ruoansulatuskanavan epiteelin välityksellä ja aiheuttaa vastasyntyneen kilpirauhasen liikatoiminnan (hypertyreoosin) tai sitä voi pahentaa. Tästä ei kuitenkaan ole vielä vakuuttavaa näyttöä.71
Lisäys
Tämän käsikirjoituksen toimittamisen jälkeen Pohjois-Amerikan endokrinologiyhdistys julkaisi uudet kliinisen käytännön ohjeet kilpirauhasen toimintahäiriöiden hoidosta raskauden ja synnytyksen aikana (J Clin Endocrinol Metab 2012; 97: 2543-2565). Raskaudenaikaista kilpirauhasen liikatoimintaa käsittelevässä osiossa annetut suositukset eivät olennaisesti poikkea tässä katsauksessa käsitellyistä suosituksista.
Yliintymäristiriidat
Tekijä ilmoittaa, että hänellä ei ole eturistiriitoja.